La cheratite è un termine generico che indica un processo infiammatorio a carico della cornea, la trasparente membrana anteriore dell'occhio, essenziale per la messa a fuoco della luce e la protezione del bulbo oculare. Sebbene possa colpire chiunque, alcune forme, come la cheratite infettiva, si manifestano con maggiore frequenza in individui con un sistema immunitario compromesso, come pazienti affetti da HIV o in condizioni di grave deficienza. La cheratite filamentosa, in particolare, rappresenta una condizione relativamente rara ma significativa della superficie oculare, caratterizzata dalla formazione di filamenti mucosi aderenti alla cornea. Questi filamenti possono causare un notevole disagio e compromettere la qualità della vista.
Comprendere la Cheratite: Dalla Definizione alle Manifestazioni
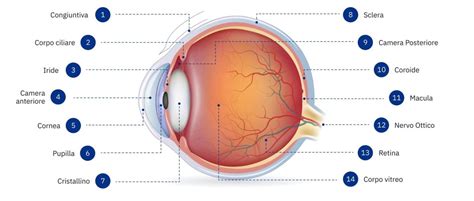
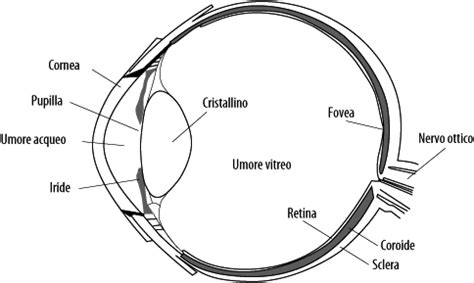
Il termine "cheratite" deriva dal greco "keratos", che significa "cornea", unito al suffisso "-ite", indicativo di infiammazione. La cornea, con uno spessore di circa 0,5 millimetri, è protetta da un sottile film lacrimale e immersa nel liquido acquoso della camera anteriore dell'occhio. La sua trasparenza e la sua forma curva contribuiscono in modo significativo alla capacità visiva dell'occhio, costituendo circa due terzi della sua potenza ottica totale.
Le manifestazioni cliniche della cheratite variano notevolmente a seconda della causa sottostante e della gravità dell'infiammazione. Tra i sintomi più comuni si annoverano:
- Alterazione della visione: Spesso descritta come un offuscamento della vista, che può variare da lieve a grave, compromettendo significativamente la capacità visiva.
- Percezione di corpo estraneo: Una sensazione persistente di avere qualcosa nell'occhio, come sabbia o granelli.
- Dolore oculare: La cornea è riccamente innervata, rendendo la cheratite una condizione spesso dolorosa, con un disagio che può rendere difficoltoso anche aprire l'occhio.
- Arrossamento oculare: Un segno evidente di infiammazione, che può interessare un occhio o entrambi.
- Lacrimazione: Un aumento della produzione di lacrime, spesso di tipo riflesso, nel tentativo del corpo di lubrificare la superficie irritata.
- Fotofobia: Un'eccessiva sensibilità alla luce, che provoca fastidio o dolore in presenza di illuminazione intensa.
A seconda della zona interessata e della profondità dell'infiammazione, la cheratite può essere classificata come superficiale, quando coinvolge gli strati più esterni della cornea, o stromale (o interstiziale), quando interessa gli strati più profondi, incluso lo stroma corneale. La cheratocongiuntivite, invece, indica un'infiammazione congiunta di cornea e congiuntiva, mentre la cherato-uveite coinvolge cornea e tratto uveale (iride, corpo ciliare, coroide).
Eziologia della Cheratite: Un Ventaglio di Cause Potenziali
Le cause della cheratite sono molteplici e possono essere raggruppate in diverse categorie principali:
1. Infezioni Microbiche: Questa è la causa più frequente di cheratite. * Cheratite Batterica: Causata da batteri come Staphylococcus aureus, Pseudomonas aeruginosa, Streptococcus pneumoniae e Haemophilus. Spesso è una complicanza di problematiche oculari preesistenti (come congiuntiviti o cheratiti erpetiche), traumi oculari o uso improprio delle lenti a contatto. Le cheratiti batteriche hanno generalmente un'evoluzione aggressiva e possono lasciare danni permanenti. * Cheratite Fungina: Causata da funghi come Aspergillus, Fusarium, Cephalosporium e Candida albicans. È solitamente secondaria a un'infezione corneale preesistente o a un'abrasione corneale. I soggetti immunodepressi e i diabetici sono particolarmente a rischio. La cheratite da Fusarium è più comune in chi utilizza lenti a contatto. * Cheratite da Parassiti: La forma più pericolosa è quella causata dal protozoo Acanthamoeba, che può essere contratto attraverso il contatto con acqua o soluzioni per lenti a contatto contaminate. * Cheratite Virale: Generalmente causata da virus erpetici, in particolare Herpes simplex virus (HSV) e Herpes zoster virus (VZV, responsabile della varicella e del fuoco di Sant'Antonio). L'infezione da HSV è una delle principali cause di cecità nel mondo.
2. Fattori Non Infettivi: * Traumi Fisici o Chimici: Lesioni alla cornea causate da graffi, urti o esposizione a sostanze chimiche (liquide o gassose) o radiazioni UV (luce solare intensa, lampade abbronzanti). * Secchezza Oculare (Cheratite Secca): Disturbi del film lacrimale che portano a un'eccessiva essiccazione dell'epitelio corneale. Questa condizione, nota anche come cheratocongiuntivite sicca, è una patologia multifattoriale che può derivare da età avanzata, squilibri ormonali, malattie autoimmuni, alcuni farmaci, traumi o chirurgia oculare. Nei casi più severi, la secchezza estrema può portare alla morte delle cellule superficiali e alla formazione di filamenti attaccati alla cornea, dando origine alla cheratite filamentosa. * Cheratite da Esposizione: Causata dall'incapacità di chiudere correttamente le palpebre, che espone la cornea all'aria e ne provoca l'essiccazione. * Allergie: Reazioni allergiche a pollini o tossine batteriche presenti nelle lacrime possono scatenare forme non infettive di cheratite. * Uso Improprio di Lenti a Contatto: L'uso prolungato, l'igiene inadeguata, l'uso di soluzioni non idonee o dormire con le lenti possono favorire microtraumi e infezioni corneali, portando alla cheratite da lenti a contatto, una delle forme più comuni e potenzialmente gravi.
3. Condizioni Sistemiche e Autoimmuni: Alcune malattie sistemiche, come la sifilide (in passato), la tubercolosi o varie malattie autoimmuni, possono manifestarsi con cheratiti interstiziali.
Cheratite Filamentosa: Un Focus Specifico
La cheratite filamentosa si distingue per la presenza di filamenti mucosi sulla superficie corneale. Questi filamenti sono costituiti da cellule epiteliali degenerate e muco che aderiscono alla cornea, causando irritazione e disagio. La condizione è spesso cronica e può influenzare significativamente la qualità della vita.
Le cause primarie della cheratite filamentosa sono raramente identificate e spesso considerate idiopatiche. Tuttavia, le cause secondarie sono più diffuse e strettamente legate a condizioni oculari o sistemiche preesistenti. Tra queste, la sindrome dell'occhio secco è un fattore scatenante primario. Quando il film lacrimale non è adeguatamente stabile o lubrificante, le cellule epiteliali corneali possono degenerare e aggregarsi con il muco, formando i caratteristici filamenti.
La gestione efficace della cheratite filamentosa richiede un approccio multiforme, adattato alla causa sottostante e alla gravità della condizione. Nei casi in cui i filamenti causano un disagio significativo, può essere necessaria la loro rimozione meccanica da parte di un oculista. La gestione delle condizioni sottostanti, come la sindrome dell'occhio secco, i disturbi autoimmuni o le complicazioni post-operatorie, è fondamentale per prevenire le recidive.
Diagnosi: Strumenti e Metodologie Cliniche
La diagnosi di cheratite viene effettuata da un oculista attraverso un'accurata raccolta della storia clinica del paziente (anamnesi) e un esame obiettivo dell'occhio.
- Anamnesi: L'oculista raccoglie informazioni sui sintomi, la loro insorgenza, la durata, eventuali traumi pregressi, l'uso di lenti a contatto, l'esposizione a fattori ambientali o chimici e la presenza di altre patologie sistemiche.
- Esame Obiettivo con Lampada a Fessura: Questo strumento, costituito da una sorgente luminosa e una lente d'ingrandimento, permette all'oculista di osservare dettagliatamente l'aspetto degli occhi, la congiuntiva, le palpebre, la sensibilità corneale, l'apparato lacrimale e, soprattutto, la superficie corneale. La lampada a fessura è essenziale per visualizzare i filamenti caratteristici della cheratite filamentosa e valutare l'estensione e la profondità di eventuali lesioni corneali.
- Test di Colorazione Oculare: L'instillazione di coloranti specifici (come fluorescina o verde di lissamina) nella superficie oculare permette di evidenziare eventuali danni epiteliali, abrasioni o ulcere corneali che potrebbero non essere visibili a occhio nudo.
- Esami Microbiologici: Nei casi di sospetta cheratite infettiva, vengono prelevate colture dalla superficie oculare per identificare specifici batteri, virus, funghi o parassiti responsabili dell'infezione. Questo passaggio è cruciale per determinare il trattamento più efficace.
- Test di Valutazione della Lacrimazione: Esami come il test di Schirmer possono essere utilizzati per valutare la quantità di lacrime prodotte e diagnosticare la sindrome dell'occhio secco. Il tempo di rottura del film lacrimale (BUT - Break Up Time) è un altro indicatore importante della stabilità del film lacrimale.
Trattamento della Cheratite: Un Percorso Personalizzato
Il trattamento della cheratite è attentamente valutato in base all'agente causale, alla gravità e alle manifestazioni cliniche. L'obiettivo primario è risolvere l'infiammazione e/o l'infezione, favorire la riepitelizzazione corneale e prevenire cicatrici che potrebbero compromettere la vista.
1. Terapie Mirate per Cause Specifiche: * Cheratite Batterica: Trattamento con colliri o unguenti antibiotici ad ampio spettro, che vengono poi modificati in base all'identificazione del batterio specifico tramite coltura. In casi gravi, può essere necessaria la somministrazione di antibiotici per via endovenosa. * Cheratite Fungina: Terapia con farmaci antifungini topici (colliri o unguenti) o, in casi severi, per via sistemica. * Cheratite Virale (Herpes Simplex): Trattamento con farmaci antivirali topici (es. aciclovir) o, in casi di coinvolgimento profondo o uveite, associazione con corticosteroidi. Farmaci come atropina o scopolamina possono essere utilizzati per alleviare la fotofobia. * Cheratite da Acanthamoeba: Questa è una delle forme più difficili da trattare. Richiede terapie prolungate con farmaci specifici (biguanidi, pirimetamina, ecc.) e può durare diversi mesi.
2. Gestione delle Cheratiti Non Infettive: * Cheratiti da UV: Utilizzo di farmaci cicloplegici ad azione breve per alleviare il dolore e favorire la guarigione. * Cheratiti da Secchezza Oculare: L'uso di lacrime artificiali (colliri lubrificanti) è fondamentale per ripristinare l'idratazione e la stabilità del film lacrimale. Esistono diverse formulazioni (gocce, spray, gel, unguenti) che possono essere scelte in base alla gravità dei sintomi e alle esigenze del paziente. In alcuni casi, possono essere prescritti unguenti più viscosi per un sollievo prolungato, specialmente durante la notte. * Cheratite Filamentosa: Oltre alla gestione della causa sottostante (spesso occhio secco), può essere associato un sostituto lacrimale contenente acetilcisteina al 10%. L'acetilcisteina agisce come mucolitico, aiutando a rompere i filamenti mucosi e a facilitarne la rimozione. La rimozione meccanica dei filamenti da parte dell'oculista può essere necessaria per un sollievo immediato.
3. Terapie Generali e di Supporto: * Corticosteroidi Topici: In molti casi di cheratite, sia infettiva che non infettiva, i medici prescrivono colliri a base di corticosteroidi per ridurre rapidamente l'infiammazione e limitare il rischio di cicatrizzazione. Tuttavia, il loro uso deve essere attento e giudizioso, poiché in alcune infezioni virali o fungine possono peggiorare il quadro clinico. * Antibiotici Profilattici: Nelle cheratiti non infettive, talvolta vengono somministrate pomate oftalmiche antibiotiche per prevenire l'insorgenza di infezioni batteriche secondarie. * Rimozione di Corpi Estranei: Qualsiasi organismo o corpo estraneo presente sulla superficie oculare deve essere rimosso tempestivamente.
Che Cosa Succede Dentro all’Occhio
Prevenzione: Norme Igieniche e Buone Abitudini
La prevenzione della cheratite si basa sull'adozione di rigorose norme igieniche e sulla corretta gestione dei fattori di rischio.
- Igiene delle Mani e degli Occhi: Lavarsi accuratamente le mani prima di toccare gli occhi o di manipolare le lenti a contatto è fondamentale.
- Uso Corretto delle Lenti a Contatto:
- Rispettare scrupolosamente le indicazioni del produttore riguardo alla durata di utilizzo e alla frequenza di sostituzione.
- Pulire e disinfettare le lenti a contatto quotidianamente con soluzioni apposite, evitando l'uso di saliva o acqua del rubinetto.
- Conservare le lenti in contenitori puliti e disinfettati.
- Evitare di dormire con le lenti a contatto, a meno che non siano specificamente indicate per l'uso notturno e sotto controllo medico.
- Interrompere immediatamente l'uso delle lenti a contatto in caso di qualsiasi sintomo di irritazione o infiammazione oculare e consultare un oculista.
- Protezione dagli Agenti Ambientali: Utilizzare occhiali protettivi durante attività che espongono gli occhi a rischi di traumi, sostanze chimiche o radiazioni UV intense (es. lavori manuali, sport acquatici, ambienti molto soleggiati).
- Gestione dell'Occhio Secco: Per coloro che soffrono di secchezza oculare, l'uso regolare di lubrificanti oculari può aiutare a mantenere la superficie corneale idratata e a prevenire microlesioni.
Conseguenze e Prognosi
Se non trattata tempestivamente, la cheratite, in particolare quella infettiva, può portare a conseguenze serie, tra cui:
- Cicatrici Corneali (Leucoma): Opacità della cornea che possono ridurre la trasparenza e compromettere la vista in modo permanente. Se la cicatrice si localizza al centro della cornea, l'impatto sulla capacità visiva è maggiore.
- Ulcere Corneali: Lesioni più profonde che aumentano il rischio di infezioni secondarie e perforazione corneale.
- Perdita della Vista: Nei casi più gravi e non trattati, la cheratite può condurre a una significativa e irreversibile perdita della vista, rendendo necessario un trapianto di cornea.
La prognosi delle cheratiti dipende fortemente dalla causa sottostante, dalla tempestività della diagnosi e dall'efficacia del trattamento. Le forme superficiali e non infettive tendono ad avere una prognosi migliore e a risolversi senza esiti cicatriziali significativi. Le forme infettive, specialmente quelle batteriche e da Acanthamoeba, richiedono un trattamento aggressivo e una gestione attenta per minimizzare il rischio di complicanze a lungo termine.
È fondamentale sottolineare che non esistono rimedi naturali efficaci per la cheratite; l'automedicazione con rimedi casalinghi o colliri non prescritti può essere pericolosa, peggiorare l'infezione o mascherare i sintomi, ritardando la diagnosi e il trattamento appropriato da parte di uno specialista. La consultazione con un oculista ai primi sintomi è sempre raccomandata.
tags: #acetilcisteina #cheratite #filamentosa