L'acne vulgaris è una condizione cutanea estremamente diffusa, una vera e propria patologia infiammatoria cronica che colpisce unità pilosebacee e che trova origine in una complessa interazione di fattori. Sebbene comunemente associata all'adolescenza, l'acne può persistere o manifestarsi anche in età adulta, influenzando significativamente non solo l'aspetto fisico ma anche il benessere psicologico ed emotivo dell'individuo. La sua manifestazione spazia da lesioni lievi e non infiammatorie a forme severe e nodulo-cistiche, richiedendo approcci terapeutici diversificati e spesso specialistici.
Le Cause Profonde dell'Acne Vulgaris
Alla base dell'acne vulgaris si trovano quattro meccanismi patogenetici principali, che agiscono in sinergia:
Iperseborrea: Le ghiandole sebacee, stimolate dagli ormoni androgeni, producono un eccesso di sebo. Questo processo inizia a intensificarsi già durante la pubertà, con un aumento del volume delle ghiandole sebacee e, di conseguenza, della produzione di sebo. Il metabolismo degli androgeni, che avviene nei cheratinociti e nei sebociti dell'unità pilosebacea, gioca un ruolo cruciale in questa fase.
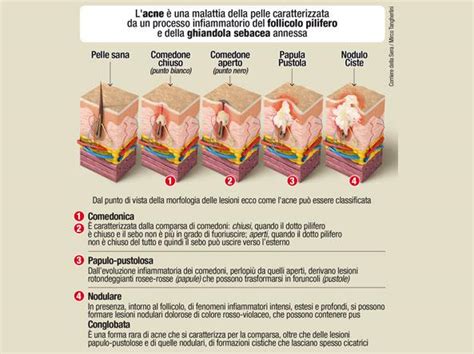
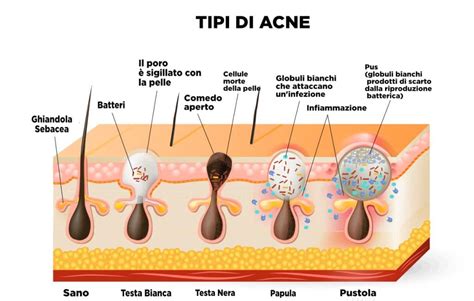
Ipercheratinizzazione Follicolare e Formazione del Comedone: L'eccessiva produzione di sebo, unita a un'anomala proliferazione e desquamazione dei cheratinociti all'interno del follicolo pilifero, porta all'ostruzione. Questo crea un ambiente ideale per la proliferazione batterica e forma il comedone, che può essere chiuso (punto bianco) o aperto (punto nero). I comedoni chiusi rappresentano le lesioni precursore dell'acne infiammatoria.
Colonizzazione Batterica: Il batterio Cutibacterium acnes (precedentemente noto come Propionibacterium acnes), un anaerobio normalmente presente sulla pelle, trova nel microcomedone un ambiente favorevole per la sua crescita. Questo batterio non è solo un commensale, ma possiede proprietà immunostimolanti e produce sostanze che contribuiscono alla patogenesi dell'acne. In particolare, una lipasi extracellulare idrolizza i trigliceridi del sebo in acidi grassi liberi, che possono irritare l'epitelio follicolare e indurre un'infiammazione.
Infiammazione: La risposta infiammatoria è una componente chiave dell'acne. Il C. acnes colonizza i comedoni chiusi, trasformando il sebo in acidi grassi liberi che irritano le pareti del follicolo. Questo innesca una risposta infiammatoria mediata da neutrofili e linfociti. Quando il follicolo infiammato si rompe nel derma, i suoi contenuti provocano un'ulteriore reazione infiammatoria locale, dando origine a papule. Infiammazioni più intense possono portare alla formazione di pustole purulente. Noduli e cisti rappresentano manifestazioni più profonde e severe di questa risposta infiammatoria.
Fattori genetici, come mutazioni o polimorfismi nei geni che regolano il metabolismo degli androgeni o dei retinoidi, possono predisporre allo sviluppo dell'acne. Anche lo stress psicologico è stato correlato a esacerbazioni della malattia, evidenziando l'impatto olistico dell'acne sulla salute.
Classificazione e Manifestazioni Cliniche
L'acne vulgaris si manifesta con diverse tipologie di lesioni, che permettono di classificarne la gravità:
Acne Comedonica: La forma più lieve, caratterizzata dalla dilatazione delle ghiandole sebacee con la formazione di comedoni (punti neri e bianchi), prevalentemente su fronte, viso e tronco. Può presentare pustole di piccole dimensioni e scarsa durata.
Acne Papulo-Pustolosa: Una forma di gravità intermedia, caratterizzata dalla presenza di numerose papule (lesioni solide, arrossate, talvolta profonde) e pustole (lesioni superficiali contenenti materiale purulento). La severità è determinata dalla quantità e distribuzione delle lesioni, che interessano viso e tronco.
Acne Nodulo-Cistica e Conglobata: Le forme più severe. I noduli sono lesioni profonde che possono coinvolgere più follicoli. Le cisti sono noduli fluttuanti e suppurati. L'acne conglobata, più frequente nei maschi, è caratterizzata da ascessi, fistole drenanti, comedoni fistolizzati e cicatrici cheloidee o atrofiche, con un interessamento esteso del dorso, torace, braccia e altre aree del corpo.
Acne Fulminante: Una rara ma grave forma ulcerativa e febbrile di acne conglobata, con improvvisa comparsa di ascessi confluenti, necrosi emorragica, leucocitosi, edema e dolore articolare.
Pioderma Facciale: Compare improvvisamente sul volto di giovani donne, simile all'acne fulminante, con placche eritematose e pustole confluenti.
Le lesioni cutanee, specialmente quelle più profonde e infiammate, possono lasciare cicatrici permanenti, che variano da piccole fossette (cicatrici a pozzetto) a depressioni più ampie, cicatrici ipertrofiche o cheloidi. L'iperpigmentazione post-infiammatoria è un altro esito comune.
Strategie Terapeutiche Avanzate per l'Acne Severa
Il trattamento dell'acne severa richiede un approccio mirato e spesso combinato, volto a ridurre la produzione di sebo, contrastare l'ipercheratinizzazione, controllare la carica batterica e mitigare l'infiammazione.
Antibiotici: Un Pilastro nel Trattamento dell'Acne Infiammatoria
Gli antibiotici, in particolare quelli appartenenti alla famiglia delle tetracicline (come doxiciclina e minociclina), rappresentano un trattamento standard per le forme di acne particolarmente infiammatorie e papulo-pustolose di severità media. L'obiettivo principale è duplice: ridurre la proliferazione del Cutibacterium acnes e mitigare la risposta infiammatoria, contribuendo alla regressione di papule e pustole.
Antibiotici Sistemici (Orali): Sono indicati per acne moderata-grave, resistente o diffusa. Doxiciclina e minociclina sono spesso farmaci di prima linea, con dosaggi che variano da 50 a 100 mg due volte al giorno. L'efficacia completa richiede generalmente 12 settimane o più. È fondamentale ridurre gradualmente il dosaggio una volta raggiunto il controllo per mantenere i risultati e minimizzare il rischio di resistenza batterica. L'eritromicina e l'azitromicina sono altre opzioni, ma possono presentare maggiori effetti collaterali gastrointestinali. Gli antibiotici orali non dovrebbero mai essere utilizzati in monoterapia, ma associati a terapie topiche.
Antibiotici Topici: Creme o soluzioni contenenti clindamicina o eritromicina agiscono localmente sulle lesioni infiammate. Sono spesso utilizzate in combinazione con retinoidi topici o perossido di benzoile per aumentare l'efficacia e ridurre il rischio di resistenza batterica. Tuttavia, il loro uso singolo o prolungato può favorire lo sviluppo di ceppi batterici resistenti e sono inefficaci sui comedoni.
È importante notare che gli antibiotici non agiscono direttamente sui comedoni e il loro uso prolungato può aumentare il rischio di effetti collaterali, come la fotosensibilità (con tetracicline) e alterazioni del microbiota locale.
L'ACNE NON SI CURA CON GLI ANTIBIOTICI
Isotretinoina Orale: La Terapia Più Efficace per le Forme Severe
L'isotretinoina orale, un farmaco appartenente alla famiglia dei retinoidi (derivati della vitamina A), è considerata la terapia più efficace disponibile per il trattamento dell'acne, capace di risolvere anche le forme più severe di acne papulo-pustoloso e le forme nodulo-cistiche. Agisce riducendo drasticamente la produzione di sebo, normalizzando la cheratinizzazione follicolare, diminuendo la proliferazione batterica e l'infiammazione.
La sua prescrizione è rigorosamente controllata a causa dei potenziali effetti collaterali significativi, che includono secchezza delle mucose, aumento dei livelli di trigliceridi e colesterolo, e possibili disturbi neuropsichiatrici come depressione o ansia. È essenziale un'adeguata contraccezione per le pazienti in età fertile a causa del rischio di teratogenicità. Il trattamento richiede un monitoraggio medico costante.
Terapia Ormonale: Un Approccio Mirato per le Donne
Per le pazienti di sesso femminile, in particolare quando l'acne è correlata a squilibri ormonali (acne ormonale), la terapia ormonale può essere una valida opzione.
Pillola Estroprogestinica: L'assunzione di pillole contraccettive combinate (estrogeni più progestinici con attività antiandrogenica) non solo offre copertura anticoncezionale ma aiuta anche a ridurre la produzione di androgeni, causa primaria dell'acne in molte donne.
Antiandrogeni: È possibile utilizzare anche altre molecole con attività anti-androgenica ma senza attività anticoncezionale, come lo spironolattone.
L'efficacia di questi trattamenti cessa con la loro sospensione, e possono presentare effetti collaterali di varia natura.
Terapie Innovative e Trattamenti Medici
Oltre alle terapie farmacologiche sistemiche e topiche, esistono approcci medici e trattamenti innovativi che possono complementare o sostituire le terapie convenzionali, specialmente in casi specifici o per ridurre il ricorso a farmaci con potenziali effetti collaterali.
Terapia Biofotonica con Kleresca: Un trattamento innovativo che utilizza la modulazione di lunghezze d'onda specifiche della luce LED, applicata in combinazione con un gel fotoconvertitore. È esente da effetti collaterali, semplice da eseguire e prevede 12 sedute distribuite su 6 settimane.
Terapia Fotodinamica (PDT): Questo trattamento impiega una crema fotosensibilizzante che penetra nelle ghiandole sebacee, inattivandole tramite l'esposizione a una sorgente di luce rossa LED. Richiede generalmente 3 sedute distanziate e può generare una sensazione di bruciore durante l'illuminazione, richiedendo sedazione assistita.
Terapia con Microbotulino: Una metodica più recente che prevede micro-iniezioni intradermiche di tossina botulinica altamente diluita nelle aree affette dall'acne. Questo trattamento può ridurre l'aspetto untuoso della pelle, minimizzare i pori dilatati, migliorare la texture cutanea e, successivamente, ridurre la visibilità di noduli, cisti, papule e pustole. L'effetto dura circa 3-4 mesi.
Approcci Complementari e Gestione a Lungo Termine
La gestione dell'acne severa non si limita alla prescrizione di farmaci, ma include anche la scelta di routine di skincare adeguate e la considerazione di fattori legati allo stile di vita.
Cura della Pelle e Cosmetologia: Una corretta igiene del viso, utilizzando detergenti delicati, è fondamentale. Prodotti cosmetici specifici possono aiutare a controllare la produzione di sebo, prevenire l'ostruzione dei pori e mitigare gli effetti irritanti dei trattamenti farmacologici. L'uso di creme idratanti lenitive è consigliato, specialmente in presenza di secchezza cutanea indotta dalle terapie.
Dieta e Stile di Vita: Sebbene le associazioni tra acne e dieta siano ancora oggetto di studio, alcuni dati suggeriscono che diete ad alto carico glicemico e il consumo di latticini potrebbero peggiorare la condizione in alcuni individui. La gestione dello stress è anch'essa importante.
Protezione Solare: L'uso di creme solari ad alta protezione è essenziale, soprattutto quando si utilizzano retinoidi o tetracicline, che possono aumentare la sensibilità della pelle ai raggi UV, prevenendo fotosensibilità e la formazione di cicatrici.
Gestione delle Cicatrici: La correzione delle cicatrici da acne può essere presa in considerazione solo quando la condizione è in remissione da almeno sei mesi, utilizzando tecniche chirurgiche o dermatologiche specifiche.
La scelta del trattamento più appropriato per l'acne severa deve sempre essere personalizzata dal medico o dal dermatologo, basandosi sulla gravità della condizione, sulla tipologia delle lesioni, sull'età del paziente, sulle sue condizioni di salute generali e sulla risposta alle terapie precedenti. L'aderenza al piano terapeutico e un follow-up regolare sono cruciali per ottenere risultati duraturi e migliorare la qualità della vita del paziente.
tags: #acne #severa #antibiotico