La psoriasi è una patologia infiammatoria cronica immunomediata che colpisce la pelle e, in alcuni casi, le articolazioni. Si manifesta tipicamente con la formazione di papule e placche ben definite, di colore eritematoso e ricoperte da squame argentee. Sebbene le implicazioni estetiche possano essere significative, la psoriasi può anche comportare un prurito da lieve a grave e, in una percentuale di pazienti, evolvere verso l'artrite psoriasica. La diagnosi si basa prevalentemente sull'osservazione clinica dell'aspetto e della distribuzione delle lesioni cutanee.
Eziologia e Fattori Scatenanti
L'eziologia della psoriasi è complessa e multifattoriale, con una chiara predisposizione genetica che gioca un ruolo fondamentale. Diversi geni e specifici antigeni leucocitari umani (come Cw6, B13, B17) sono stati associati alla malattia, con il locus PSORS1 sul cromosoma 6p21 che risulta particolarmente importante nella suscettibilità individuale. L'insorgenza della patologia è spesso innescata da fattori ambientali che evocano una risposta infiammatoria, portando a un'iperproliferazione dei cheratinociti. Tra i fattori scatenanti più comuni si annoverano:
- Traumi cutanei: Il cosiddetto fenomeno di Koebner, dove nuove lesioni psoriasiche si sviluppano in aree di pelle precedentemente sana ma sottoposte a lesioni.
- Infezioni: In particolare, le infezioni da streptococco beta-emolitico possono scatenare la forma guttata della psoriasi.
- Farmaci: Alcuni farmaci, tra cui beta-bloccanti, clorochina, litio, inibitori dell'enzima di conversione dell'angiotensina, indometacina, terbinafina, interferone-alfa, inibitori dei checkpoint immunitari e inibitori del fattore di necrosi tumorale (TNF), possono indurre o peggiorare la psoriasi.
- Stress emotivi: Forti stress psicologici possono agire come catalizzatori.
- Fattori legati allo stile di vita: Consumo di alcol, fumo di tabacco e obesità sono stati correlati a un aumentato rischio o a un peggioramento della malattia.
- Ustioni solari: Un'eccessiva esposizione al sole senza protezione può innescare lesioni psoriasiche.

Manifestazioni Cliniche e Sottotipi
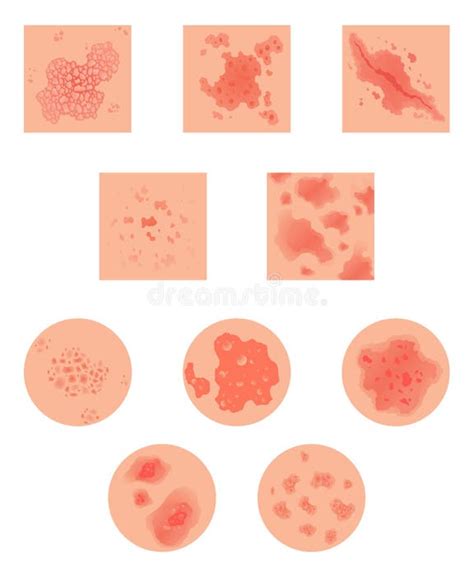
La psoriasi si manifesta con una varietà di lesioni cutanee, la cui localizzazione più frequente include il cuoio capelluto, le superfici estensorie di gomiti e ginocchia, la regione sacrale, i glutei e i genitali. Possono essere interessate anche le unghie, le sopracciglia, le ascelle, l'ombelico e la regione perianale.
Le placche psoriasiche sono lesioni rialzate, palpabili, di diametro superiore ai 10 mm, caratterizzate da squame spesse, argentee e lucenti. Nei pazienti con pelle scura, le placche possono apparire violacee, mentre nei pazienti con pelle chiara tendono ad essere rosa o rosse. Tuttavia, caratteristiche chiave come la desquamazione e la distribuzione delle lesioni rimangono simili indipendentemente dalla tonalità della pelle.
Esistono diversi sottotipi di psoriasi, tra cui:
- Psoriasi a placche (volgare): Rappresenta circa il 90% dei casi. Le lesioni sono placche eritematose ricoperte da squame spesse, argentee e lucenti, con un decorso cronico-recidivante.
- Psoriasi guttata: Caratterizzata dalla comparsa di piccole macchie (da 1 mm a 1 cm di diametro), leggermente rilevate (papule), disseminate sul tronco. Spesso è associata a infezioni respiratorie, in particolare da Streptococco.
- Psoriasi inversa: Lesioni rosse lucenti, talvolta prive di squame, che si sviluppano nelle pieghe cutanee (aree intertriginose) come inguine, ascelle e sotto il seno.
- Psoriasi eritrodermica: Una forma grave che interessa quasi tutta la superficie corporea con un rash eritematoso diffuso e desquamazione estesa.
- Psoriasi pustolosa: Caratterizzata dalla comparsa di pustole asettiche su fondo eritematoso-squamoso. Può manifestarsi in forma generalizzata o circoscritta, come nella pustolosi palmoplantare di Barber.
- Psoriasi ungueale: Coinvolge le unghie, manifestandosi con pitting (infossamenti puntiformi), onicolisi (distacco dell'unghia dal letto ungueale), ispessimento e alterazioni del colore.
- Psoriasi palmoplantare: Colpisce i palmi delle mani e le piante dei piedi, con la comparsa di placche ipercheratosiche.
Diagnosi
La diagnosi di psoriasi è nella maggior parte dei casi clinica, basata sull'esame visivo delle lesioni e sulla loro distribuzione. Raramente è necessaria una biopsia cutanea, riservata ai casi con presentazioni atipiche o dubbie. La diagnosi differenziale include condizioni come la dermatite seborroica, la dermatofitosi, il lupus eritematoso cutaneo, l'eczema, il lichen planus, la pitiriasi rosea, il carcinoma a cellule squamose in situ e la sifilide secondaria.
La gravità della malattia viene classificata come lieve, moderata o grave in base alla percentuale di superficie corporea interessata e all'impatto sulla qualità di vita del paziente. Per le forme lievi, di solito è interessato meno del 10% della superficie cutanea.
Trattamenti Locali per la Psoriasi
I trattamenti locali rappresentano la prima linea di difesa per la psoriasi, specialmente per le forme lievi e moderate. L'obiettivo è ridurre l'infiammazione, rallentare la proliferazione dei cheratinociti e rimuovere le squame.
Corticosteroidi Topici
I corticosteroidi topici sono ampiamente utilizzati per la loro potente azione antinfiammatoria e antiproliferativa. La loro potenza varia da debole (es. idrocortisone) a molto potente (es. clobetasolo propionato), e la scelta dipende dall'area interessata e dalla gravità delle lesioni. Vengono solitamente applicati due volte al giorno. Per ottimizzare l'efficacia e ridurre il rischio di effetti collaterali come atrofia cutanea, smagliature e telangectasie, si raccomanda di utilizzare corticosteroidi di potenza adeguata, di ridurre gradualmente la frequenza di applicazione al miglioramento delle lesioni e di alternarli con terapie più delicate per brevi periodi (1-2 settimane) per prevenire la tachifilassi (diminuzione della risposta al farmaco). L'uso prolungato su ampie aree può portare ad effetti sistemici.
Analoghi della Vitamina D3
Farmaci come il calcipotriolo (calcipotriene) e il calcitriolo agiscono normalizzando la proliferazione e la differenziazione dei cheratinociti. Possono essere usati da soli o in combinazione con i corticosteroidi topici, seguendo schemi terapeutici specifici (es. calcipotriolo durante la settimana e corticosteroide nel fine settimana). Sono generalmente ben tollerati e offrono un'alternativa ai corticosteroidi per l'uso a lungo termine.
Inibitori della Calcineurina
Tacrolimus e pimecrolimus sono disponibili in formulazione topica e sono particolarmente utili per il trattamento della psoriasi del volto e della psoriasi inversa, aree dove l'uso prolungato di corticosteroidi può essere problematico. Sebbene meno potenti dei corticosteroidi, offrono un buon profilo di sicurezza.
Retinoidi Topici
Il tazarotene è un retinoide topico che possiede un'azione cheratolitica e normalizza la proliferazione cellulare. È particolarmente indicato per le placche più spesse sul tronco e sugli arti, ma può essere utilizzato anche sul viso.
Inibitori della Fosfodiesterasi-4 (PDE-4)
Il roflumilast è un inibitore topico della PDE-4, utile come "steroid-sparing agent" (agente che permette di ridurre l'uso di steroidi) soprattutto nelle aree facciali e intertriginose.
Agonisti del Recettore Aril-Idrocarburo (AhR)
Il tapinarof è un agonista topico del recettore AhR, anch'esso impiegato come terapia di risparmio per i corticosteroidi in zone sensibili.
Trattamenti Topici Aggiuntivi
- Emollienti: Creme e unguenti a base di vaselina, paraffina o oli vegetali sono fondamentali per ridurre la desquamazione e migliorare l'idratazione cutanea. Vanno applicati regolarmente, specialmente dopo la detersione.
- Acido Salicilico: Agisce come cheratolitico, ammorbidendo le squame e facilitandone la rimozione, oltre a migliorare l'assorbimento di altri farmaci topici. È particolarmente utile per il trattamento delle placche spesse e del cuoio capelluto.
- Catrame di Carbone: Preparazioni a base di catrame, applicate come unguenti o soluzioni, rallentano l'iperproliferazione dei cheratinociti e hanno un effetto antinfiammatorio. Possono macchiare la biancheria, richiedendo attenzione nell'uso.
- Antralina: Un agente riducente che viene utilizzato per brevi periodi (short contact therapy) e seguito dalla rimozione con sapone liquido acido. Richiede cautela per evitare irritazioni.
- Zinco Piritione: Utilizzato per le sue proprietà antiprurito, antinfiammatorie e antibatteriche, è efficace nel trattamento della forfora e delle forme lievi-moderate di psoriasi.
- Nanosilicone (Nanosan): Una nuova opzione terapeutica per le forme lievi-moderate di psoriasi, specie su aree sensibili, grazie alla sua rapida capacità di assorbimento.
Altre Opzioni Terapeutiche
Oltre ai trattamenti topici, la psoriasi può essere gestita con altre modalità terapeutiche, a seconda della gravità e dell'estensione della malattia.
Fototerapia
La fototerapia UV, in particolare con raggi UVB a banda stretta o PUVA (Psoralen + UVA), è un'opzione efficace per le forme moderate-gravi di psoriasi. L'esposizione solare, se guidata dal dermatologo, può essere benefica. Tuttavia, la fototerapia richiede esposizioni regolari e presenta potenziali effetti collaterali a lungo termine come l'invecchiamento cutaneo e un aumentato rischio di tumori cutanei.
Psoriasi e fototerapia
Terapie Sistemiche
Per le forme di psoriasi più severe o resistenti ai trattamenti topici e alla fototerapia, vengono impiegati farmaci sistemici:
- Metotrexato: Un immunosoppressore che agisce rallentando la proliferazione cellulare. Può essere somministrato per via orale o intramuscolare. È indicato anche in forme con coinvolgimento articolare e nei bambini. Richiede monitoraggio per potenziali effetti collaterali epatici e midollari.
- Retinoidi Orali (es. Acitretina): Derivati sintetici della vitamina A che normalizzano la differenziazione dei cheratinociti. Sono efficaci, ma possono causare effetti collaterali mucocutanei, epatici e muscololegamentosi. Sono teratogeni e quindi controindicati in gravidanza.
- Ciclosporina: Un potente immunosoppressore che agisce inibendo l'attività dei linfociti T. È riservata a forme gravi e resistenti, ma il suo uso a lungo termine è limitato da potenziali effetti collaterali renali, ipertensivi e metabolici, oltre a un aumentato rischio di infezioni e neoplasie.
- Farmaci Biologici: Rappresentano una delle innovazioni più significative nel trattamento della psoriasi. Questi farmaci agiscono in modo mirato su specifiche molecole del sistema immunitario coinvolte nell'infiammazione. Tra i principali bersagli vi sono il TNF-alfa (es. infliximab, etanercept, adalimumab), l'interleuchina-17A (es. secukinumab, ixekizumab, brodalumab) e l'interleuchina-23 (es. guselkumab, tildrakizumab, risankizumab). Vengono somministrati per via iniettiva (sottocutanea o endovenosa) e sono generalmente riservati alle forme moderate-gravi. La loro selettività d'azione consente un'elevata efficacia con un profilo di sicurezza generalmente favorevole, sebbene richiedano un attento monitoraggio per il rischio di infezioni.
- Apremilast: Un inibitore orale della fosfodiesterasi-4 (PDE-4) che agisce modulando la risposta infiammatoria. È indicato per la psoriasi e l'artrite psoriasica.
- Dimetilfumarato: Un estere dell'acido fumarico con effetti antinfiammatori e immunomodulatori.

Psoriasi e Microbiota
Recenti ricerche hanno evidenziato un ruolo potenziale del microbiota cutaneo e intestinale nella patogenesi della psoriasi. Studi su modelli murini hanno suggerito che alterazioni nella composizione del microbiota, o la colonizzazione con specifici ceppi batterici, possono modulare la risposta immunitaria e influenzare l'infiammazione cutanea. La terapia antibiotica, in particolare con metronidazolo, ha mostrato effetti benefici nel ridurre l'aggressività dell'infiammazione in alcuni modelli sperimentali, suggerendo un'interazione complessa tra microbiota, sistema immunitario e infiammazione cutanea.
Considerazioni sulla Qualità della Vita e Aspetti Psicologici
La psoriasi non è solo una malattia cutanea, ma un disturbo multisistemico che può avere un impatto profondo sulla qualità della vita dei pazienti. Le implicazioni estetiche, il prurito persistente e il tempo dedicato alla cura delle lesioni possono generare stress psicologico, ansia e depressione. È fondamentale che la gestione della psoriasi includa un supporto psicologico adeguato, poiché i disturbi dell'umore e le ripercussioni sociali possono essere significativi. La percezione errata della psoriasi come malattia contagiosa da parte del pubblico contribuisce ulteriormente all'isolamento sociale di molti pazienti.
Trattamenti Locali Specifici per Aree Particolari
- Cuoio Capelluto: Le placche sul cuoio capelluto sono spesso resistenti ai trattamenti e producono abbondante forfora. L'acido salicilico in sospensione oleosa, applicato la sera e coperto con una cuffia, può aiutare a rimuovere le squame. Shampoo specifici al catrame o contenenti zinco piritione possono essere utili. In generale, la psoriasi del cuoio capelluto non causa alopecia, ma in rari casi può essere associata a perdita di capelli.
- Psoriasi Palmo-Plantare: Questa forma può essere più facilmente confusa con altre patologie cutanee. È cruciale consultare uno specialista. L'applicazione di emollienti e nutrienti può essere complicata dalle attività quotidiane. L'uso di detergenti delicati e l'evitare lavaggi troppo frequenti con acqua calda sono raccomandati.
La gestione della psoriasi è un percorso personalizzato che richiede un approccio multidisciplinare e una stretta collaborazione tra paziente e team medico per ottimizzare l'efficacia terapeutica e migliorare la qualità della vita.
tags: #antibiotici #locali #su #psoriasi