L'arrossamento dell'orifizio vaginale, comunemente noto come vulvite quando coinvolge anche la vulva, è un disturbo ginecologico che può manifestarsi con una varietà di sintomi, tra cui bruciore, prurito, edema e dolorabilità, spesso accompagnati da perdite vaginali. La sua insorgenza può essere legata a molteplici fattori, che vanno da infezioni a reazioni irritative, alterazioni ormonali e altre condizioni che compromettono l'equilibrio dell'ecosistema vaginale, rendendolo più suscettibile. Comprendere le cause sottostanti e le strategie di gestione è fondamentale per alleviare il disagio e ripristinare il benessere.
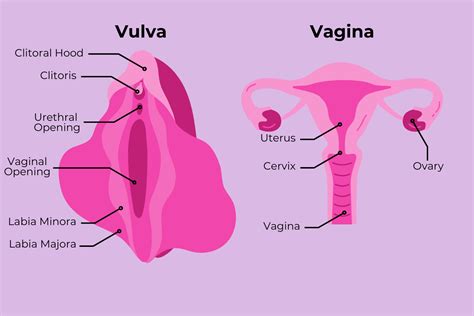
Comprendere l'Anatomia Vaginale e Vulvare
Per affrontare adeguatamente l'arrossamento dell'orifizio vaginale, è utile avere una chiara comprensione dell'anatomia coinvolta. La vagina è un condotto muscolo-membranoso di circa otto-dieci centimetri di lunghezza, che collega la vulva (il vestibolo vaginale) alla cervice uterina (il collo dell'utero). La vulva, invece, comprende i genitali esterni femminili visibili, tra cui il monte di Venere, le grandi labbra, le piccole labbra, il clitoride e le ghiandole di Bartolino. Le grandi labbra, in particolare, sono lembi di tessuto adiposo e cutaneo la cui funzione principale è quella di proteggere le strutture interne della vulva. I peli pubici contribuiscono ulteriormente a questa protezione, ammortizzando l'attrito.
La Vulvovaginite: Un Processo Infiammatorio Complesso
La vulvovaginite si definisce come l'infiammazione concomitante della vagina (vaginite) e della vulva (vulvite). Questo processo flogistico può essere innescato da una vasta gamma di agenti e condizioni.
Fattori Microbici e Infezioni
Una delle cause più comuni di vulvovaginite è rappresentata dalle infezioni. Nelle donne in età riproduttiva, la flora microbica vaginale è normalmente dominata dai lattobacilli, batteri protettivi che mantengono un pH vaginale acido (tra 3,8 e 4,2), ostacolando la proliferazione di microrganismi patogeni. Tuttavia, questo delicato equilibrio può essere alterato.
- Infezioni Fungine: La Candida albicans è un fungo che normalmente vive nella flora intestinale e vaginale. Quando questo fungo diventa patogeno, può causare sintomi come prurito intenso, bruciore, dolore e perdite vaginali biancastre.
- Infezioni Batteriche: I batteri possono causare la vaginosi batterica, spesso associata a un forte odore sgradevole, simile al pesce, che può intensificarsi dopo il coito o le mestruazioni. I patogeni responsabili possono essere trasmessi sessualmente o derivare da una disbiosi (alterazione della flora batterica) causata da stress, stanchezza, igiene scorretta o dieta squilibrata. Tra i batteri patogeni comuni si annoverano Gardnerella vaginalis, streptococchi e stafilococchi.
- Infezioni Protozoarie: Il Trichomonas vaginalis è un protozoo che causa la tricomoniasi, un'infezione vaginale caratterizzata da bruciore e prurito, sebbene a volte possa essere asintomatica. Le perdite vaginali associate sono tipicamente profuse, schiumose e di colore giallo-verdastro, con un odore sgradevole.
- Infezioni Sessualmente Trasmissibili (IST): Nelle donne in età fertile, la vulvovaginite può essere legata a IST causate da patogeni come Neisseria gonorrhoeae, Trichomonas vaginalis e Chlamydia trachomatis. Queste infezioni possono propagarsi all'utero, alle tube e alle ovaie, aumentando il rischio di malattia infiammatoria pelvica e compromettendo la fertilità.
- Flora Microbica del Tratto Gastrointestinale: Nelle bambine di età compresa tra 2 e 6 anni, l'infiammazione è spesso dovuta a infezioni causate dalla flora microbica del tratto gastrointestinale, favorita da una scarsa igiene perineale.
Irritazioni e Reazioni Allergiche
L'ecosistema vaginale e vulvare può essere compromesso anche da agenti irritanti e allergeni.
- Prodotti per l'Igiene Intima: L'uso eccessivo di detergenti intimi, lavande vaginali, saponi profumati, bagnoschiuma, spray igienici o profumi può alterare il pH locale e danneggiare la flora batterica protettiva, aumentando la vulnerabilità. Persone suscettibili possono sviluppare reazioni allergiche a specifici componenti chimici.
- Prodotti per la Contraccezione e Dispositivi Medici: Lubrificanti, creme vaginali, preservativi in lattice, spermicidi, anelli vaginali anticoncezionali, diaframmi o dispositivi intrauterini possono talvolta causare irritazione o reazioni allergiche.
- Contatto con Sostanze Chimiche: Ammorbidenti, coloranti e additivi presenti nei detersivi per bucato possono irritare la delicata mucosa vulvare.
- Irritazione Chimica da Urine o Feci: In pazienti incontinenti o allettati, il contatto prolungato con urine o feci può causare un'infiammazione vulvare cronica.
Cause Fisiche e Meccaniche
Fattori fisici possono contribuire all'arrossamento e all'irritazione.
- Traumi e Sfregamenti: Abrasioni dovute a insufficiente lubrificazione durante i rapporti sessuali, stimoli meccanici prolungati o sfregamenti causati da indumenti troppo attillati, specialmente se realizzati con materiali sintetici, possono provocare infiammazione.
- Eccessiva Igiene Intima: Contrariamente a quanto si potrebbe pensare, un'igiene intima eccessiva e aggressiva può alterare le naturali difese immunitarie vaginali e la flora microbica saprofita, rendendo la zona più vulnerabile.
Alterazioni Ormonali
Le fluttuazioni ormonali giocano un ruolo significativo nella salute vulvovaginale.
- Menopausa: Dopo la menopausa, un marcato decremento degli estrogeni porta all'assottigliamento della mucosa vaginale (vaginite atrofica), aumentandone la suscettibilità alle infiammazioni e alla secchezza.
- Altre Condizioni Ormonali: Cambiamenti ormonali possono verificarsi anche dopo il parto, durante l'allattamento o a seguito di trattamenti medici come l'asportazione chirurgica delle ovaie, l'irradiazione pelvica o la chemioterapia, che possono indurre una riduzione degli estrogeni.
Altri Fattori Predisponenti
- Immunodepressione e Malattie Sistemiche: Condizioni come il diabete o uno stato di immunodepressione possono rendere l'individuo più vulnerabile alle infezioni e alle infiammazioni.
- Fattori Psicologici: In alcuni casi, fattori psicologici come stress o ansia possono contribuire a vulvovaginiti di natura non infettiva, incidendo negativamente sull'equilibrio della flora batterica e sulla risposta immunitaria.
- Gravidanza: Durante la gravidanza, le donne possono sperimentare una maggiore sensibilità cutanea e mucosale, che potrebbe tradursi in nuove sensibilità o allergie a prodotti comuni.
Sintomatologia dell'Arrossamento Vaginale
I sintomi associati all'arrossamento dell'orifizio vaginale e alla vulvovaginite possono variare in intensità e presentazione, ma comunemente includono:
- Prurito: Una sensazione di prurito intensa e persistente nella zona vulvare è uno dei sintomi più frequenti.
- Bruciore: Una sensazione di bruciore, sia interno che esterno, che può peggiorare durante la minzione (disuria) o i rapporti sessuali (dispareunia).
- Arrossamento e Edema: La pelle della vulva appare rossa e può essere gonfia o edematosa.
- Dolore e Dolorabilità: La zona può risultare dolente al tatto o manifestare un disagio generale.
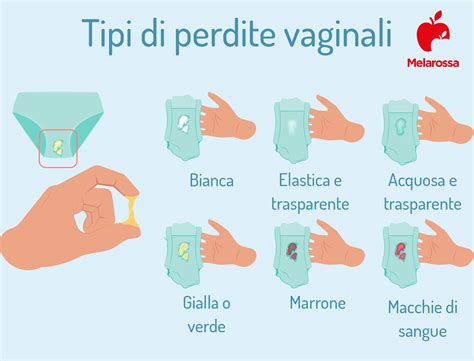
- Perdite Vaginali (Leucorrea): L'aspetto e la quantità delle perdite variano in base alla causa:
- Normali: Bianche lattescenti o mucoidi, inodori e non irritanti.
- Infezioni Batteriche: Perdite bianche o grigiastre, dall'odore amminico (simile al pesce).
- Tricomoniasi: Perdite profuse, schiumose, giallo-verdastre e maleodoranti.
- Candidosi: Perdite biancastre, dense, simili a ricotta.
- Secchezza Vaginale: Una sensazione di secchezza può accompagnare l'infiammazione, specialmente in post-menopausa.
- Lieve Sanguinamento: In alcuni casi, l'irritazione locale può causare un lieve sanguinamento.
- Disagio durante i Rapporti Sessuali: La dispareunia, o dolore durante i rapporti sessuali, è un sintomo comune.
Nei casi più gravi, o se non trattata adeguatamente, la vulvovaginite infettiva può cronicizzare. In casi rari, perdite acquose o ematiche possono essere indicative di neoplasie vulvari, vaginali o cervicali, che richiedono diagnosi differenziale tramite esame obiettivo e Pap test.
Diagnosi e Valutazione Medica
La diagnosi di vulvovaginite si basa su una combinazione di anamnesi, esame obiettivo e analisi di laboratorio.
- Anamnesi: Il medico raccoglierà informazioni sui sintomi riferiti, la loro insorgenza e durata, le abitudini igieniche, l'attività sessuale, l'uso di farmaci o prodotti per l'igiene intima e la presenza di condizioni mediche preesistenti.
- Esame Obiettivo: Durante la visita ginecologica, il medico esaminerà il tratto genitale inferiore, valutando la presenza di arrossamento, edema, escoriazioni, fissurazioni o secrezioni anomale.
- Analisi delle Secrezioni Vaginali: Vengono prelevati campioni di secrezioni vaginali tramite tamponi per:
- Misurazione del pH: Un pH elevato può suggerire vaginosi batterica.
- Esame Microscopico (Wet Mount): Permette di identificare la presenza di batteri, lieviti (Candida) o protozoi (Trichomonas).
- Coltura: In casi dubbi o persistenti, le secrezioni possono essere poste in coltura per identificare specifici microrganismi e valutare la sensibilità agli antibiotici (antibiogramma).
- Altri Esami: A seconda del sospetto diagnostico, possono essere prescritti:
- Pap test e test HPV: Per escludere lesioni precancerose o cancerose del collo dell'utero.
- Esami del sangue: Per valutare parametri generali di salute o la presenza di infezioni sistemiche.
- Test allergologici: In caso di sospetta dermatite da contatto o reazione allergica.
- Diagnosi differenziale per abuso sessuale: Nelle bambine, la presenza di vulvovaginite da Trichomonas richiede un'attenta valutazione per escludere questa possibilità.
Strategie di Gestione e Rimedi
Il trattamento dell'arrossamento vaginale e della vulvovaginite è mirato alla causa sottostante e può includere approcci farmacologici, igienici e comportamentali.
Trattamenti Farmacologici
- Antibiotici: Per le infezioni batteriche, vengono prescritti antibiotici come metronidazolo, clindamicina o tinidazolo, da assumere per via orale o applicare localmente.
- Antimicotici: Le infezioni fungine da Candida sono trattate con farmaci antimicotici, disponibili in creme, ovuli o formulazioni orali (es. fluconazolo).
- Antivirali: In caso di infezioni virali come l'herpes genitale, vengono prescritti farmaci antivirali.
- Corticosteroidi Topici: Per ridurre l'infiammazione e il prurito di origine non infettiva, possono essere prescritti corticosteroidi topici da applicare sulla vulva (ma non all'interno della vagina).
- Antinfiammatori e Antisettici: Prodotti come la benzidamina possono essere utilizzati per alleviare sintomi infiammatori.
- Antistaminici Orali: Possono aiutare a ridurre la sensazione pruriginosa e favorire il riposo notturno.
- Anestetici Locali: Creme o gel a base di lidocaina possono fornire un sollievo temporaneo dal dolore, ma è importante notare che la lidocaina può danneggiare il lattice dei preservativi.
Misure Igieniche e Comportamentali
L'adozione di corrette pratiche igieniche è cruciale per la prevenzione e la gestione delle vulvovaginiti.
- Igiene Intima Delicata:
- Utilizzare detergenti intimi delicati, con un pH fisiologico, evitando saponi aggressivi, profumati o ricchi di coloranti.
- Evitare lavande vaginali, che possono alterare la flora naturale.
- Pulirsi sempre dall'avanti all'indietro dopo ogni evacuazione o minzione per prevenire la contaminazione batterica.
- Lavarsi le mani regolarmente e non toccare eccessivamente la zona perineale.
- Abbigliamento Adeguato:
- Indossare biancheria intima di puro cotone, preferibilmente bianca, che garantisca traspirazione e eviti l'accumulo di umidità.
- Evitare indumenti troppo attillati, specialmente se in materiali sintetici.
- Prevenzione delle Irritazioni:
- Sospendere l'uso di prodotti che si sospetta abbiano causato reazioni irritative o allergiche.
- Risciacquare la zona intima con acqua dolce dopo il bagno in piscina o al mare per rimuovere residui di cloro, sale o sabbia.
- Attività Sessuale:
- L'uso del preservativo può aiutare a prevenire la trasmissione di alcune infezioni sessualmente trasmissibili.
- Assicurare un'adeguata lubrificazione durante i rapporti sessuali per evitare abrasioni.
- Gestione dell'Incontinenza: In caso di incontinenza, mantenere una scrupolosa igiene vulvare, asciugando attentamente la cute e le mucose dopo la toilette e cambiando frequentemente la biancheria intima.
Rimedi Naturali e Supporto Terapeutico
Alcuni rimedi naturali possono offrire sollievo sintomatico:
- Olio di Mandorla: Possiede proprietà antipruriginose e lenitive.
- Creme a base di Avena: Utili per le loro proprietà disarrossanti e antipruriginose.
- Olio di Borragine: Aiuta a calmare il prurito.
- Aloe Vera: Nota per le sue proprietà lenitive e antinfiammatorie.
- Camomilla e Malva: Possono essere utilizzate in impacchi o bagni per le loro proprietà lenitive.
- Pompelmo: Alcuni studi suggeriscono proprietà antimicrobiche.
Inoltre, per condizioni specifiche come la vulvodinia (dolore vulvare cronico), possono essere indicate terapie aggiuntive:
- Fisioterapia del Pavimento Pelvico: Utile per gestire il dolore associato a contrazioni muscolari pelviche, con tecniche come il biofeedback o la TENS (Stimolazione Nervosa Elettrica Transcutanea).
- Psicoterapia: Può aiutare ad affrontare l'impatto psicologico della vulvodinia.
CISTITE? STOP con 7 RIMEDI della NONNA facili e veloci
Prevenzione delle Vulvovaginiti
La prevenzione si basa principalmente sull'adozione di uno stile di vita sano e di corrette abitudini igieniche:
- Mantenere un'igiene intima adeguata, senza eccessi.
- Indossare biancheria intima traspirante e non sintetica.
- Evitare prodotti irritanti o potenzialmente allergizzanti per l'igiene intima e la detersione della biancheria.
- Praticare sesso sicuro, utilizzando il preservativo se necessario.
- Adottare una dieta equilibrata e gestire lo stress.
- Sottoporsi a controlli ginecologici regolari.
Affrontare l'arrossamento dell'orifizio vaginale e la vulvovaginite richiede un approccio olistico che consideri le molteplici cause possibili. Una diagnosi accurata e un piano di trattamento personalizzato, spesso in collaborazione con il proprio ginecologo, sono essenziali per gestire efficacemente questi disturbi e ripristinare il comfort e il benessere.
tags: #arrossamento #orifizio #vaginale