L'artrite psoriasica (AP) è una patologia infiammatoria cronica che va oltre il coinvolgimento della cute, estendendosi a unghie e articolazioni. Questa condizione multifattoriale, sebbene non ancora completamente compresa nei suoi meccanismi eziopatogenetici, presenta una componente genetica accertata e colpisce fino al 30% dei pazienti affetti da psoriasi, manifestandosi tipicamente tra i 30 e i 50 anni senza una marcata predilezione di genere. La gestione efficace dell'artrite psoriasica richiede un approccio integrato e una diagnosi precoce, elementi cruciali per prevenire danni permanenti e migliorare la qualità di vita dei pazienti.
Manifestazioni Cliniche e Segnali Precoci
L'artrite psoriasica si manifesta con un'ampia gamma di sintomi che possono variare significativamente da individuo a individuo. La complessità della malattia risiede nel fatto che le manifestazioni cutanee e articolari non sempre si presentano contemporaneamente, rendendo talvolta difficile la diagnosi tempestiva.
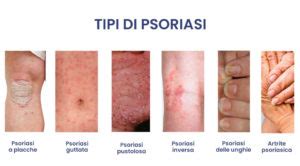
I segnali precoci a cui i pazienti affetti da psoriasi dovrebbero prestare particolare attenzione, anche se apparentemente banali, includono:
- Dolori o rigidità articolare: Soprattutto al mattino, una sensazione di "blocco" articolare può essere un campanello d'allarme. Le articolazioni più comunemente interessate sono quelle delle mani, dei piedi, le ginocchia e le caviglie. Altri segni a cui prestare attenzione includono la rigidità mattutina, le alterazioni delle unghie e la riduzione dell'ampiezza dei movimenti.
- Alterazioni ungueali: L'onicopatia psoriasica, caratterizzata da unghie ispessite, fragili o con piccole depressioni (punteggiatura ungueale), aumenta significativamente la probabilità di sviluppare artrite psoriasica.
- Gonfiore e dolore articolare: Questi sintomi, insieme al calore e alla rigidità delle articolazioni interessate, sono tra i più frequentemente segnalati.

La psoriasi cutanea si presenta tipicamente con chiazze rosse, spesso accompagnate da desquamazione, localizzate prevalentemente su gomiti, ginocchia e cuoio capelluto, ma possono comparire anche dietro le orecchie, a livello genitale e nella piega tra i glutei.
È importante sottolineare che, nella maggioranza dei casi (circa l'85%), la psoriasi cutanea precede l'insorgenza dell'artrite. Tuttavia, in una percentuale minore di pazienti (5-10%), l'esordio può essere contemporaneo, e in un ulteriore 5-10% dei casi, è l'artrite a manifestarsi per prima. In casi rari, l'artrite psoriasica può svilupparsi anche in assenza di manifestazioni cutanee evidenti, una condizione nota come "artrite psoriasica sine psoriasi", rendendo la diagnosi ancora più complessa e richiedendo una stretta collaborazione tra dermatologo e reumatologo.
Diagnosi: Un Percorso Multidisciplinare
La diagnosi di artrite psoriasica non si basa su un singolo esame specifico, ma su una combinazione di valutazione clinica, anamnesi e, talvolta, indagini strumentali. Il medico di base o lo specialista raccoglie dettagliata anamnesi, indagando sulla storia clinica del paziente, sulla presenza di psoriasi pregressa o familiare, e sulle malattie reumatiche presenti in famiglia.
L'esame obiettivo si concentra sulla valutazione delle articolazioni per identificare sensibilità alla pressione, dolore, limitazione dei movimenti e gonfiore.
Ruolo degli Esami Strumentali
Ecografia Muscoloscheletrica (Ecografia Articolare): L'ecografia articolare si rivela uno strumento prezioso per la diagnosi precoce dell'artrite psoriasica. Permette di identificare segni di infiammazione a carico delle articolazioni e dei tendini anche prima che i sintomi siano evidenti o rilevabili alla radiografia convenzionale. Questo esame può evidenziare iperemia sinoviale, versamenti articolari e tenosinovite, confermando la presenza di un processo infiammatorio attivo.
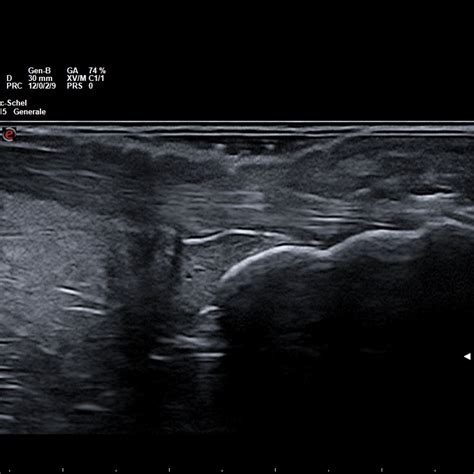
Radiografia Convenzionale (RX Articolare): Le radiografie sono utili per valutare lo stato delle articolazioni coinvolte e possono evidenziare alterazioni caratteristiche della malattia, sebbene nelle fasi iniziali possano non mostrare anomalie significative. Reperti radiografici comuni includono il coinvolgimento delle articolazioni interfalangee distali, il riassorbimento delle falangi terminali, la coppettazione delle falangi prossimali, artriti mutilanti, danno distruttivo con reazioni ossee proliferative, e lussazioni articolari.
Risonanza Magnetica (RM): La RM delle articolazioni è particolarmente indicata quando gli esami precedenti (radiografia ed ecografia) non sono diagnostici ma il sospetto clinico di artrite psoriasica persiste. La RM offre una visualizzazione dettagliata dei tessuti molli, permettendo di identificare precocemente infiammazione sinoviale, entesite e edema osseo.
Esami del Sangue
Gli esami del sangue sono fondamentali per valutare lo stato infiammatorio generale del paziente e per escludere altre forme di artrite.
- Indici di Infiammazione: Esami come la Proteina C Reattiva (PCR) e la Velocità di Eritrosedimentazione (VES) possono evidenziare un aumento dei livelli, indicando un processo infiammatorio in corso. Tuttavia, è importante notare che un aumento di questi indici non è specifico per l'artrite psoriasica, potendo essere causato da altre condizioni infiammatorie o infettive.
- Fattore Reumatoide (FR): La ricerca del fattore reumatoide è cruciale per distinguere l'artrite psoriasica dall'artrite reumatoide. Nella maggior parte dei pazienti con AP, il fattore reumatoide è negativo, mentre è tipicamente elevato nell'artrite reumatoide.
- Anticorpi Anti-Peptide Citrullinato Ciclico (Anti-CCP): Questi anticorpi sono altamente specifici per l'artrite reumatoide e raramente presenti nell'artrite psoriasica, fornendo un ulteriore elemento distintivo.
- Altri Esami: In alcuni casi, possono essere valutati anche la conta dei globuli rossi (potenzialmente lievemente ridotta in caso di infiammazione cronica), i livelli di immunoglobuline e l'analisi del liquido sinoviale in caso di versamento articolare.
È importante sottolineare che i risultati degli esami di laboratorio, da soli, non sono sufficienti per una diagnosi definitiva di artrite psoriasica. La diagnosi si basa primariamente sulla correlazione tra i segni clinici e i risultati degli esami strumentali e di laboratorio, nel contesto di una storia clinica suggestiva.
Ecografia muscolo-scheletrica nella diagnosi precoce in reumatologia
Fattori di Rischio e Predisposizione Genetica
L'eziopatogenesi dell'artrite psoriasica è complessa e multifattoriale, coinvolgendo una combinazione di fattori genetici, immunologici e ambientali. La predisposizione genetica gioca un ruolo significativo, come evidenziato dall'aumentato rischio di sviluppare la patologia tra i familiari di primo grado di pazienti affetti da artrite psoriasica o psoriasi. Studi hanno identificato specifici alleli HLA (come HLA-B27, HLA-Cw6, HLA-B38, HLA-B39, HLA-DR) associati a un maggiore rischio.
Fattori ambientali, quali infezioni batteriche o virali, traumi fisici (anche lievi o ripetuti) e stress psicologici, possono agire come fattori scatenanti in individui geneticamente predisposti. L'infiammazione sistemica caratteristica dell'artrite psoriasica può inoltre essere associata a condizioni metaboliche e cardiovascolari.
Gestione Multidisciplinare e Collaborazione Medico-Paziente
La gestione dell'artrite psoriasica richiede un approccio multidisciplinare che coinvolga dermatologi, reumatologi, fisioterapisti e, in alcuni casi, altri specialisti. La stretta collaborazione tra dermatologo e reumatologo è fondamentale per una gestione integrata della malattia, garantendo che sia le manifestazioni cutanee sia quelle articolari vengano trattate in modo appropriato.
Il dermatologo segue la gestione delle lesioni cutanee, mentre il reumatologo si occupa delle manifestazioni articolari, impostando la terapia sistemica più adatta.
Terapie Farmacologiche
L'obiettivo principale del trattamento è controllare i sintomi, prevenire il danno articolare e la perdita di funzionalità, e migliorare la qualità di vita del paziente. L'efficacia del trattamento è strettamente correlata alla precocità della diagnosi.
- Farmaci Antinfiammatori Non Steroidei (FANS): Possono fornire un rapido sollievo dal dolore e dall'infiammazione, ma non modificano il decorso della malattia.
- Corticosteroidi: Utilizzati per via sistemica o infiltrativa, offrono un'efficacia rapida nel controllo del dolore e dell'infiammazione, ma il loro uso a lungo termine è limitato dagli effetti collaterali.
- Farmaci Antireumatici che Modificano la Malattia (DMARD): Questi farmaci, come il metotrexato, la sulfasalazina e la leflunomide, agiscono più lentamente ma offrono un effetto più duraturo nel tempo, modificando il processo infiammatorio e rallentando la progressione del danno articolare. Il metotrexato, in particolare, può migliorare sia le manifestazioni cutanee che quelle articolari.
- Farmaci Biologici: Negli ultimi anni, l'avvento dei farmaci biologici ha rivoluzionato il trattamento dell'artrite psoriasica. Questi farmaci mirano a specifici bersagli molecolari coinvolti nel processo infiammatorio, dimostrando elevata efficacia anche nei pazienti refrattari alle terapie convenzionali. Tra i farmaci biologici utilizzati vi sono gli inibitori del TNF (Fattore di Necrosi Tumorale), gli inibitori dell'IL-17 (Interleuchina-17), gli inibitori dell'IL-12/23 e dell'IL-23, e gli inibitori delle Janus chinasi (JAK). La scelta del farmaco biologico dipende dai domini predominanti colpiti dalla malattia (artrite periferica, assiale, dattilite, entesite).
La decisione di passare da terapie locali (creme, lozioni) a trattamenti sistemici o biologici dipende da diversi fattori, tra cui l'estensione e la gravità della psoriasi, il coinvolgimento di aree delicate, la presenza di onicopatia psoriasica e la comparsa di dolori articolari sospetti.

Approcci Terapeutici Mirati
Un approccio terapeutico mirato, volto a raggiungere la remissione completa della malattia o un'attività minima della stessa, è considerato l'obiettivo ideale. Questo può essere valutato ad ogni visita attraverso specifici indici di attività della malattia.
- Per l'Artrite Periferica: Si utilizzano DMARD non biologici (metotrexato, sulfasalazina, leflunomide), apremilast (inibitore della fosfodiesterasi-4), farmaci biologici (inibitori del TNF, inibitori dell'IL-17, inibitori dell'IL-12/23, inibitori dell'IL-23) e inibitori delle Janus chinasi (JAK).
- Per la Malattia Assiale: Le opzioni terapeutiche includono inibitori del TNF, inibitori dell'IL-17 e inibitori delle Janus chinasi (JAK).
Gli inibitori del TNF sono particolarmente efficaci sia per le manifestazioni articolari che per quelle cutanee. Secukinumab e Ixekizumab, inibitori dell'IL-17, sono indicati per la psoriasi e l'artrite psoriasica. Ustekinumab (inibitore dell'IL-12/23) e Guselkumab (specifico inibitore dell'IL-23) sono altre opzioni terapeutiche. Tofacitinib, un inibitore delle JAK, è disponibile per pazienti che non rispondono al metotrexato. Abatacept, un inibitore CTLA-4, è un'altra opzione per l'artrite psoriasica attiva.
Stile di Vita e Gestione delle Comorbidità
L'artrite psoriasica è una malattia infiammatoria sistemica che può essere associata a condizioni cardiovascolari e metaboliche, come ipertensione, colesterolo alto, sovrappeso e diabete. Pertanto, uno stile di vita sano è fondamentale per la gestione complessiva della malattia.
Le raccomandazioni principali includono:
- Mantenere un peso corporeo equilibrato: Il sovrappeso e l'obesità possono peggiorare l'infiammazione e aumentare il carico sulle articolazioni.
- Seguire un'alimentazione sana e varia: Una dieta ricca di frutta, verdura, pesce e povera di zuccheri e grassi saturi può contribuire a ridurre l'infiammazione sistemica. L'integrazione con vitamina D e altri micronutrienti può essere considerata sotto supervisione medica.
- Praticare attività fisica regolare: Anche una camminata quotidiana può apportare benefici significativi, migliorando la mobilità articolare, la forza muscolare e il benessere generale.
È scientificamente dimostrato che un solido rapporto medico-paziente migliora gli esiti sanitari. Mantenere un diario dei sintomi, annotare le domande per il medico e partecipare attivamente alle decisioni terapeutiche sono strategie chiave per una gestione efficace della malattia.
La diagnosi precoce e un piano terapeutico personalizzato, elaborato in collaborazione con specialisti esperti, sono essenziali per affrontare l'artrite psoriasica e garantire ai pazienti una vita attiva e soddisfacente.
tags: #artrite #psoriasica #clinimetr