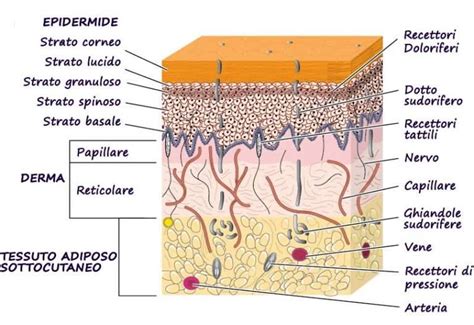
Il basalioma, noto anche come carcinoma basocellulare o epitelioma basocellulare, rappresenta la neoplasia maligna più diagnosticata nell'essere umano e il tumore della pelle in assoluto più comune. La sua incidenza è in costante aumento a livello globale, un dato direttamente correlato allo stile di vita e all'esposizione solare. Questa forma tumorale, che origina dalle cellule basali dell'epidermide, lo strato più profondo della nostra pelle, è caratterizzata da una malignità prevalentemente locale.
Origine e Fattori di Rischio del Basalioma
La causa primaria della trasformazione maligna delle cellule basali è il danno cumulativo e irreversibile che le radiazioni ultraviolette (UV), sia solari che artificiali (lampade abbronzanti), infliggono al DNA cellulare. I raggi UV, in particolare gli UVB e UVA, penetrano nella pelle e causano danni al DNA delle cellule cutanee, alterando i meccanismi di riparazione cellulare e favorendo la formazione di mutazioni genetiche. L'uso regolare di lettini abbronzanti, che emettono radiazioni UV artificiali, amplifica ulteriormente il rischio. L’esposizione intermittente e intensa, come le scottature solari durante le vacanze, può essere particolarmente dannosa, aumentando il rischio di basalioma nelle zone più esposte come viso, collo, mani e braccia.
Oltre all'esposizione solare, diversi altri fattori contribuiscono all'insorgenza del basalioma:
- Predisposizione genetica: Alcune persone hanno una predisposizione genetica al basalioma, spesso ereditaria. Mutazioni in geni specifici, come il PTCH1 (associato alla sindrome di Gorlin-Goltz), possono aumentare significativamente la suscettibilità allo sviluppo di basalioma. Le persone con questa sindrome possono sviluppare numerosi basaliomi fin dalla giovane età e presentare altre anomalie cutanee e scheletriche. Anche senza mutazioni specifiche, una storia familiare di basalioma può indicare una predisposizione genetica.
- Età: Il basalioma si manifesta più frequentemente negli adulti anziani, con un’incidenza che cresce progressivamente con l’età. Questo aumento è attribuibile all’accumulo di danni cutanei causati dai raggi UV nel corso della vita, insieme a una ridotta capacità della pelle di riparare il DNA con l’invecchiamento. Gli anziani sono spesso più vulnerabili a sviluppare basaliomi multipli, soprattutto in aree della pelle costantemente esposte al sole.
- Tipo di pelle: Le persone con pelle chiara, capelli biondi o rossi, occhi azzurri o verdi e che si abbronzano difficilmente hanno una minore quantità di melanina, il pigmento naturale che protegge dai raggi UV. Questa carenza di melanina rende la pelle più suscettibile ai danni solari e, di conseguenza, aumenta il rischio di basalioma. Gli individui con pelle chiara tendono inoltre a sviluppare scottature più facilmente, un ulteriore fattore di rischio.
- Storia personale di cancro della pelle: Chi ha già avuto un basalioma in passato ha una probabilità significativamente maggiore di svilupparne un altro. Questo rischio aumenta ulteriormente se la persona ha una storia di esposizione intensa al sole o una predisposizione genetica. La pelle danneggiata in precedenza rimane un’area vulnerabile per la formazione di nuovi tumori.
- Esposizione a sostanze chimiche cancerogene: L’esposizione prolungata a sostanze chimiche industriali, come arsenico, catrame, carbone e altri derivati, è associata a un rischio maggiore di basalioma. Questi agenti chimici, spesso presenti in alcuni ambienti lavorativi, possono penetrare nella pelle e provocare mutazioni cellulari. L’esposizione cronica e l’assenza di protezione adeguata possono incrementare significativamente il rischio.
- Immunosoppressione: Le persone con un sistema immunitario compromesso, come i pazienti sottoposti a trapianto d’organo o in trattamento con farmaci immunosoppressivi, sono più vulnerabili allo sviluppo di basalioma. L’immunosoppressione riduce la capacità del corpo di individuare e distruggere le cellule anormali, permettendo ai tumori cutanei di svilupparsi e progredire più facilmente.
- Radiazioni ionizzanti: L’esposizione a radiazioni ionizzanti, spesso utilizzate per trattamenti medici come la radioterapia, può aumentare il rischio di basalioma nelle aree trattate. L’irradiazione danneggia il DNA delle cellule cutanee e riduce la capacità di riparazione della pelle. Le persone esposte a radiazioni a causa del lavoro o di incidenti ambientali possono presentare un rischio aumentato.
- Cicatrici e ulcere croniche: Le lesioni cutanee croniche, come ulcere non guarite o cicatrici da ustioni, possono essere un terreno fertile per lo sviluppo del basalioma. La pelle danneggiata in modo permanente è spesso più vulnerabile alle mutazioni cellulari e all’insorgenza di tumori cutanei, specialmente nelle aree esposte.
- Fumo di tabacco: Sebbene l’associazione tra fumo e basalioma sia meno documentata rispetto ad altri fattori, alcuni studi suggeriscono che il fumo di tabacco possa contribuire al rischio. Le sostanze chimiche cancerogene presenti nel fumo possono indebolire la pelle e promuovere l’insorgenza di tumori cutanei, in particolare nelle aree del corpo più esposte al fumo indiretto, come il viso.
Comprendere questi fattori di rischio può aiutare a prevenire il basalioma adottando misure di protezione solare adeguate, evitando l’esposizione eccessiva ai raggi UV e monitorando regolarmente la pelle per eventuali cambiamenti sospetti.
Manifestazioni Cliniche del Basalioma
Il basalioma si presenta solitamente come una lesione cutanea, che può assumere diverse forme e dimensioni. È fondamentale prestare attenzione a qualsiasi lesione cutanea nuova o che cambia nel tempo.
Le principali tipologie di basalioma includono:
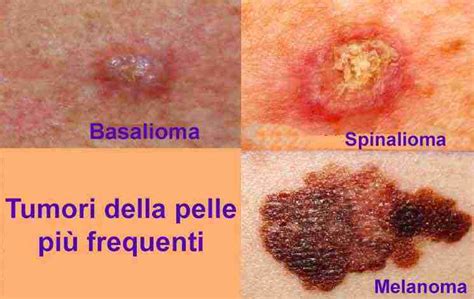
- Basalioma nodulare: Questa è la forma più classica, rappresentando circa il 60% dei casi. Si presenta come un nodulo o una “perla” di colore rosa-rossastro o traslucido. La superficie è spesso lucida e attraversata da piccoli capillari dilatati (teleangectasie). Questi noduli possono avere un aspetto lucido, quasi ceroso, e una consistenza dura al tatto. Il loro colore varia da rosa pallido a rosso vivo, o talvolta marrone, e in alcuni casi possono sembrare traslucidi, con la possibilità di intravedere piccoli vasi sanguigni sulla loro superficie. Le dimensioni iniziali possono essere ridotte, ma nel tempo il nodulo può ingrandirsi, rendendo evidente la sua natura anomala.
- Basalioma superficiale: Questa variante appare come una chiazza rossastra, piana o appena in rilievo, con un bordo leggermente perlaceo. Può sembrare simile a una lesione di eczema o psoriasi, ma tende a non rispondere ai trattamenti convenzionali per queste condizioni.
- Basalioma morfeiforme (o sclerodermiforme): Questa è una variante più insidiosa. Si manifesta come una placca biancastra o giallastra, dura, simile a una cicatrice, con bordi mal definiti. La sua crescita è spesso lenta e progressiva, e può essere più difficile da diagnosticare clinicamente.
- Basalioma pigmentato: Questa è una variante del basalioma nodulare che contiene melanina, assumendo un colore marrone, bluastro o nero. La presenza di pigmento può talvolta indurre a confonderlo con un nevo (nei) o un melanoma, rendendo necessaria un’attenta valutazione.
- Lesioni ulcerate: Alcune forme di basalioma possono ulcerarsi, cioè sviluppare una ferita aperta al centro della lesione. Questo può apparire come una piccola depressione o un’area erosa circondata da bordi rialzati. Le ulcere possono essere dolorose e tendono a non guarire, rimanendo presenti per settimane o mesi. Queste ulcere possono anche produrre secrezioni sierose o purulente, aumentando il rischio di infezioni secondarie.
- Placche o macchie sulla pelle: In altri casi, il basalioma si manifesta come una lesione piatta o una placca di colore rosa, rossastro o marrone. Queste lesioni possono sembrare simili a cicatrici sottili e atrofizzate o a macchie di eczema, rendendone difficile la distinzione da altre condizioni dermatologiche senza una valutazione medica. Le placche possono gradualmente espandersi e cambiare forma, assumendo un aspetto irregolare con bordi non definiti.
- Croste persistenti: Le lesioni cutanee associate al basalioma possono sviluppare croste che sembrano guarire temporaneamente ma che poi si riformano continuamente. Queste croste spesso cadono e si riformano, indicando che il tessuto sottostante non sta guarendo correttamente. La presenza di croste ricorrenti, soprattutto in aree esposte al sole, dovrebbe essere considerata un segnale di allarme.
- Prurito persistente: Il basalioma può causare una sensazione di prurito cronico e fastidioso nella zona interessata. Questo sintomo può essere particolarmente evidente durante la notte o in ambienti caldi, portando il paziente a grattarsi, il che può aggravare ulteriormente la condizione e causare sanguinamento o irritazione.
- Cambiamenti nel colore della pelle: Le lesioni cutanee legate al basalioma possono avere colori variabili, ma generalmente si presentano con tonalità che vanno dal rosa pallido al rosso intenso, al marrone o addirittura al nero nei casi più pigmentati. L’aspetto traslucido di alcune lesioni può far sì che i vasi sanguigni sottostanti siano visibili, conferendo alla lesione un aspetto caratteristico.
- Sanguinamento facile: Uno dei segni distintivi del basalioma è la sua tendenza a sanguinare facilmente, anche con una leggera pressione o un graffio. Questo sanguinamento si verifica perché la pelle sopra la lesione è spesso sottile e fragile, e la rete di capillari che alimenta il tumore è facilmente danneggiabile.
- Sensibilità al sole o al tocco: Le aree della pelle colpite dal basalioma possono diventare particolarmente sensibili alla luce solare o al contatto fisico. Questo può manifestarsi come una sensazione di bruciore o dolore lieve, rendendo scomoda l’esposizione al sole o il semplice tocco dell’area interessata.
- Crescita lenta e progressiva: Il basalioma è noto per la sua crescita lenta e insidiosa, spesso nel corso di mesi o anni. Tuttavia, se non trattato, può continuare a espandersi localmente, invadendo i tessuti circostanti come derma, tessuto sottocutaneo e, in casi avanzati, cartilagine o ossa. La sua crescita progressiva può portare a deformità estetiche significative e, in rari casi, a complicazioni più gravi, rendendo fondamentale una diagnosi e un trattamento precoce.
Diagnosi del Basalioma
La diagnosi precoce è cruciale per un trattamento efficace. La diagnostica oncologica cutanea rappresenta un momento fondamentale nel trattamento del basalioma. La diagnosi è fondamentale per determinare il trattamento più appropriato. Di solito, inizia con un esame clinico dettagliato da parte del dermatologo, che esamina attentamente avvalendosi dell’uso di un videodermatoscopio le lesioni cutanee sospette.
Il dermatoscopio è uno strumento ottico che permette un’osservazione ingrandita e illuminata della lesione, evidenziando strutture e pattern specifici che non sono visibili a occhio nudo. Questo aiuta il medico a distinguere lesioni benigne da quelle potenzialmente maligne.
Per confermare la diagnosi, il medico può eseguire una biopsia cutanea. Durante questa procedura, si preleva un piccolo campione della lesione, solitamente in anestesia locale, che viene poi analizzato al microscopio da un patologo. Questo esame permette di identificare con certezza la presenza di cellule cancerogene e di determinarne il tipo specifico.
Oggi abbiamo a disposizione anche una tecnica diagnostica avanzata per individuare l’insorgenza di un tumore alla pelle, la microscopia confocale. Essa permette di visualizzare la pelle in profondità e di ingrandirne le immagini senza bisogno di effettuare una biopsia invasiva. Funziona come una biopsia virtuale ed è utile per identificare e valutare l’estensione dei tumori della pelle con grande precisione. Questo metodo non invasivo consente una diagnosi ancora più accurata e tempestiva.
Per lesioni cutanee piccole, già valutate da un collega dermatologo, in pazienti non compromessi, è possibile trattare il basalioma il giorno della visita. In questo modo si riesce a risolvere subito il problema. Nei casi di basaliomi più estesi, dove la ricostruzione è complessa, vengono fornite spiegazioni dettagliate e l’intervento viene programmato in un secondo momento, permettendo al paziente di riflettere sulla situazione e di essere consapevole di ciò che deve affrontare.
Tumore della pelle: sintomi, prevenzione, cause, diagnosi
Il Basalioma è un Tumore Pericoloso?
Il basalioma, o carcinoma basocellulare, è considerato il tipo di tumore cutaneo meno aggressivo tra i cancri della pelle. Ciò nonostante, tenendo conto della sua bassa mortalità, può comunque provocare problemi significativi se non trattato correttamente.
Ecco un’analisi dettagliata dei rischi e delle conseguenze associate al basalioma:
- Bassa metastasi: Il basalioma è noto per essere un tipo di tumore della pelle a basso rischio di metastasi, il che significa che raramente si diffonde ad altri organi del corpo. Questa caratteristica lo distingue da altri tipi di tumori cutanei più aggressivi, come il melanoma. Tuttavia, il fatto che rimanga localizzato non deve indurre a sottovalutarlo, poiché può comunque causare danni significativi se non trattato. La crescita locale del tumore può essere lenta ma progressiva, e il mancato trattamento può portare a un’espansione che rende il successivo intervento più complicato.
- Danno locale: Nonostante la sua bassa capacità metastatica, il basalioma è considerato localmente invasivo. Ciò significa che, se non trattato, può penetrare negli strati più profondi della pelle e infiltrarsi nei tessuti circostanti. Questo processo può provocare danni estesi a nervi, vasi sanguigni, muscoli e, nei casi più avanzati, perfino alle ossa sottostanti. Il basalioma che si sviluppa vicino a strutture vitali, come occhi, naso, palpebre, orecchie o bocca, può compromettere gravemente la funzionalità di questi organi e richiedere interventi chirurgici complessi.
- Danno estetico: Il basalioma spesso si sviluppa in aree del corpo esposte al sole, come il viso, il collo e le mani. Se non diagnosticato e trattato precocemente, può crescere e lasciare cicatrici permanenti o deformità significative, anche dopo la rimozione chirurgica. Queste alterazioni estetiche possono avere un impatto duraturo sull’autostima e sulla qualità della vita del paziente, specialmente quando colpiscono aree molto visibili. La necessità di chirurgia ricostruttiva può aumentare ulteriormente il carico emotivo e fisico.
- Recidiva: Il basalioma è noto per il suo potenziale di recidiva, anche dopo trattamenti di successo. Questo rischio è particolarmente elevato nei pazienti che hanno una predisposizione genetica o che continuano a esporsi a fattori di rischio come i raggi UV. Le recidive possono verificarsi nello stesso sito iniziale o in altre aree del corpo. Per questo motivo, è fondamentale sottoporsi a regolari controlli dermatologici e adottare misure preventive per minimizzare il rischio di nuove insorgenze.
- Complicazioni mediche e svantaggi della terapia: Il trattamento del basalioma, sebbene generalmente efficace, può comportare complicazioni mediche. Le procedure chirurgiche, ad esempio, possono causare infezioni, emorragie o cicatrici che limitano la funzionalità della pelle o dei tessuti circostanti. La radioterapia, se utilizzata, può causare secchezza cutanea, irritazione e danni collaterali ai tessuti sani vicini. Alcuni pazienti possono sperimentare perdita di sensibilità o mobilità nella zona trattata, con un impatto sulla loro vita quotidiana. A seconda del tipo di trattamento, i pazienti possono affrontare una serie di effetti collaterali. La chirurgia può richiedere un periodo di recupero lungo e doloroso, mentre la radioterapia può causare arrossamento, desquamazione e affaticamento generale. I trattamenti farmacologici, come le creme topiche a base di imiquimod o fluorouracile, possono provocare reazioni cutanee temporanee ma sgradevoli, come prurito, bruciore e gonfiore.
- Impatto emotivo e costi finanziari: La diagnosi di basalioma può generare ansia e stress significativi, non solo per il paziente ma anche per i familiari. Il termine “cancro” può evocare paure profonde, anche se il basalioma è considerato meno pericoloso rispetto ad altre forme di tumore. L’incertezza sul decorso della malattia, le implicazioni estetiche e i potenziali costi finanziari possono contribuire a un impatto emotivo duraturo, richiedendo talvolta supporto psicologico. Il trattamento del basalioma può rappresentare un onere economico significativo, soprattutto se il paziente necessita di interventi chirurgici ripetuti, radioterapia o trattamenti farmacologici prolungati. Le spese possono includere visite mediche, esami diagnostici, procedure terapeutiche e follow-up a lungo termine. Inoltre, i costi non coperti dall’assicurazione sanitaria possono pesare sulle risorse finanziarie della famiglia.
- Potenziale per altri tumori cutanei: Le persone che hanno avuto un basalioma in passato sono più a rischio di svilupparne altri in futuro. Questo rischio è amplificato se i fattori predisponenti, come l’esposizione ai raggi UV o una predisposizione genetica, non vengono affrontati. Pertanto, è cruciale adottare misure di prevenzione, come l’uso regolare di creme solari ad ampio spettro, abbigliamento protettivo e la limitazione dell’esposizione al sole durante le ore di picco.
Nonostante questi rischi, è importante ribadire che il basalioma è altamente curabile se diagnosticato precocemente.
Trattamenti per il Basalioma
L'obiettivo del trattamento è sempre la rimozione completa del tumore, preservando al massimo il tessuto sano e la funzione dell’area interessata. La scelta della terapia più adatta dipende dal tipo, dalla dimensione e dalla localizzazione del basalioma.
Le principali opzioni terapeutiche includono:
- Escissione chirurgica: Rappresenta il trattamento d’elezione e il gold standard per la maggior parte dei basaliomi. L’escissione consiste nell’asportare chirurgicamente la lesione includendo un margine di sicurezza di tessuto sano. L’intervento viene eseguito in anestesia locale, rendendo la procedura indolore. In molti casi viene utilizzata una crema anestetica, applicata 30 minuti prima della procedura, per ridurre la percezione del fastidio dell’ago. Si utilizza una miscela di anestetico locale e vasocostrittore per ridurre il sanguinamento e prolungare l’effetto antidolorifico, talvolta con aggiunta di bicarbonato per ridurre la sensazione di bruciore. Al termine dell’intervento viene posizionata una medicazione semplice e somministrato un farmaco antidolorifico per garantire una copertura prima della fine dell’effetto dell’anestesia. La maggior parte dei pazienti non accusa dolore nel post operatorio, ma può avvertire un lieve bruciore locale che può essere tenuto sotto controllo con farmaci antinfiammatori da banco. Potrebbe manifestarsi un edema di grado variabile a seconda della sede e dell’entità dell’intervento. Nei casi più complessi, può essere necessario sottoporre il paziente all’intervento chirurgico in anestesia locale con sedazione anestesiologica o addirittura in anestesia generale.
- Terapia Laser: L’impiego di laser ablativi, come il laser CO2, è un’opzione efficace per casi selezionati. Il raggio laser vaporizza e distrugge con precisione le cellule tumorali, strato dopo strato. È una tecnica indicata soprattutto per basaliomi superficiali o piccoli noduli, offrendo vantaggi come un sanguinamento minimo e ottimi risultati estetici.
- Radioterapia: Questa opzione terapeutica utilizza radiazioni ad alta energia per distruggere le cellule tumorali. Viene generalmente riservata a pazienti che non sono candidabili all’intervento chirurgico per motivi di salute o età avanzata, oppure per basaliomi localizzati in aree dove la chirurgia sarebbe eccessivamente demolitiva.
- Microchirurgia di Mohs: In casi selezionati, specialmente per basaliomi di notevoli dimensioni, con margini sfumati, multicentrici, o in pazienti con storia di pregresse asportazioni non radicali, la tecnica di Mohs può essere indicata. Questa metodica prevede l’esame intraoperatorio di ogni porzione di tessuto rimosso, consentendo una mappatura accurata del tumore e la valutazione della radicalità dei margini in tempo reale. Se necessario, si possono effettuare progressivi allargamenti nel corso dello stesso intervento chirurgico, garantendo la massima preservazione del tessuto sano.
- Terapie topiche: Per lesioni molto superficiali e limitate, possono essere utilizzate creme a base di imiquimod o 5-fluorouracile, che stimolano una risposta immunitaria locale o agiscono direttamente sulle cellule tumorali.
Ricostruzione Post-Chirurgica
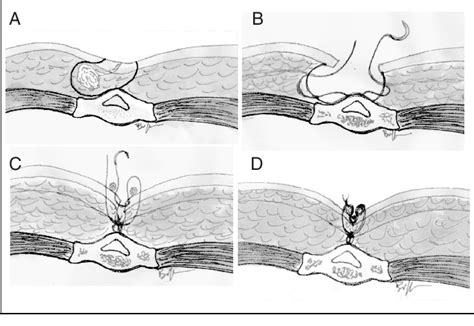
Quando un basalioma viene rimosso chirurgicamente, si crea una “perdita di sostanza”, ovvero un difetto cutaneo. La fase di ricostruzione che segue è importante tanto quanto la rimozione del tumore, specialmente quando si interviene sul viso. L'obiettivo non è solo “chiudere il buco”, ma ripristinare l’integrità anatomica e funzionale dell’area, mirando a un risultato estetico che renda la cicatrice da basalioma quasi impercettibile.
Le tecniche di ricostruzione più comuni includono:
- Sutura diretta: È la tecnica più semplice, indicata per difetti piccoli e di forma ellittica.
- Lembi locali: Rappresentano la tecnica d’elezione per la maggior parte delle ricostruzioni facciali. Un lembo consiste nel mobilizzare una porzione di pelle e tessuto sottocutaneo adiacente al difetto, mantenendola connessa alla sua vascolarizzazione originale. Questo tessuto viene poi ruotato o fatto avanzare per coprire l’area da ricostruire. Il grande vantaggio è che si utilizza pelle con colore, spessore e texture identici a quella rimossa, garantendo un risultato estetico superiore e più naturale. La metodica chirurgica del lembo stellato è stata ideata dall'autore di questo testo e pubblicata sul British Journal of Oral and Maxillofacial Surgery.
- Innesti di cute: Questa tecnica prevede il prelievo di un pezzo di pelle da un’altra area del corpo (sito donatore) per “trapiantarlo” sul difetto. Per il viso si usano innesti “a tutto spessore”, prelevati da zone dove la pelle è simile, come l’area dietro l’orecchio o sopra la clavicola. Sebbene efficaci per coprire difetti ampi, gli innesti possono talvolta avere un aspetto meno naturale rispetto a un lembo (“effetto toppa”), con possibili differenze di colore e texture nel tempo.
In casi di basaliomi particolarmente complessi, dove la certezza della radicalità oncologica immediata non è garantita, si può optare per un approccio in due tempi chirurgici. Un primo intervento prevede l’asportazione della lesione, coperta poi con una medicazione speciale per 5-7 giorni. Solo dopo la disponibilità del referto istologico definitivo che conferma la radicalità, si procede con la ricostruzione del difetto chirurgico in un secondo intervento, lavorando su un campo oncologicamente pulito e sicuro.
Gestione Post-Intervento e Follow-up
Dopo l’intervento chirurgico, una gestione attenta della ferita e un programma di monitoraggio a lungo termine sono fondamentali per garantire una guarigione ottimale e prevenire future problematiche. È fondamentale seguire scrupolosamente le indicazioni del medico, che possono includere la pulizia della ferita e l’applicazione di pomate antibiotiche per prevenire infezioni.
I punti di sutura vengono rimossi generalmente dopo 7-15 giorni, a seconda della sede e della tensione della ferita. Una volta rimossi i punti, inizia la fase cruciale della gestione della cicatrice. Questa andrà protetta in modo assoluto dall’esposizione solare per almeno un anno, utilizzando schermi solari ad altissima protezione (SPF 50+). I raggi UV su una cicatrice fresca possono infatti causare iperpigmentazione (rendendola più scura e visibile) e alterare la corretta maturazione del collagene.
Altrettanto cruciale è il follow-up oncologico. Chi ha sviluppato un basalioma presenta un rischio significativamente aumentato di svilupparne altri in futuro. Per questo motivo, è indispensabile sottoporsi a controlli dermatologici periodici, solitamente ogni 6-12 mesi, affidati al dermatologo di fiducia.
Prevenzione del Basalioma
La prevenzione si basa su una corretta fotoprotezione: usare creme solari ad alta protezione ogni giorno sulle aree esposte, indossare cappello e occhiali da sole, evitare le ore più calde (11-16) e astenersi dall’uso di lampade abbronzanti. Monitorare regolarmente la propria pelle per individuare precocemente eventuali lesioni sospette è un passo fondamentale per la salute cutanea.
Sapere a chi si mette in mano la propria salute è fondamentale per affrontare un intervento in piena serenità. Hai domande sui trattamenti o sugli interventi chirurgici? Hai bisogno?
tags: #asportazione #basalioma #con #laser