Il carcinoma basocellulare (BCC), noto anche come basalioma o epitelioma basocellulare, rappresenta il tumore della pelle più comune, costituendo oltre il 75% dei tumori cutanei non melanomatosi. Questi tumori sono definiti come tali in quanto caratterizzati da una minore aggressività rispetto al melanoma. Nonostante la sua elevata incidenza, il basalioma è generalmente un tumore curabile, con un tasso di metastasi estremamente basso, stimato in circa 1 caso ogni milione. Tuttavia, è importante sottolineare la sua elevata aggressività locale, che può portare a deturpazioni significative della zona corporea interessata e all'invasione dei tessuti sani circostanti.
Cause e Fattori di Rischio
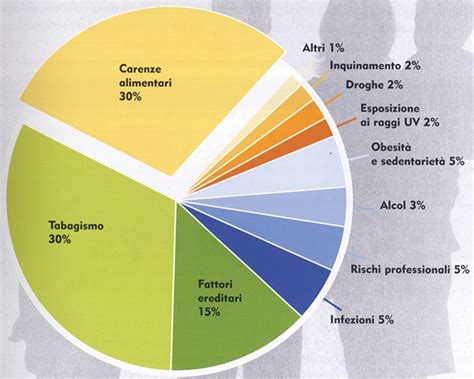
La causa primaria del basalioma risiede nelle mutazioni del DNA delle cellule dello strato basale dell'epidermide, che iniziano a proliferare in modo incontrollato. La principale responsabile di queste mutazioni è l'esposizione alle radiazioni ultraviolette (UV), sia solari che artificiali (lampade abbronzanti). Questo spiega perché il basalioma compare prevalentemente sulle zone del corpo cronicamente esposte al sole, come testa e collo, che insieme rappresentano l'80% dei casi, seguiti da arti e tronco.
In Italia, l'incidenza annuale è di circa 80 casi ogni 100.000 persone. L'esposizione ai raggi solari è il fattore di rischio più significativo.
Altri fattori che predispongono all'insorgenza del basalioma includono:
- Pelle chiara: Individui con fototipo chiaro, capelli biondi o rossi, occhi chiari e tendenza a scottarsi facilmente sono più vulnerabili a causa della minore quantità di melanina protettiva.
- Età avanzata: Il rischio aumenta con l'età, soprattutto dopo i 50 anni, a causa dell'accumulo di danni solari nel corso della vita.
- Storia personale o familiare: Aver già sviluppato un basalioma aumenta significativamente il rischio di recidive o di sviluppare nuovi tumori cutanei. Una storia familiare di tumori della pelle può indicare una predisposizione genetica.
- Immunosoppressione: Un sistema immunitario indebolito, dovuto a malattie o all'assunzione di farmaci immunosoppressori (ad esempio, nei pazienti trapiantati), può aumentare la suscettibilità al basalioma.
- Esposizione a sostanze chimiche: L'esposizione cronica ad agenti come l'arsenico è stata associata a un aumento del rischio.
- Radiazioni ionizzanti: L'esposizione a radiazioni, sia per scopi medici che occupazionali, può incrementare il rischio.
- Sindrome di Gorlin-Goltz e Xeroderma Pigmentoso: Queste rare condizioni genetiche predispongono a multipli tumori cutanei, inclusi i basaliomi.
- Uso di lettini abbronzanti: L'esposizione a radiazioni UV artificiali amplifica il rischio.
Sintomi e Manifestazioni Cliniche
Il basalioma può presentarsi con un'ampia varietà di aspetti clinici, rendendo talvolta difficile la diagnosi precoce. Tuttavia, esistono alcune manifestazioni tipiche:
- Nodulo o papula a lento accrescimento: Questa è la presentazione più frequente (circa il 60% dei casi). Si manifesta come una lesione rilevata, spesso di colore perlaceo o biancastro, con margini ben definiti. Sulla sua superficie si possono osservare teleangectasie, ovvero piccole dilatazioni dei vasi sanguigni. La pelle circostante appare spesso danneggiata dall'esposizione solare.
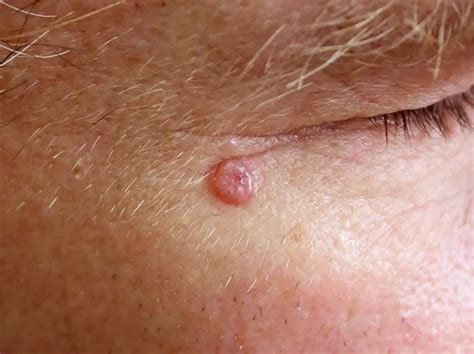
- Ulcera o lesione che non guarisce: La lesione nodulare può frequentemente ulcerarsi, sanguinare e formare croste. A volte viene scambiato per una ferita che non guarisce o un brufolo persistente.
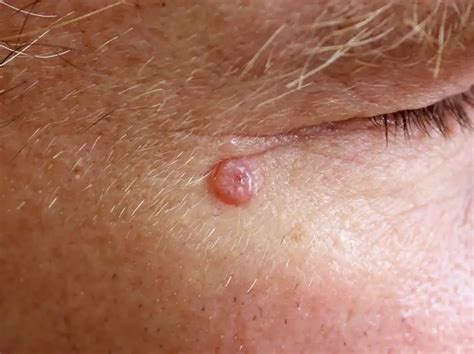
- Placca piana o squamosa: Circa il 30% dei casi rientra nel tipo superficiale. La lesione è piatta, non infiltrante gli strati profondi della pelle, e può apparire come una chiazza rossastra o marrone con bordi leggermente rialzati e perlacei. Può essere confusa con condizioni dermatologiche comuni come eczema o psoriasi.
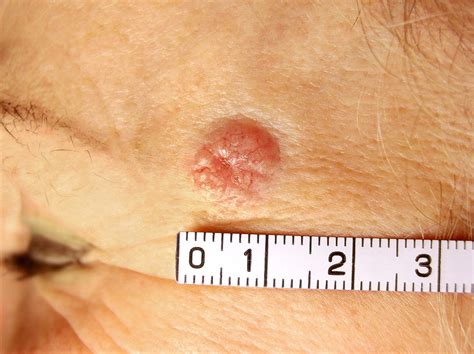
- Lesione sclerodermiforme: Questa variante si presenta come una placca biancastra, dura, con un aspetto simile a una cicatrice (sclerodermia), con bordi mal definiti. È una forma infiltrante e può essere più insidiosa da diagnosticare.
- Basalioma pigmentato: Una variante del nodulo che contiene melanina, assumendo un colore marrone, bluastro o nero, potendo generare confusione diagnostica con il melanoma.
Qualsiasi lesione cutanea che insorge su un'area fotoesposta e che non tende a guarire spontaneamente dovrebbe essere valutata da un medico.
Diagnosi
La diagnosi del basalioma inizia con un'accurata visita dermatologica. Lo specialista raccoglie l'anamnesi del paziente, concentrandosi sui fattori di rischio, in particolare sull'esposizione solare, e procede con l'esame obiettivo.
L'uso del dermatoscopio è fondamentale per l'esame clinico. Questo strumento permette un'osservazione ingrandita e illuminata della lesione, evidenziando strutture specifiche che aiutano nella diagnosi differenziale con altre lesioni cutanee.
Tuttavia, la conferma diagnostica definitiva è sempre ottenuta mediante esame bioptico. Un piccolo campione di tessuto viene prelevato dalla lesione sospetta (spesso in anestesia locale) e analizzato al microscopio da un patologo (esame istologico). Questo permette di identificare con certezza le cellule tumorali, determinarne il tipo specifico di basalioma e valutarne l'aggressività biologica. In casi dubbi o per lesioni in aree critiche, può essere utile la microscopia confocale.
Video diagnosi del basalioma, intervista al prof. V. De Giorgi, Firenze
Trattamento
L'obiettivo principale della terapia è la rimozione completa della neoplasia, preservando al massimo il tessuto sano e la funzionalità dell'area interessata. La scelta del trattamento più adeguato dipende da diversi fattori, tra cui il tipo, le dimensioni, la localizzazione del tumore, l'età del paziente e le sue condizioni generali.
Opzioni Terapeutiche Chirurgiche
La chirurgia rappresenta la terapia d'elezione per la maggior parte dei basaliomi.
- Chirurgia Escissionale: Per i carcinomi basocellulari superficiali e di piccole dimensioni, è sufficiente la rimozione chirurgica con margini di sicurezza di tessuto sano. Il pezzo asportato viene poi analizzato per verificare l'assenza di cellule tumorali ai bordi. In caso di margini positivi, si procede con un'ulteriore rimozione.
- Tecnica di Mohs: Considerato il "gold standard" per i basaliomi più complessi, recidivanti, di grandi dimensioni o in sedi critiche (come viso, naso, orecchie). Questa procedura microchirurgica prevede la rimozione del tumore strato per strato, con esame microscopico immediato di ogni strato prelevato. Il chirurgo continua la rimozione finché non si raggiunge uno strato completamente privo di cellule tumorali, garantendo così la massima eradicazione della neoplasia con il minimo danno ai tessuti sani. Offre tassi di guarigione molto elevati (95-98%).
- Curettage ed Elettroessiccazione: Tecnica utile per lesioni di piccole dimensioni e superficiali. Il dermatologo utilizza uno strumento chiamato curette per raschiare la lesione e poi applica calore (elettrocauterizzazione) per distruggere le cellule tumorali residue. Tuttavia, non consente l'analisi istologica del tessuto rimosso, esponendo a un rischio di recidiva maggiore rispetto alla chirurgia.
Altre Opzioni Terapeutiche
In determinati casi, si possono considerare terapie alternative o adiuvanti:
- Crioterapia con Azoto Liquido: Utilizzata per basaliomi superficiali e in pazienti selezionati (ad esempio, con disturbi emorragici o pacemaker). L'azoto liquido congela e distrugge le cellule tumorali.
- Terapia Fotodinamica (PDT): Si applica un agente fotosensibilizzante sulla lesione, che viene poi attivato da una luce specifica (spesso blu) o un laser. La reazione provoca la distruzione delle cellule tumorali. Indicata principalmente per carcinomi basocellulari superficiali.
- Radioterapia: Utilizzata come trattamento adiuvante nei casi di tumori difficili da trattare, di grandi dimensioni, infiltranti o in pazienti che non sono candidabili alla chirurgia. Il tasso di guarigione si aggira intorno al 90%.
- Chemioterapia Topica: Farmaci come imiquimod e fluorouracile, applicati localmente sotto forma di crema, possono essere utilizzati per carcinomi basocellulari superficiali e di dimensioni ridotte. Stimolano il sistema immunitario o agiscono direttamente sulle cellule tumorali.
- Terapia Medica Sistemica: Per carcinomi in stadio avanzato o metastatico (situazione estremamente rara per il basalioma), si possono utilizzare farmaci come vismodegib e sonidegib, che agiscono inibendo la via hedgehog, alterata nella maggioranza dei pazienti con basalioma.
La scelta della terapia dipende da una valutazione specialistica approfondita.
Prognosi e Follow-up
La prognosi del carcinoma basocellulare è generalmente eccellente, soprattutto in caso di diagnosi precoce e trattamento tempestivo. Come accennato, le metastasi sono rarissime. Tuttavia, i tumori presentano un'elevata aggressività locale e possono causare danni deturpanti.
Un aspetto cruciale è il rischio di recidiva. Circa il 25% dei pazienti sviluppa una recidiva entro 5 anni dall'intervento chirurgico. Per questo motivo, è fondamentale sottoporsi a visite dermatologiche di controllo periodiche, solitamente ogni 6-12 mesi, per monitorare la guarigione, identificare precocemente eventuali recidive e individuare nuovi tumori cutanei.
La prevenzione secondaria, attraverso l'autoesame della pelle e controlli regolari, è essenziale.
Prevenzione
La prevenzione del basalioma si concentra sulla riduzione dell'esposizione ai raggi UV:
- Fotoprotezione: Utilizzare creme solari ad ampio spettro (UVA/UVB) con elevato fattore di protezione (SPF 50+) quotidianamente, soprattutto sulle aree fotoesposte.
- Abbigliamento protettivo: Indossare cappelli a tesa larga, occhiali da sole e indumenti che coprano la pelle quando si è all'aperto.
- Evitare l'esposizione nelle ore di punta: Limitare l'esposizione solare diretta nelle ore centrali della giornata (dalle 11 alle 16), quando i raggi UV sono più intensi.
- Evitare lampade abbronzanti: Astenersi dall'uso di lettini e docce solari.
- Autoesame della pelle: Controllare regolarmente la propria pelle per identificare la comparsa di nuove lesioni o cambiamenti in nei o macchie preesistenti.
La consapevolezza dei sintomi e l'attenzione alla salute della pelle sono passi fondamentali per una diagnosi precoce e una gestione efficace del basalioma.