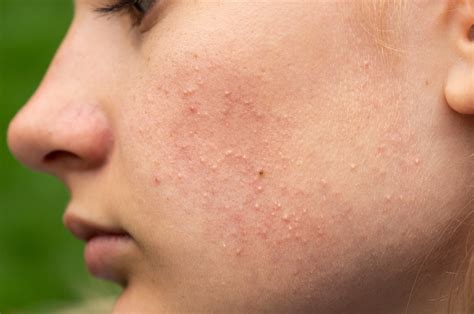
I comedoni chiusi, comunemente noti come punti bianchi, rappresentano una delle manifestazioni più diffuse dell'acne non infiammatoria. Queste piccole formazioni cutanee, che si presentano come rilievi di pochi millimetri, sono il risultato di un accumulo nei follicoli piliferi di sebo, cheratina e batteri. Distinguersi dai comedoni aperti (punti neri) e dai grani di miglio, piccole cisti cheratinose, i punti bianchi richiedono una comprensione approfondita delle loro cause per poter attuare rimedi efficaci.
La Natura dei Comedoni Chiusi: Ostruzione e Accumulo
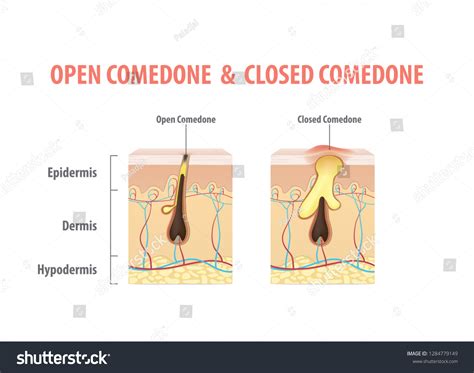
Il meccanismo alla base della formazione dei comedoni chiusi risiede nell'ostruzione del dotto del follicolo pilifero. Questa ostruzione può essere causata da un aumento dell'attività delle ghiandole sebacee, che producono una quantità eccessiva di sebo, o da un restringimento del dotto stesso. Il sebo, una sostanza oleosa prodotta naturalmente dalla pelle per mantenerla idratata e protetta, quando non riesce a fluire liberamente, si mescola con cellule morte della pelle (cheratina) e, in alcuni casi, con batteri come il Propionibacterium acnes. Questo mix forma un tappo all'interno del follicolo, dando origine al caratteristico aspetto bianco o color carne del comedone chiuso.
A differenza dei comedoni aperti, o punti neri, dove il poro rimane parzialmente aperto e il contenuto intrappolato si ossida a contatto con l'aria assumendo una colorazione scura, nei comedoni chiusi il poro è completamente sigillato. Questa assenza di ossidazione impedisce la formazione del colore scuro, ma rende la lesione più incline all'infiammazione se i batteri proliferano al suo interno.
Fattori Scatenanti: Un Approfondimento delle Cause
Le cause che portano alla formazione dei comedoni chiusi sono molteplici e spesso interconnesse. Sebbene il disturbo sia comunemente associato all'acne giovanile, la sua insorgenza non è limitata a questa fascia d'età.
Fattori Ormonali: Il Ruolo Chiave
I fattori ormonali giocano un ruolo predominante nella formazione dei comedoni chiusi, in particolare durante la pubertà. L'aumento dei livelli di ormoni androgeni, come il testosterone, stimola le ghiandole sebacee a produrre maggiori quantità di sebo. Questo è il motivo per cui i comedoni sono più diffusi tra gli adolescenti, sebbene le fluttuazioni ormonali legate al ciclo mestruale, alla gravidanza o alla menopausa possano influenzare anche la pelle adulta. L'iperattività delle ghiandole sebacee, indotta da questi cambiamenti ormonali, è uno dei principali motori dello sviluppo dei comedoni.
Genetica e Predisposizione Individuale
La genetica gioca un ruolo non trascurabile. Se uno o entrambi i genitori hanno sofferto di acne o hanno una pelle particolarmente grassa, è probabile che anche i figli ereditino una predisposizione a sviluppare comedoni. Questa predisposizione può manifestarsi in una maggiore produzione di sebo, in un turnover cellulare alterato o in una maggiore sensibilità dei pori all'ostruzione.
Fattori Ambientali e Stile di Vita
Sebbene l'impatto dell'alimentazione sia stato a lungo dibattuto, alcune ricerche suggeriscono che diete ricche di zuccheri raffinati e latticini potrebbero contribuire all'aumento dei livelli di IGF-1, un fattore di crescita che può stimolare la produzione di sebo. Tuttavia, è importante sottolineare che l'alimentazione non è considerata la causa primaria dei comedoni.
Lo stress cronico è un altro fattore che può influenzare la salute della pelle. Lo stress può alterare l'equilibrio ormonale, incrementando la produzione di androgeni e, di conseguenza, di sebo. L'esposizione ai raggi solari, sebbene possa avere un effetto temporaneamente essiccante sulla pelle, a lungo termine può peggiorare le condizioni infiammatorie e favorire la formazione di comedoni.
Irritazioni cutanee di varia natura, dovute all'uso di prodotti cosmetici non adatti, al contatto prolungato con oli minerali o sostanze chimiche, possono altresì favorire l'insorgenza di comedoni. Una scarsa igiene della pelle, che porta a un accumulo di sebo, cellule morte e impurità, può ostruire i pori e contribuire alla formazione di comedoni.
Riconoscere e Differenziare i Comedoni
È fondamentale saper distinguere i comedoni chiusi da altre imperfezioni cutanee per poter attuare il trattamento più adeguato.
- Comedoni Chiusi (Punti Bianchi): Piccole protuberanze biancastre o color carne, sottocutanee, che si formano quando il poro è completamente ostruito. Non presentano prurito o dolore significativo, ma possono infiammarsi.
- Comedoni Aperti (Punti Neri): Simili ai punti bianchi, ma il poro ostruito è aperto sulla superficie. Il sebo e le cellule morte si ossidano a contatto con l'aria, conferendo loro il tipico colore scuro.
- Grani di Miglio: Piccole cisti semisolide contenenti cheratina. A differenza dei comedoni, i grani di miglio, tranne quelli in età pediatrica, difficilmente regrediscono spontaneamente.
- Acne Papulo-Comedonica: Si verifica quando i comedoni vengono colonizzati da batteri (Propionibacterium acnes), scatenando un'infiammazione che porta alla comparsa di papule rossastre.
Strategie di Trattamento: Dalla Prevenzione ai Rimedi Professionali
Sebbene i comedoni chiusi tendano a regredire spontaneamente, il trattamento è spesso desiderato per migliorare l'aspetto estetico della pelle e prevenire possibili complicazioni. È cruciale rivolgersi a un medico specializzato per una valutazione accurata e un piano terapeutico personalizzato.
Routine di Cura della Pelle: Fondamenta del Trattamento
Una routine di cura della pelle quotidiana e mirata è il primo passo fondamentale nella gestione dei comedoni chiusi.
- Detersione Delicata: Utilizzare detergenti delicati, specificamente formulati per pelli impure o a tendenza acneica, per rimuovere sebo in eccesso, trucco e impurità senza aggredire la barriera cutanea. Prodotti contenenti acido salicilico o acido lattico possono favorire un'esfoliazione chimica delicata.
- Esfoliazione Regolare: L'uso di esfolianti chimici, come gli alfa-idrossiacidi (AHA) o i beta-idrossiacidi (BHA), è essenziale per rimuovere le cellule morte che contribuiscono all'ostruzione dei pori. Gli AHA agiscono sulla superficie cutanea, mentre i BHA, come l'acido salicilico, penetrano più in profondità nei pori, liberandoli dal sebo e dai detriti.
- Prodotti Non Comedogeni: Optare per creme idratanti, filtri solari e prodotti per il trucco etichettati come "non comedogeni", che significa che sono formulati per non ostruire i pori. Preferire formule a base d'acqua e prive di oli eccessivamente grassi.
- Ingredienti Attivi Mirati: L'acido salicilico è un ingrediente chiave per la sua azione comedolitica e antibatterica. I retinoidi, derivati della vitamina A, accelerano il ricambio cellulare, aiutando a prevenire la formazione di nuovi comedoni e a liberare quelli esistenti. Anche il perossido di benzoile, con le sue proprietà antibatteriche, può essere efficace nel trattamento delle eruzioni cutanee.
PELLE A TENDENZA ACNEICA: Attivi e Skincare
Trattamenti Topici e Farmacologici
Per i casi più ostinati, possono essere prescritti trattamenti topici più specifici.
- Creme e Gel Specifici: In farmacia sono disponibili creme e gel contenenti acido salicilico, retinoidi o perossido di benzoile, formulati per un'azione mirata sui comedoni.
- Farmaci su Prescrizione: Nei casi più gravi, un dermatologo può prescrivere farmaci topici o orali. Questi possono includere antibiotici per ridurre l'infiammazione e la proliferazione batterica, terapie ormonali per le donne, o isotretinoina, un potente farmaco riservato ai casi più severi di acne nodulo-cistica.
Procedure Professionali
Quando i trattamenti domiciliari non sono sufficienti, la medicina estetica offre soluzioni efficaci.
- Peeling Chimici: Applicazioni controllate di acidi (come acido salicilico, glicolico o mandelico) che esfoliano la pelle in profondità, rimuovendo le cellule morte e liberando i pori.
- Laserterapia: Alcuni tipi di laser possono essere utilizzati per ridurre l'infiammazione, migliorare la texture della pelle e aiutare a prevenire la formazione di nuovi comedoni. L'azione sinergica tra laser CO2 e peeling chimici è una strategia sempre più utilizzata per ottenere risultati estetici significativi.
- Estrazione Manuale: Eseguita da professionisti qualificati (dermatologi o estetisti), questa procedura permette di rimuovere fisicamente il contenuto dei comedoni senza danneggiare la pelle e minimizzando il rischio di infezioni o cicatrici.
È fondamentale evitare di schiacciare o manipolare i comedoni in modo autonomo. Questa pratica può peggiorare l'infiammazione, introdurre batteri e portare a infezioni, cicatrici e discromie cutanee permanenti.
La gestione dei comedoni chiusi richiede un approccio olistico che combini una corretta igiene cutanea, l'uso di prodotti mirati e, se necessario, l'intervento di professionisti. Comprendere le cause sottostanti e adottare una strategia di trattamento personalizzata è la chiave per ottenere una pelle sana e priva di imperfezioni.
tags: #biostimolazione #viso #per #comedoni #chiusi