Le cheratosi attiniche (AK) rappresentano un aspetto significativo della dermatologia, identificandosi come cambiamenti precancerosi delle cellule cutanee, in particolare dei cheratinociti. Queste lesioni sono una conseguenza frequente di anni di esposizione cumulativa alla luce solare, ma possono anche essere causate dall'uso di lettini abbronzanti. La loro prevalenza è elevata e tende ad aumentare con l'età, rendendole una preoccupazione comune per molte persone, specialmente quelle con un'esposizione solare prolungata nel corso della vita.
L'Evoluzione della Cheratosi Attinica e il Rischio di Progressione
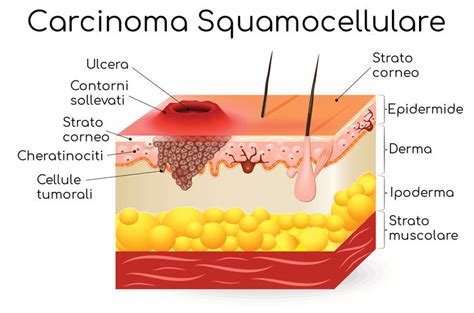
Le cheratosi attiniche comportano un rischio, seppur variabile, di progressione verso il carcinoma squamocellulare (SCC), il secondo tipo di tumore della pelle più comune. Le stime mediche sulla probabilità che una singola cheratosi attinica si trasformi in un SCC variano ampiamente nella letteratura scientifica, con percentuali di consenso che oscillano generalmente tra meno dell'1% e il 10%. È importante sottolineare che non tutte le cheratosi attiniche evolvono in SCC; alcune possono regredire spontaneamente o persistere come lesioni precancerose, ma anche quelle che regrediscono possono ripresentarsi in futuro.
Studi recenti hanno fornito dati più specifici sul rischio di progressione. Ad esempio, una ricerca del 2021 pubblicata su JAMA Dermatology ha rilevato che, a circa quattro anni di follow-up, poco meno del 9% dei pazienti con cheratosi attinica ha sviluppato un carcinoma squamocellulare. A 10 anni di follow-up, l'incidenza di SCC nei pazienti precedentemente diagnosticati con AK era di circa il 17%. Sebbene il rischio aumenti nel tempo, la probabilità di sviluppare un SCC invasivo rimane relativamente bassa, ma la sua potenziale gravità, inclusa la possibilità di metastasi, rende la gestione e il monitoraggio delle AK fondamentali.
Inoltre, studi più ampi hanno indicato che gli anziani con cheratosi attiniche potrebbero avere un rischio maggiore di sviluppare vari tipi di tumori cutanei, non solo il carcinoma squamocellulare, ma anche il carcinoma basocellulare (BCC) e il melanoma. Questo ha portato alla raccomandazione che tali pazienti siano sottoposti a un monitoraggio dermatologico attento e regolare.
Fattori di Rischio e Demografia della Cheratosi Attinica
Oltre all'esposizione solare cronica, diversi fattori contribuiscono all'insorgenza delle cheratosi attiniche. L'età avanzata è un fattore di rischio primario, poiché i danni cutanei si accumulano nel tempo. L'immunosoppressione sottostante, come quella indotta da terapie mediche o da condizioni come l'HIV, aumenta significativamente la suscettibilità. Altri fattori includono caratteristiche genetiche e fenotipiche come capelli biondi o rossi, occhi azzurri o verdi e tipi di pelle I o II secondo la classificazione di Fitzpatrick, che indicano una pelle molto chiara e sensibile al sole.
Le statistiche demografiche rivelano un'incidenza più elevata tra le popolazioni caucasiche. Uno studio del 2022 su JAMA Dermatology, analizzando un ampio gruppo di pazienti Medicare di età pari o superiore a 65 anni, ha riscontrato che quasi il 30% era affetto da una o più cheratosi attiniche. In questo gruppo, gli uomini erano più numerosi delle donne e la stragrande maggioranza era composta da pazienti bianchi non ispanici. Questo dato è coerente con l'osservazione che gli uomini, spesso più esposti al sole per ragioni professionali o ricreative e talvolta meno inclini all'uso di protezioni solari, tendono a sviluppare AK più frequentemente delle donne.
Un rapporto del 2005 sull'incidenza delle malattie della pelle negli Stati Uniti stimava circa 58 milioni di casi di AK all'anno, un numero che si presume sia aumentato ulteriormente. Per molti pazienti, le AK non sono un problema isolato, ma diventano una condizione cronica manifestando il danno solare cumulativo nel corso della vita.
Sintomatologia e Aspetto Clinico della Cheratosi Attinica
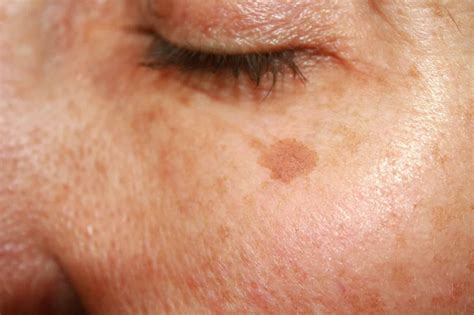
Le cheratosi attiniche si presentano tipicamente come lesioni cutanee con squame aderenti, spesso più facilmente percepibili al tatto che visibili. Possono apparire ispessite, ipertrofiche, e talvolta formare una struttura simile a un corno cutaneo (cheratosi attinica ipertrofica o corno cutaneo). Il colore può variare dal rosa o rosso a tonalità più scure come grigio o marrone (cheratosi attinica pigmentata).
Le lesioni si sviluppano frequentemente nelle aree del corpo più esposte al sole, tra cui il cuoio capelluto calvo, il viso, il collo laterale, le orecchie, le spalle, gli avambracci e le estremità superiori o inferiori. L'interessamento diffuso del labbro è noto come cheilite attinica e rappresenta una forma specifica di cheratosi attinica.
L'aspetto delle AK può essere vario:
- Lesioni ruvide e squamose: Questa è la presentazione più comune, spesso descritta come simile a carta vetrata.
- Ispessimento cutaneo: Alcune lesioni possono apparire più spesse e sollevate rispetto alla pelle circostante.
- Colorazione: Possono essere rosse, rosa, marroni, giallastre o persino grigiastre.
- Corno cutaneo: In alcuni casi, la lesione può sviluppare una protuberanza cheratinica appuntita.
- Asintomatiche o con fastidio: Generalmente, le AK non causano dolore, ma possono occasionalmente dare prurito, bruciore o sensibilità, specialmente se irritate o infiammate.
La consistenza delle cheratosi attiniche è una caratteristica distintiva. Sono note per avere una texture diversa rispetto alla pelle circostante, più ruvida e irregolare. Anche se i dermatologi possono avere difficoltà a percepire questa texture attraverso i guanti, la sensazione tattile è un elemento chiave nella diagnosi clinica.
Diagnosi Clinica e Differenziale
La diagnosi di cheratosi attinica si basa principalmente sull'esame visivo e tattile della pelle da parte di un dermatologo esperto. Le lesioni appaiono ruvide e squamose alla palpazione. Tuttavia, è fondamentale differenziarle da altre condizioni cutanee, in particolare dalle cheratosi seborroiche.
Le cheratosi seborroiche sono lesioni benigne molto comuni che aumentano di numero e dimensione con l'età. Tendono ad avere un aspetto "ceroso" e margini netti, ma in alcuni casi possono assomigliare a cheratosi attiniche. Un'attenta osservazione clinica, che include la palpazione, aiuta a distinguere le due. Le cheratosi attiniche sono tipicamente ruvide e spesso associate a eritema (arrossamento), mentre le cheratosi seborroiche possono apparire anche su aree non esposte al sole e non sono considerate precancerose. A differenza delle cheratosi attiniche, le cheratosi seborroiche hanno una consistenza più "appiccicosa" o "incrostata".
In casi dubbi, specialmente quando una cheratosi attinica presenta caratteristiche atipiche (infiammazione, sanguinamento, rapida crescita, persistenza dopo trattamento) o sospetto di trasformazione maligna, può essere necessaria una biopsia cutanea. L'esame istologico del tessuto prelevato permette una diagnosi definitiva e l'esclusione del carcinoma squamocellulare.
Strategie di Trattamento: Terapia Mirata alla Lesione e al Campo
Le opzioni terapeutiche per la cheratosi attinica dipendono da vari fattori, tra cui il numero di lesioni, la loro localizzazione, l'estensione del danno solare complessivo (campo di cancerizzazione) e le preferenze del paziente. Le terapie si dividono generalmente in due categorie principali:
Terapia Diretta alla Lesione
Questa approccio prevede la rimozione fisica delle singole lesioni. È particolarmente indicato per pazienti con un numero limitato di cheratosi attiniche o per coloro che non sono candidabili o preferiscono non sottoporsi a terapie più estese.
- Criochirurgia: Il congelamento delle lesioni con azoto liquido è la modalità più comune di terapia diretta alla lesione. Provoca una vescicola o desquamazione che, una volta guarita, porta alla rimozione della lesione.
- Curettage: Il raschiamento della lesione con uno strumento chirurgico chiamato curette è un'altra opzione. Può essere seguito da elettrochirurgia per cauterizzare il letto della ferita.
- Chirurgia Laser: Tecniche laser ablative possono essere utilizzate per vaporizzare selettivamente lo strato di cellule danneggiate.
I vantaggi di queste terapie includono la loro natura ambulatoriale e la rapidità di esecuzione. Tuttavia, possono non trattare le alterazioni subcliniche presenti nella pelle circostante e comportano un rischio di cicatrici.
Cheratosi attinica: cosa fare?
Terapia Mirata al Campo (Field Therapy)
Le terapie mirate al campo sono progettate per trattare aree estese di pelle che presentano cheratosi attiniche multiple, sia visibili che subcliniche. Questi trattamenti agiscono sull'intero "campo di cancerizzazione", prevenendo la formazione di nuove lesioni e trattando quelle già presenti.
Terapie Farmacologiche Topiche:
- Fluorouracile (5-FU): Una crema a base di 5-FU, un antimetabolita che inibisce la sintesi del DNA, è un trattamento di prima linea. Applicato tipicamente due volte al giorno per 3-4 settimane, induce una risposta infiammatoria che elimina le cellule precancerose. Studi suggeriscono che la combinazione di 5-FU con calcipotriolo (un analogo della vitamina D) possa aumentarne l'efficacia.
- Imiquimod: Questo farmaco è un modificatore della risposta immunitaria che stimola una reazione infiammatoria locale. Viene applicato più volte a settimana per un periodo prolungato (fino a 16 settimane).
- Diclofenac: Un farmaco antinfiammatorio non steroideo (FANS) disponibile in gel, che inibisce la cascata dell'acido arachidonico. Il suo utilizzo è talvolta limitato da una minore efficacia rispetto ad altri trattamenti.
- Tirbanibulina: Un inibitore dei microtubuli che induce la morte cellulare. Viene applicato per un breve periodo (5 giorni) e mostra risultati promettenti, sebbene siano ancora in fase di consolidamento i dati a lungo termine.
Terapia Fotodinamica (PDT): Questa terapia prevede l'applicazione topica di un agente fotosensibilizzante (come aminolevulinato o metilaminolevulinato) seguito dall'esposizione a una luce di lunghezza d'onda specifica. La luce attiva il fotosensibilizzante, che distrugge selettivamente le cellule precancerose. La PDT può richiedere più sedute e può causare arrossamento e desquamazione temporanei.
Durante i trattamenti topici e la PDT, è comune sperimentare reazioni infiammatorie come arrossamento, desquamazione, gonfiore e talvolta dolore o bruciore. Questi effetti collaterali sono generalmente transitori e si risolvono entro una o due settimane dal termine del trattamento.
Gestione a Lungo Termine e Prevenzione
Indipendentemente dal trattamento scelto, la gestione delle cheratosi attiniche richiede un approccio a lungo termine che include la prevenzione di nuove lesioni e il monitoraggio regolare.
Misure Preventive
La prevenzione è la pietra angolare nella lotta contro le cheratosi attiniche. Le misure chiave includono:
- Protezione Solare: L'uso quotidiano e generoso di creme solari ad ampio spettro (UVA/UVB) con un elevato fattore di protezione solare (SPF 30 o superiore, preferibilmente 50+) è essenziale. È importante riapplicare la protezione solare frequentemente, specialmente dopo aver nuotato o sudato.
- Abbigliamento Protettivo: Indossare cappelli a tesa larga, occhiali da sole con protezione UV e indumenti protettivi (con fattore di protezione UPF) quando si è all'aperto.
- Evitare l'Esposizione nelle Ore di Punta: Limitare l'esposizione solare diretta durante le ore di maggiore intensità dei raggi UV, tipicamente tra le 10:00 e le 15:00.
- Evitare i Lettini Abbronzanti: L'uso di lettini e lampade abbronzanti è fortemente sconsigliato a causa della loro elevata emissione di radiazioni UV dannose.
- Auto-esame della Pelle: Imparare a conoscere la propria pelle e controllare regolarmente la presenza di nuove lesioni, cambiamenti in quelle esistenti o aree insolite.
Monitoraggio Dermatologico
Per i pazienti con una storia di cheratosi attiniche o con fattori di rischio elevati, i controlli dermatologici periodici sono cruciali. Questi esami permettono al dermatologo di identificare precocemente nuove lesioni, monitorare quelle esistenti e valutare l'efficacia delle terapie preventive. Il dermatologo può utilizzare strumenti come il dermatoscopio per un'analisi ingrandita delle lesioni cutanee.
La discussione aperta con il proprio dermatologo riguardo ai rischi, ai sintomi e alle opzioni di trattamento è fondamentale per una gestione efficace della cheratosi attinica e per ridurre il rischio di progressione verso il carcinoma squamocellulare. La tempestività nella diagnosi e nel trattamento, unita a un impegno costante nella prevenzione, sono le chiavi per mantenere la salute della pelle a lungo termine.
