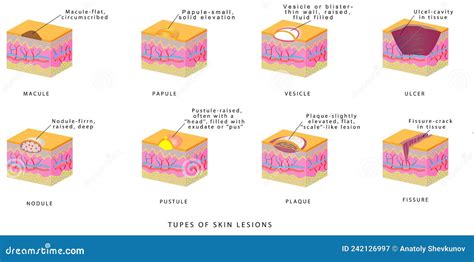
Il cancro della pelle, in tutte le sue molteplici forme, rappresenta una preoccupazione sanitaria globale, potendo manifestarsi in individui di qualsiasi età e in diverse parti del corpo. La sua identificazione precoce è fondamentale per un trattamento efficace e per preservare la qualità della vita. Esaminare regolarmente la propria pelle, una volta al mese, alla ricerca di qualsiasi cambiamento o anomalia, è una pratica salvavita. Le lesioni cutanee possono presentarsi in forme e dimensioni estremamente variabili, rendendo a volte complessa la loro identificazione.
Comprendere le Lesioni Cutanee: Dai Melanomi alle Cheratosi
Il melanoma, un tipo di cancro della pelle noto per la sua aggressività, spesso si presenta con pigmentazione che varia dal marrone chiaro al nero, e talvolta anche con sfumature bluastre. Tuttavia, è cruciale ricordare che non tutti i tumori della pelle seguono un aspetto tipico, e le immagini disponibili servono solo come riferimento generale. Altri segni che meritano attenzione includono ferite aperte che non guariscono, che sanguinano, trasudano o formano croste; macchie rossastre o aree irritate; noduli o protuberanze lucide; e cicatrici bianche, gialle o cerose. Una piccola escrescenza rosa con un bordo leggermente rialzato e arrotolato, e una rientranza incrostata al centro, può essere un altro segnale d'allarme.
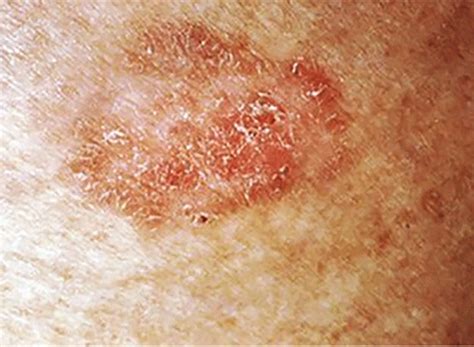
Il carcinoma basocellulare (BCC), il tumore maligno epiteliale più comune nei soggetti di razza bianca, si manifesta in molteplici forme. Può apparire come una crescita rosa, una ferita aperta sull'orecchio o su altre parti del corpo, un'area simile a una cicatrice di colore bianco, giallo o ceroso, spesso con bordi poco definiti, o come un nodulo lucido. Un caso emblematico riguarda un paziente con sindrome di Gorlin, una condizione genetica che predispone a numerosi carcinomi basocellulari. Nonostante fosse già stato trattato per diversi BCC, durante la pandemia di COVID-19 ha notato una nuova protuberanza sul labbro superiore. Sottovalutandola, ha ritardato la visita dermatologica, permettendo al BCC di crescere in profondità e richiedere un intervento chirurgico complesso con chirurgia di Mohs, che ha causato una significativa sfigurazione poi corretta con chirurgia plastica.
Il carcinoma a cellule squamose (SCC), il secondo tipo più comune di tumore della pelle, si presenta spesso come una chiazza rossa persistente e squamosa con bordi irregolari, che può formare croste o sanguinare. Può anche manifestarsi come una crescita elevata con una depressione centrale che sanguina occasionalmente e può aumentare rapidamente di dimensioni. Un esempio toccante è quello di un'anziana donna che, per anni, ha nascosto una grande ferita aperta e in rilievo sulla spalla sinistra e sulla schiena, rivelatasi poi un voluminoso carcinoma squamocellulare. Il ritardo nella diagnosi ha reso necessario un intervento chirurgico esteso seguito da radioterapia.
Il melanoma, sebbene meno diffuso del BCC e SCC, è noto per la sua potenziale aggressività. I confini di un melanoma precoce tendono ad essere irregolari. Un caso illustra il pericolo della negazione: un uomo ignorava una grande escrescenza scura sulla schiena, sanguinante e trasudante da mesi, scambiandola per un foruncolo. Quando finalmente è stato visitato, la biopsia ha rivelato un melanoma così avanzato da essersi già diffuso al fegato e al cervello, rendendo il trattamento immunoterapico inefficace. Questo sottolinea l'importanza cruciale della diagnosi precoce.
Formazione e Salute: Il melanoma e la salute della pelle. L’importanza della prevenzione
Cheratosi Attinica: Il Precursore Silenzioso
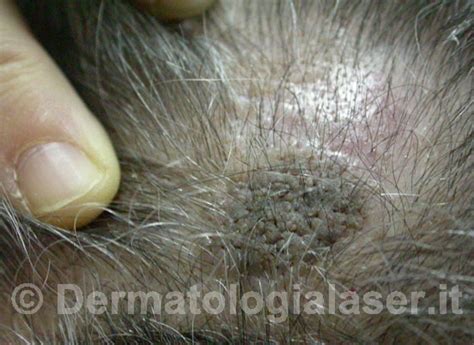
La cheratosi attinica (AK), nota anche come cheratosi solare, è la lesione precancerosa più comune. Sebbene non sia un tumore in sé, in circa il 10% dei casi può evolvere in carcinoma a cellule squamose invasivo. Il 90% dei carcinomi squamocellulari invasivi, infatti, insorge su una precedente cheratosi attinica. L'esposizione solare prolungata, le scottature solari e le terapie immunosoppressive sono fattori di rischio significativi. Nei pazienti trapiantati d'organo, il rischio di sviluppare cheratosi attiniche è enormemente superiore rispetto ai soggetti sani.
Le cheratosi attiniche si presentano tipicamente come macchie ruvide, papule o placche cheratosiche con superficie desquamante, localizzate prevalentemente nelle aree più esposte al sole come viso, orecchie, arti superiori, testa e collo. La loro presenza richiede un monitoraggio costante per intercettare qualsiasi possibile evoluzione tumorale.
Morbo di Bowen: Un Carcinoma In Situ da Non Sottovalutare
Il Morbo di Bowen, noto anche come carcinoma squamocellulare in situ, rappresenta una forma molto precoce di cancro alle cellule squamose della pelle. In altre parole, è un tumore maligno ai primissimi stadi, che origina dalla proliferazione incontrollata di una cellula squamosa nell'epidermide, lo strato più esterno della pelle. L'espressione "carcinoma in situ" indica che il tumore è confinato allo strato in cui è iniziato e non ha ancora acquisito le capacità infiltranti e metastatizzanti dei carcinomi veri e propri.
Le cause del Morbo di Bowen non sono completamente chiarite, ma fattori come l'eccessiva esposizione al sole o alle lampade abbronzanti, la pelle chiara, l'immunodepressione e le infezioni da papilloma virus umano (HPV) giocano un ruolo importante. Anche l'esposizione a certe sostanze chimiche, come l'arsenico, è stata identificata come un fattore di rischio rilevante.
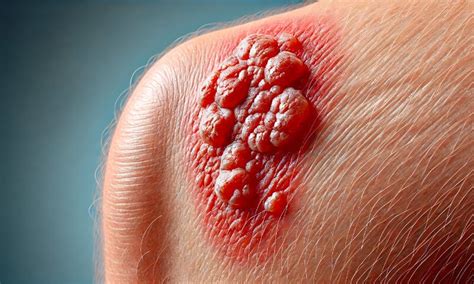
Clinicamente, il Morbo di Bowen si manifesta con una macchia cutanea anomala, che può apparire come una lesione squamosa, piatta o leggermente sollevata, di colore variabile dal roseo al marrone. Le lesioni possono presentare una superficie squamosa, prurito, sensibilità al tatto, e in alcuni casi, sanguinamento. Crescono lentamente nel tempo e, se non trattate adeguatamente, possono evolvere in un carcinoma squamocellulare invasivo. La diagnosi definitiva si basa sull'esame obiettivo, l'anamnesi e, soprattutto, una biopsia tissutale, l'unico esame in grado di distinguere il Morbo di Bowen da altre lesioni cutanee simili.
Le Principali Differenze tra Cheratosi Attinica e Morbo di Bowen
Sebbene entrambe siano condizioni legate all'esposizione solare e presentino un rischio di evoluzione neoplastica, esistono differenze sostanziali tra cheratosi attinica e Morbo di Bowen:
- Natura della Lesione: La cheratosi attinica è considerata una lesione precancerosa, un potenziale precursore del carcinoma squamocellulare. Il Morbo di Bowen, invece, è classificato come un carcinoma squamocellulare in situ, ovvero un tumore maligno confinato all'epidermide.
- Profondità di Invasione: La cheratosi attinica è una lesione superficiale che coinvolge solo gli strati più esterni dell'epidermide. Il Morbo di Bowen, pur essendo in situ, coinvolge l'intero spessore dell'epidermide.
- Potenziale Evolutivo: La cheratosi attinica ha un rischio stimato del 10% di evolvere in carcinoma squamocellulare invasivo. Il Morbo di Bowen, sebbene non invasivo, ha una maggiore probabilità di progredire verso un carcinoma vero e proprio se non trattato.
- Aspetto Clinico: Le cheratosi attiniche si presentano tipicamente come macchie ruvide, papule o placche cheratosiche desquamanti. Il Morbo di Bowen tende ad apparire come una macchia o placca più definita, squamosa, di colore rossastro o marrone, che può persistere per anni.
- Diagnosi: Entrambe richiedono una valutazione dermatologica. Per la cheratosi attinica, la diagnosi è spesso clinica, supportata dalla dermatoscopia. Per il Morbo di Bowen, la biopsia tissutale è essenziale per la conferma diagnostica e per escludere un'invasione.
Trattamenti e Prevenzione
Il trattamento per entrambe le condizioni mira a rimuovere le lesioni e prevenire la loro progressione. Per la cheratosi attinica, le opzioni includono terapie topiche (come imiquimod, 5-fluorouracile, diclofenac), crioterapia, curettage, terapia fotodinamica e laserterapia.
Per il Morbo di Bowen, i trattamenti sono più mirati alla rimozione completa della lesione e possono includere:
- Curettage cutaneo abbinato all'elettrocauterizzazione: Raschiamento della lesione seguito dalla cauterizzazione per fermare eventuali sanguinamenti.
- Terapia fotodinamica (PDT): Utilizzo di un farmaco fotosensibilizzante e una fonte di luce per distruggere le cellule tumorali.
- Crioterapia (terapia del freddo): Congelamento della lesione con azoto liquido.
- Escissione chirurgica classica: Rimozione della lesione tramite incisione.
- Chemioterapici e immunoterapici a uso topico: Creme che agiscono localmente per distruggere le cellule tumorali o stimolare la risposta immunitaria.
- Radioterapia: Utilizzo di raggi X ad alta energia.
- Laserterapia: Vaporizzazione del tumore con un fascio di luce laser.
La prevenzione è la strategia più efficace. Ciò include:
- Protezione solare: Utilizzare creme solari con un fattore di protezione adeguato (non inferiore a 15) e riapplicarle regolarmente, soprattutto durante l'esposizione al sole.
- Abbigliamento protettivo: Indossare cappelli, occhiali da sole e indumenti che coprano la pelle.
- Evitare lampade e lettini abbronzanti: Queste fonti di raggi UV artificiali sono altrettanto dannose del sole.
- Autocontrollo della pelle: Esaminare la propria pelle mensilmente alla ricerca di lesioni nuove, cambiate o insolite.
- Visite dermatologiche regolari: Soprattutto per persone con fattori di rischio (pelle chiara, storia di scottature solari, sistema immunitario compromesso, familiarità), controlli periodici sono fondamentali.
La diagnosi precoce e un trattamento tempestivo sono essenziali per gestire efficacemente sia la cheratosi attinica che il Morbo di Bowen, riducendo significativamente il rischio di progressione verso forme più aggressive di cancro della pelle e migliorando la prognosi e la qualità della vita del paziente.