La cheratosi solare, nota anche come cheratosi attinica o cheratosi attinica solare, rappresenta un’alterazione cutanea che si manifesta con chiazze tondeggianti di colore grigiastro e dalla superficie secca. Insorge prevalentemente in soggetti anziani o in coloro che sono esposti in modo continuativo e prolungato ai raggi solari, come i marinai o gli agricoltori. Le aree interessate sono quelle scoperte: viso, braccia, tronco e cuoio capelluto per i soggetti calvi. La cheratosi solare è una condizione cutanea precancerosa derivante dall’esposizione protratta alla luce solare ultravioletta (UV). Si manifesta attraverso piccole escrescenze cutanee ruvide, aspre o squamose, solitamente caratterizzate da colorazioni rosse, marroni o carnose. Come poc’anzi suggerito, queste lesioni si sviluppano prevalentemente nelle zone della pelle soggette all’esposizione solare, come viso, collo, mani, braccia e gambe. L’eziologia della cheratosi solare è legata all’accumulo di danni al DNA delle cellule cutanee causato dall’esposizione ai raggi UV. Le persone con carnagione chiara, occhi chiari e capelli chiari risultano generalmente più suscettibili a sviluppare cheratosi solari, così come coloro che hanno avuto un’elevata esposizione solare nel corso della loro vita. Sebbene la cheratosi solare sia solitamente benigna, essa viene classificata come precancerosa poiché può progredire verso un carcinoma a cellule squamose, una forma di cancro della pelle. Pertanto è di vitale importanza monitorare attentamente le lesioni cutanee sospette e consultare un medico dermatologo per una valutazione accurata e un trattamento adeguato. Le opzioni terapeutiche per la cheratosi solare includono interventi come la crioterapia (utilizzo del freddo), terapie con luce pulsata, trattamenti topici (applicazione di creme o gel) o, in alcuni casi, procedure chirurgiche.
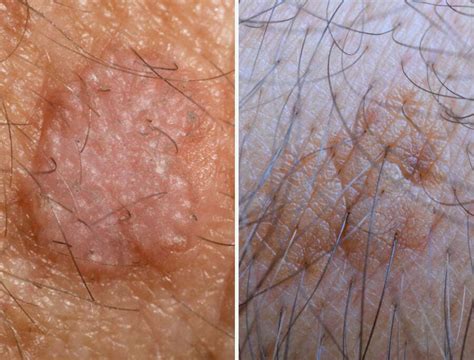
Sintomi della Cheratosi Attinica Solare: Un Quadro Dettagliato
La cheratosi attinica solare è una condizione cutanea che si manifesta a seguito di una prolungata esposizione ai raggi ultravioletti del sole, caratterizzata da diversi sintomi che indicano un danneggiamento della pelle. È fondamentale riconoscere questi segnali per intervenire tempestivamente.
Le manifestazioni fisiche della cheratosi attinica solare si presentano principalmente sotto forma di piccole escrescenze cutanee che spesso passano inosservate nelle prime fasi. Queste lesioni possono apparire come aree discrete di ispessimento cutaneo, a volte paragonabili alla carta vetrata al tatto. Con il progredire della condizione, le lesioni diventano più evidenti, sviluppando una superficie squamosa o crostosa. In alcuni casi, possono apparire come macchie piatte e leggermente rialzate, mentre altre volte si trasformano in protuberanze più pronunciate. È fondamentale monitorare attentamente qualsiasi cambiamento nella consistenza, forma o altezza delle lesioni, poiché queste caratteristiche possono fornire indizi sulla loro evoluzione.
La cheratosi attinica colpisce prevalentemente le aree della pelle che sono costantemente esposte ai raggi solari. Queste includono il viso, in particolare la fronte, le guance, il naso e le orecchie, che spesso subiscono i danni cumulativi dell’esposizione al sole nel corso degli anni. Anche il dorso delle mani, una zona altamente esposta e raramente protetta, rappresenta una sede comune. Le braccia, in particolare gli avambracci, e il cuoio capelluto nei soggetti calvi o con capelli diradati, sono altre aree frequentemente interessate. È interessante notare che le lesioni possono apparire anche su zone come il décolleté o la parte superiore delle gambe, dimostrando che l’esposizione intermittente al sole è altrettanto dannosa.
Le lesioni associate alla cheratosi attinica sono spesso caratterizzate da una superficie che si distingue chiaramente dalla pelle circostante. Questa può diventare visibilmente ruvida o desquamata, con squame che si staccano facilmente se sfregate, lasciando talvolta una base arrossata. In alcune persone, la pelle intorno alle lesioni può apparire opaca o screpolata, suggerendo una compromissione della barriera cutanea. Al tatto, queste aree si distinguono per la loro consistenza granulosa o irregolare, che può essere percepita come un contrasto netto rispetto alla pelle più morbida e liscia delle regioni circostanti.
Sebbene molte lesioni di cheratosi attinica siano asintomatiche, alcune possono causare un certo grado di disagio. Le sensazioni di prurito possono variare da lievi a moderate, inducendo il paziente a grattarsi, il che a sua volta può aggravare l’irritazione e causare arrossamento. In casi più avanzati, le lesioni possono diventare dolenti o infiammate, specialmente se sottoposte a sfregamento o pressione. Questo aspetto sottolinea l’importanza di evitare traumi alle aree interessate, poiché possono complicare ulteriormente la condizione.
Le alterazioni del colore delle lesioni di cheratosi attinica rappresentano uno dei segni distintivi della condizione. Il colore può variare significativamente, passando da una tonalità rosata o rossastra nelle fasi iniziali a sfumature più scure come marrone chiaro o grigiastro man mano che le lesioni maturano. In alcuni casi, le lesioni possono apparire più chiare rispetto alla pelle circostante, creando un contrasto che le rende particolarmente evidenti. Queste variazioni cromatiche riflettono il danno cumulativo alla pelle causato dai raggi UV e possono fornire indizi sulla gravità della condizione.
Un altro segno caratteristico della cheratosi attinica è l’aumento progressivo delle dimensioni e dello spessore delle lesioni nel tempo. Questo fenomeno è spesso lento, ma può accelerare in presenza di esposizione continua al sole. Le lesioni possono passare da piccoli punti appena percettibili a placche più ampie e spesse, che talvolta assumono una consistenza crostosa o simile a una verruca. Questo aumento dimensionale è un campanello d’allarme, poiché può indicare una trasformazione potenzialmente maligna, richiedendo una valutazione medica immediata per escludere la progressione verso il carcinoma a cellule squamose.
La cheratosi attinica solare, pur essendo inizialmente una condizione precancerosa, può progredire verso forme più gravi, come il carcinoma a cellule squamose. Per questo motivo, è fondamentale consultare un medico per una valutazione accurata e per determinare il piano di trattamento più adatto. Inoltre, adottare misure preventive, come l’uso regolare di protezione solare e limitare l’esposizione al sole, è essenziale per ridurre il rischio di sviluppare questa condizione cutanea.
Cause della Cheratosi Attinica: L'Impatto dei Raggi UV
La cheratosi attinica solare, una condizione cutanea precancerosa, ha origine da una serie di fattori, principalmente legati all’esposizione ripetuta ai raggi ultravioletti (UV) del sole. Comprendere le cause è il primo passo per prevenire e gestire efficacemente questa patologia.
L’esposizione cronica ai raggi ultravioletti (UV), sia UV-A che UV-B, rappresenta la causa primaria della cheratosi attinica. I raggi UV penetrano nella pelle a diverse profondità, causando un danno cumulativo al DNA delle cellule cutanee, in particolare ai cheratinociti dell’epidermide. Questo danneggiamento può alterare il ciclo di vita cellulare, provocando mutazioni genetiche che compromettono la capacità delle cellule di ripararsi. Con il tempo, queste mutazioni possono accumularsi, portando alla formazione di lesioni precancerose e aumentando il rischio di trasformazione maligna.
Le persone con pelle chiara, capelli biondi o rossi, occhi azzurri o verdi e lentiggini hanno una quantità inferiore di melanina, il pigmento naturale che protegge la pelle dagli effetti nocivi dei raggi UV. Questa mancanza di melanina rende la pelle chiara più vulnerabile ai danni solari e, di conseguenza, più incline allo sviluppo di cheratosi attinica. Inoltre, queste persone possono subire scottature solari più facilmente, amplificando ulteriormente il rischio di danni cutanei a lungo termine.
Il rischio di cheratosi attinica aumenta con l’esposizione solare cumulativa, spesso associata a decenni di attività all’aperto senza un’adeguata protezione solare. Professioni che implicano una prolungata esposizione al sole, come agricoltori, pescatori, muratori o atleti, possono predisporre allo sviluppo della condizione. Anche l’esposizione solare intermittente, come quella associata a vacanze in climi soleggiati, può contribuire significativamente al danno cutaneo cumulativo.
Con l’avanzare dell’età, la pelle perde la sua capacità di rigenerarsi efficacemente. I meccanismi naturali di riparazione del DNA si indeboliscono, rendendo più difficile per la pelle riparare i danni accumulati nel tempo. Questo processo di invecchiamento cutaneo è particolarmente evidente negli individui di età superiore ai 50 anni, che rappresentano la fascia più colpita dalla cheratosi attinica.
Le persone con un sistema immunitario compromesso, come i pazienti sottoposti a trapianti di organi che assumono farmaci immunosoppressori, sono particolarmente suscettibili alla cheratosi attinica. L’immunosoppressione riduce la capacità del sistema immunitario di individuare e distruggere le cellule cutanee danneggiate o precancerose, consentendo loro di proliferare e svilupparsi in lesioni visibili.
L’uso regolare di lettini abbronzanti o lampade solari artificiali aumenta notevolmente l’esposizione ai raggi UV, spesso in quantità più concentrate rispetto al sole naturale. Questi dispositivi emettono raggi UV che penetrano nella pelle, provocando danni simili a quelli causati dall’esposizione al sole e aumentando significativamente il rischio di cheratosi attinica e altre condizioni cutanee precancerose.
Sebbene la cheratosi attinica sia principalmente causata da fattori ambientali, alcune persone possono avere una predisposizione genetica che le rende più inclini a sviluppare questa condizione. Studi suggeriscono che individui con una storia familiare di cheratosi attinica, tumori cutanei o altre condizioni dermatologiche sono più vulnerabili. Questo può essere dovuto a varianti genetiche che influenzano la capacità della pelle di proteggersi dai raggi UV o di riparare i danni al DNA.
Le persone che hanno già avuto cheratosi attinica o altre lesioni cutanee precancerose sono a rischio aumentato di svilupparne altre. Questo rischio è particolarmente elevato per chi ha avuto una lunga esposizione al sole in passato o ha già ricevuto una diagnosi di carcinoma a cellule squamose o basali. La pelle danneggiata dal sole spesso continua a generare nuove lesioni, rendendo necessario un monitoraggio costante e regolari controlli dermatologici.
Comprendere le molteplici cause della cheratosi attinica è fondamentale per adottare strategie preventive. L’uso regolare di protezione solare, l’adozione di abbigliamento protettivo e la limitazione dell’esposizione al sole nelle ore di maggiore intensità rappresentano approcci cruciali. Inoltre, la tempestiva individuazione e il trattamento delle lesioni cutanee sospette sono essenziali per prevenire l’evoluzione verso forme più gravi, come il carcinoma spinocellulare.
La Cheratosi Attinica Solare: Una Patologia da Non Sottovalutare
Sì, la cheratosi attinica solare è considerata una condizione precancerosa e può rappresentare un potenziale rischio per la salute. Sebbene la cheratosi attinica stessa non sia un cancro, è importante trattarla e monitorarla attentamente poiché può evolvere in carcinoma a cellule squamose, una forma di cancro della pelle. Il carcinoma a cellule squamose è generalmente curabile se individuato precocemente e trattato in modo appropriato, ma se trascurato, può diffondersi e diventare più difficile da gestire.
Cheratosi Attinica: lo screening per le categorie a rischio e i nuovi farmaci
La cheratosi attinica è considerata una lesione precancerosa che può progredire verso il carcinoma a cellule squamose (SCC), un tipo di cancro cutaneo. Questo rischio sottolinea l’importanza di una diagnosi tempestiva e di un trattamento precoce per prevenire complicazioni più gravi. La probabilità di trasformazione aumenta in presenza di più lesioni o di danni cutanei estesi, rendendo la prevenzione e il monitoraggio una priorità assoluta.
Se non trattata, la cheratosi attinica può evolvere in forme più invasive, penetrando negli strati più profondi della pelle e dei tessuti circostanti. Nei casi peggiori, le lesioni avanzate possono metastatizzare, diffondendosi ai linfonodi regionali o ad altri organi vitali, con conseguenze potenzialmente gravi per la salute del paziente. La gestione tempestiva riduce significativamente il rischio di tali complicazioni.
Rilevare la cheratosi attinica in fase iniziale consente di utilizzare trattamenti meno invasivi, riducendo il rischio di progressione verso il carcinoma a cellule squamose. Un monitoraggio dermatologico regolare è essenziale per individuare eventuali cambiamenti sospetti nelle lesioni, utilizzando strumenti avanzati come la dermatoscopia per identificare segni precoci di malignità.
Non tutte le cheratosi attiniche hanno la stessa probabilità di evolvere in cancro. La progressione dipende da vari fattori, tra cui le caratteristiche della lesione (spessore, infiammazione), la presenza di più lesioni, la localizzazione e lo stato immunitario del paziente. Lesioni più spesse, infiammate o ipercheratosiche presentano un rischio maggiore. La presenza di cheratosi attinica su aree cronicamente esposte al sole, come il volto e il dorso delle mani, è un segnale di allarme che richiede attenzione.
L’evoluzione della cheratosi attinica può manifestarsi con un ispessimento della lesione, un aumento della sua superficie ruvida o squamosa, la comparsa di ulcerazioni o sanguinamento, e un cambiamento del colore, che può diventare più rossastro o violaceo. La sensazione di dolore o fastidio locale può essere un altro indicatore di progressione. La trasformazione in carcinoma a cellule squamose è spesso caratterizzata dalla crescita rapida della lesione, dalla formazione di un nodulo duro e dalla possibile invasione dei tessuti circostanti.
La prognosi della cheratosi attinica è generalmente buona se diagnosticata e trattata precocemente. La maggior parte delle lesioni regredisce completamente con i trattamenti appropriati. Tuttavia, la cheratosi attinica è un indicatore di danno solare cumulativo, e i pazienti che ne sviluppano una sono a rischio di svilupparne altre in futuro. Pertanto, un follow-up regolare con il dermatologo è cruciale per monitorare la pelle e intervenire tempestivamente in caso di nuove lesioni o cambiamenti in quelle esistenti.
La prevenzione gioca un ruolo fondamentale nel ridurre il rischio di sviluppare cheratosi attinica e la sua evoluzione in cancro cutaneo. L’adozione di misure di protezione solare rigorose, come l’uso di creme solari ad ampio spettro con un alto fattore di protezione, l’indossare abbigliamento protettivo (cappelli a tesa larga, maglie a maniche lunghe) e limitare l’esposizione al sole durante le ore di picco (tra le 10 e le 16), sono essenziali.
Fitoterapia per la Cheratosi Solare: Un Approccio Naturale
L'interesse verso la fitoterapia per la gestione della cheratosi solare e delle sue manifestazioni cutanee è in crescita, offrendo un'alternativa o un complemento ai trattamenti convenzionali. Sebbene la fitoterapia non possa sostituire la diagnosi e il trattamento medico specialistico, alcuni rimedi naturali possono supportare la salute della pelle e alleviare i sintomi.
È importante sottolineare che l'efficacia di molti rimedi fitoterapici per la cheratosi attinica richiede ulteriori studi scientifici approfonditi. La consulenza con un medico o un erborista qualificato è sempre raccomandata prima di intraprendere qualsiasi trattamento a base di erbe, specialmente in presenza di condizioni mediche preesistenti o durante la gravidanza e l'allattamento.
Aloe Vera: Il gel di aloe vera è ampiamente riconosciuto per le sue proprietà lenitive, idratanti e cicatrizzanti. Applicato topicamente, può aiutare a calmare l'irritazione e l'infiammazione associate alle lesioni di cheratosi attinica, favorendo al contempo la rigenerazione cutanea. La sua azione rinfrescante può offrire sollievo dal prurito e dalla sensazione di secchezza.

Olio di Cocco: L'olio di cocco possiede proprietà emollienti e idratanti. Può aiutare a rendere la pelle più morbida e a ridurre la secchezza e la desquamazione delle lesioni. Alcuni studi preliminari suggeriscono che i suoi acidi grassi possano avere anche una leggera azione antinfiammatoria.
Calendula (Calendula officinalis): La calendula è un'erba nota per le sue proprietà antinfiammatorie, lenitive e cicatrizzanti. L'estratto di calendula, spesso presente in creme e unguenti, può essere utile per alleviare l'irritazione e favorire la riparazione della pelle danneggiata dai raggi solari.
Tè Verde (Camellia sinensis): Il tè verde è ricco di antiossidanti, in particolare polifenoli come l'epigallocatechina gallato (EGCG). Questi composti sono noti per le loro proprietà antiossidanti e antinfiammatorie, che possono aiutare a proteggere le cellule dai danni dei radicali liberi indotti dai raggi UV. L'applicazione topica di estratti di tè verde o il consumo regolare di tè verde possono offrire benefici.
Oli Essenziali (con cautela): Alcuni oli essenziali, come quello di lavanda o di camomilla, sono noti per le loro proprietà lenitive e antinfiammatorie. Tuttavia, gli oli essenziali sono molto concentrati e devono essere sempre diluiti in un olio vettore (come l'olio di cocco o di mandorle dolci) prima dell'applicazione cutanea. È fondamentale effettuare un test su una piccola area di pelle per verificare eventuali reazioni allergiche. L'uso improprio di oli essenziali può causare irritazione o sensibilizzazione cutanea.
Equiseto (Equisetum arvense): L'equiseto è una pianta ricca di minerali, in particolare silicio, che è importante per la salute dei tessuti connettivi e della pelle. Può essere utilizzato come infuso o decotto per bagni locali o impacchi, con l'obiettivo di rafforzare la pelle e favorire la sua rigenerazione.
Olivo (Olea europaea): L'olio d'oliva extra vergine è ricco di acidi grassi monoinsaturi e antiossidanti come la vitamina E. Le sue proprietà emollienti e protettive possono contribuire a mantenere la pelle idratata e a contrastare il danno ossidativo.
Importanza della Prevenzione e del Monitoraggio:
È cruciale ribadire che la fitoterapia non deve essere considerata una cura definitiva per la cheratosi attinica, ma piuttosto un supporto al benessere cutaneo. La prevenzione rimane la strategia più efficace:
- Protezione Solare: Utilizzare creme solari ad alto fattore di protezione (SPF 30 o superiore) su tutte le aree esposte, anche nelle giornate nuvolose. Riapplicare frequentemente, soprattutto dopo il bagno o la sudorazione.
- Abbigliamento Protettivo: Indossare cappelli a tesa larga, occhiali da sole e indumenti che coprano braccia e gambe quando si è esposti al sole per periodi prolungati.
- Evitare l'Esposizione Eccessiva: Limitare il tempo trascorso sotto il sole diretto, specialmente nelle ore centrali della giornata (dalle 10 alle 16), quando i raggi UV sono più intensi.
- Auto-esame Regolare della Pelle: Controllare periodicamente la propria pelle alla ricerca di nuove lesioni o cambiamenti in quelle esistenti. Prestare attenzione a macchie ruvide, squamose, crostose o che cambiano colore o forma.
- Visite Dermatologiche Periodiche: Sottoporsi a controlli dermatologici regolari, specialmente se si hanno fattori di rischio (pelle chiara, storia di scottature solari, esposizione solare prolungata).
La cheratosi attinica è una condizione che richiede attenzione medica. La fitoterapia può offrire un supporto complementare, ma la diagnosi precoce e un piano di trattamento personalizzato stabilito da un dermatologo sono fondamentali per garantire la salute della pelle e prevenire potenziali complicazioni.
Approfondimenti su Clinica IDE e Trattamenti Dermatologici
La Clinica IDE (Istituto Dermatologico Europeo) a Milano è un centro di eccellenza dedicato alla diagnosi e al trattamento delle patologie dermatologiche, inclusa la cheratosi attinica solare. L'istituto offre un approccio multidisciplinare e all'avanguardia per la cura della pelle.
Visita e Diagnosi Cheratosi Attinica Solare a Milano:Presso la Clinica IDE, la diagnosi della cheratosi attinica solare inizia con una visita dermatologica approfondita. Il medico valuta attentamente le lesioni cutanee, considerando la loro localizzazione, aspetto, consistenza e la storia clinica del paziente, inclusa l'esposizione solare e la presenza di fattori di rischio. Per una diagnosi più precisa, vengono utilizzate tecniche diagnostiche avanzate come la dermatoscopia, che permette di esaminare le lesioni in modo non invasivo con un ingrandimento elevato, evidenziando caratteristiche non visibili a occhio nudo. In alcuni casi, per confermare la diagnosi e valutare l'eventuale presenza di un'evoluzione maligna, può essere necessaria una biopsia cutanea, seguita da un esame istologico per analizzare il tessuto al microscopio.
Trattamenti Dermatologici per la Cura della Cheratosi Solare Attinica a Milano:L'Istituto IDE propone una vasta gamma di opzioni terapeutiche per la cheratosi attinica solare, personalizzate in base alla gravità della condizione, al numero e alla localizzazione delle lesioni, e alle caratteristiche del paziente.
- Crioterapia: Questo trattamento prevede l'applicazione di azoto liquido sulle lesioni per congelarle. Il freddo distrugge le cellule anomale, portando alla formazione di una vescica e alla successiva caduta della lesione. È una procedura rapida ed efficace per lesioni singole o multiple.
- Diatermocoagulazione: Utilizza il calore generato da una corrente elettrica per distruggere le cellule cutanee anomale. Questo metodo è spesso impiegato per lesioni più piccole e superficiali.
- Trattamento Laser: Diverse tipologie di laser possono essere impiegate per rimuovere selettivamente le cellule danneggiate o per stimolare la rigenerazione cutanea. Il laser CO2, ad esempio, vaporizza il tessuto anomalo.
- Terapia Fotodinamica (PDT): Questa terapia innovativa prevede l'applicazione di una crema fotosensibilizzante sulla lesione, che viene poi attivata da una fonte di luce specifica. La luce genera una reazione chimica che distrugge le cellule precancerose. La PDT è particolarmente utile per trattare aree estese con numerose lesioni.
- Trattamenti Topici: Vengono prescritte creme o gel contenenti principi attivi come il 5-fluorouracile (un chemioterapico topico), l'imiquimod (un immunomodulatore) o agenti cheratolitici. Questi farmaci agiscono in modo mirato sulle cellule anomale, inducendone la distruzione o modificando la risposta immunitaria locale. Il trattamento topico richiede solitamente diverse settimane per completare il suo ciclo.
- Escissione Chirurgica: Nei casi in cui la cheratosi attinica sia particolarmente spessa, ulcerata, o se vi sia un sospetto di evoluzione maligna, può essere raccomandata l'escissione chirurgica della lesione. Il tessuto rimosso viene poi sottoposto ad esame istologico per una diagnosi definitiva e per assicurare la completa rimozione delle cellule anomale.
La Clinica IDE pone una forte enfasi sulla prevenzione secondaria, educando i pazienti sull'importanza della protezione solare e dei controlli dermatologici regolari per prevenire la ricomparsa delle lesioni o la loro trasformazione maligna.
Patologie Dermatologiche Associate alla Cheratosi Attinica
La cheratosi attinica solare non si presenta quasi mai isolatamente, ma è spesso un segno di un danno solare cronico più esteso che può portare allo sviluppo di altre patologie dermatologiche. Comprendere queste associazioni è fondamentale per una gestione completa della salute cutanea.
Cheratosi Attinica Evoluta in Carcinoma a Cellule Squamose (SCC): Come già menzionato, la più seria conseguenza della cheratosi attinica non trattata è la sua trasformazione in carcinoma a cellule squamose (SCC). L'SCC è il secondo tumore cutaneo più comune e, sebbene nella maggior parte dei casi abbia una prognosi favorevole se diagnosticato precocemente, può diventare invasivo e metastatizzare se trascurato. Le lesioni che evolvono in SCC tendono ad essere più spesse, indurite, dolenti o sanguinanti rispetto alle cheratosi attiniche tipiche.
Cheratosi Seborroica: Sebbene non direttamente correlate alla trasformazione maligna come la cheratosi attinica, le cheratosi seborroiche sono comuni lesioni cutanee benigne che si sviluppano con l'età, spesso su aree esposte al sole. Si presentano come macchie ruvide, squamose, di colore marrone o nero, che possono talvolta essere confuse con lesioni precancerose o cancerose.
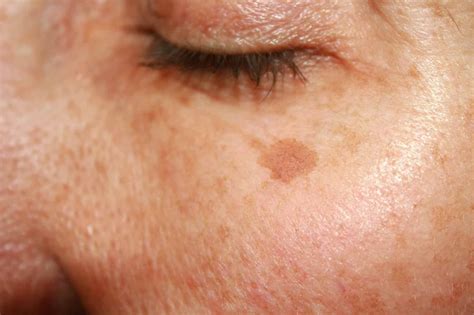
Lentigo Solari (Macchie Solari o Macchie dell'Età): Queste sono macchie piatte, di colore marrone chiaro o scuro, che compaiono sulle aree cronicamente esposte al sole, come viso, dorso delle mani e avambracci. Sono il risultato di un'eccessiva produzione di melanina in risposta all'esposizione UV. Sebbene siano lesioni benigne, la loro presenza indica un danno solare cumulativo e possono coesistere con la cheratosi attinica.
Attinia Cutanea (o Attinismo Cutaneo): Questo termine descrive l'insieme delle alterazioni cutanee croniche indotte dall'esposizione prolungata ai raggi UV. La cheratosi attinica è una delle manifestazioni più evidenti dell'attinismo cutaneo, ma questo quadro comprende anche rughe precoci, ispessimento della pelle, teleangectasie (dilatazione dei piccoli vasi sanguigni) e una generale perdita di elasticità.
Carcinoma Basocellulare (BCC): Sebbene la cheratosi attinica sia più strettamente associata al carcinoma a cellule squamose, il danno solare cronico che porta alla cheratosi attinica aumenta anche il rischio di sviluppare carcinoma basocellulare, la forma più comune di cancro della pelle. Il BCC si presenta tipicamente come una lesione perlacea o cerosa, che può sanguinare e formare una crosta.
Cheratite Attinica (in contesti specifici): Sebbene non sia una patologia cutanea, è importante menzionare che l'esposizione cronica ai raggi UV può anche danneggiare gli occhi, portando a condizioni come la pterigio (una crescita di tessuto sulla superficie dell'occhio) o la cataratta.
La presenza di cheratosi attinica è un segnale che la pelle ha subito un danno significativo a causa del sole. Pertanto, è essenziale non solo trattare le lesioni attiniche esistenti, ma anche adottare misure preventive rigorose per ridurre il rischio di sviluppare queste altre patologie correlate al danno solare. Un dermatologo può valutare la presenza di queste condizioni associate e consigliare il piano di gestione più appropriato.
Prognosi e Gestione della Cheratosi Attinica Solare
La prognosi della cheratosi attinica solare è generalmente positiva, a condizione che venga diagnosticata precocemente e trattata adeguatamente. Tuttavia, la gestione di questa condizione richiede un approccio a lungo termine, poiché la cheratosi attinica è un indicatore di danno solare cumulativo e i pazienti affetti sono a rischio di sviluppare nuove lesioni nel tempo.
La guarigione completa delle singole lesioni trattate è la norma. La maggior parte dei trattamenti, come la crioterapia, la terapia fotodinamica o i trattamenti topici, porta alla scomparsa delle lesioni trattate. Le cicatrici sono generalmente minime, specialmente con le terapie più recenti e meno invasive. Tuttavia, la pelle che ha subito danni solari significativi può mantenere una certa tendenza a sviluppare nuove lesioni in futuro.
La problematica principale legata alla cheratosi attinica solare, se non trattata correttamente, risiede nel suo potenziale di evoluzione verso il carcinoma a cellule squamose (SCC). Trascurare le lesioni può portare alla loro crescita e invasione dei tessuti circostanti, rendendo il trattamento più complesso e aumentando il rischio di metastasi. L'SCC, se non gestito tempestivamente, può avere conseguenze serie per la salute.
Per questo motivo, il monitoraggio regolare della pelle è di vitale importanza. I pazienti dovrebbero essere istruiti su come eseguire auto-esami della pelle e dovrebbero sottoporsi a visite dermatologiche periodiche. La frequenza di queste visite dipenderà dai fattori di rischio individuali, dalla quantità e gravità delle lesioni attiniche preesistenti e dalla storia clinica del paziente.
La prevenzione secondaria gioca un ruolo cruciale. Ciò include non solo la protezione solare quotidiana e l'evitare l'esposizione eccessiva al sole, ma anche l'adozione di uno stile di vita sano che supporti la salute generale della pelle. Una dieta ricca di antiossidanti, come frutta e verdura, può contribuire a contrastare il danno ossidativo.
È importante che i pazienti comprendano che la cheratosi attinica è una condizione cronica legata all'esposizione solare. Anche dopo un trattamento riuscito, la pelle rimane suscettibile a ulteriori danni solari. Pertanto, l'educazione del paziente sull'importanza della protezione solare a lungo termine è un pilastro fondamentale nella gestione della cheratosi attinica.
In sintesi, la prognosi della cheratosi attinica è buona con diagnosi e trattamento tempestivi. La gestione efficace richiede un approccio combinato di trattamenti mirati, monitoraggio continuo, prevenzione della ricomparsa e un impegno costante nella protezione solare per minimizzare il rischio di evoluzione maligna e di nuove lesioni.
Domande Frequenti sulla Cheratosi Attinica Solare
Cosa sono esattamente le cheratosi attiniche solari?Le cheratosi attiniche solari, note anche come cheratosi attiniche, sono lesioni cutanee precancerose che si sviluppano a seguito di un'esposizione prolungata ai raggi ultravioletti (UV) del sole. Si presentano tipicamente come chiazze ruvide, squamose o crostose, spesso di colore rossastro, marrone o carnoso, localizzate sulle aree della pelle più esposte al sole.
La cheratosi attinica può trasformarsi in cancro della pelle?Sì, la cheratosi attinica è considerata una lesione precancerosa perché ha il potenziale di evolvere in carcinoma a cellule squamose (SCC), una forma di cancro della pelle. Non tutte le cheratosi attiniche progrediscono verso il cancro, ma è fondamentale trattarle per ridurre questo rischio.
Quali sono i principali fattori di rischio per sviluppare cheratosi attinica?I principali fattori di rischio includono l'esposizione cronica e cumulativa ai raggi UV (sia solari che da lampade abbronzanti), avere una pelle chiara, capelli chiari, occhi chiari, una storia di scottature solari, un sistema immunitario compromesso e l'avanzare dell'età.
Come si manifesta la cheratosi attinica? Quali sono i sintomi?I sintomi includono la comparsa di piccole escrescenze cutanee ruvide o squamose, che possono essere facilmente percepite al tatto come carta vetrata. Possono apparire come macchie piatte o leggermente rialzate, con variazioni di colore (rossastro, marrone, carnoso). A volte possono causare prurito o una sensazione di bruciore.
Dove compaiono più frequentemente le cheratosi attiniche?Le lesioni compaiono tipicamente sulle aree del corpo più esposte al sole, come il viso (fronte, guance, naso, orecchie), il cuoio capelluto (nei soggetti calvi o con capelli diradati), il dorso delle mani, gli avambracci, il décolleté e le gambe.
Quali sono i trattamenti più comuni per la cheratosi attinica?I trattamenti includono la crioterapia (congelamento con azoto liquido), la diatermocoagulazione (distruzione con calore), il trattamento laser, la terapia fotodinamica (PDT) e l'applicazione di farmaci topici (creme come 5-fluorouracile o imiquimod). In casi selezionati, può essere necessaria l'escissione chirurgica.
La fitoterapia può essere utile per la cheratosi attinica?Alcuni rimedi naturali, come il gel di aloe vera, la calendula o gli estratti di tè verde, possono offrire proprietà lenitive, idratanti e antinfiammatorie che aiutano a gestire i sintomi e a supportare la salute della pelle. Tuttavia, la fitoterapia non sostituisce i trattamenti medici convenzionali e va sempre discussa con un professionista sanitario.
È possibile prevenire la cheratosi attinica?La prevenzione è fondamentale. Consiste nell'evitare l'esposizione eccessiva ai raggi UV, utilizzare regolarmente creme solari ad alto fattore di protezione, indossare abbigliamento protettivo e sottoporsi a controlli dermatologici regolari per individuare precocemente eventuali lesioni.
Quanto tempo impiega una cheratosi attinica a guarire dopo il trattamento?Il tempo di guarigione varia a seconda del tipo di trattamento e della gravità della lesione. La crioterapia e la diatermocoagulazione richiedono solitamente da una a tre settimane. I trattamenti topici possono richiedere diverse settimane o mesi per completare il loro ciclo. La pelle può rimanere arrossata o sensibile per un periodo dopo il trattamento.
Devo preoccuparmi se ho più cheratosi attiniche?La presenza di multiple cheratosi attiniche indica un danno solare cumulativo significativo e un aumentato rischio di progressione verso il carcinoma a cellule squamose. È importante consultare un dermatologo per una valutazione completa e un piano di trattamento adeguato che possa includere il trattamento di tutte le lesioni attive e strategie preventive.
La cheratosi attinica è contagiosa?No, la cheratosi attinica non è contagiosa e non può essere trasmessa da persona a persona. È una condizione che si sviluppa a causa del danno indotto dai raggi UV sulla pelle dell'individuo.
tags: #cheratosi #solare #rimedi #fitoterapia