Le ferite, siano esse causate da un semplice taglio, un'abrasione, un'ustione o un intervento chirurgico, innescano nell'organismo un complesso processo di guarigione volto a ripristinare l'integrità della pelle, la nostra prima barriera protettiva contro gli agenti esterni. Sebbene la maggior parte delle ferite guarisca senza lasciare segni permanenti o con cicatrici minime, esistono condizioni più complesse che possono portare a esiti indesiderati, tra cui la necrosi cutanea. Comprendere i meccanismi di guarigione, le potenziali complicazioni e le strategie preventive è fondamentale per minimizzare il rischio di necrosi e ottimizzare il processo cicatriziale.
La Fisiologia della Guarigione: Un Processo Graduale
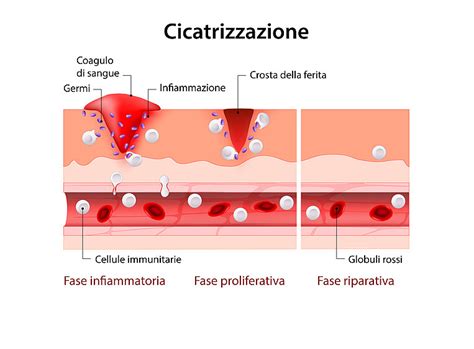
Quando la pelle subisce un danno, il corpo attiva una serie di meccanismi fisiologici per riparare il tessuto. Questo processo inizia gradualmente, con la produzione di collagene, una fibra proteica essenziale per la riparazione tissutale. La pelle, nel suo strato superficiale, si riforma per ristabilire la sua funzione protettiva. Anche ferite che non sanguinano, come le ustioni, seguono un percorso di guarigione simile.
Le ferite, soprattutto quelle profonde, presentano la possibilità di lasciare segni visibili, ovvero cicatrici. La formazione di una cicatrice è la fase finale di un percorso delicato e complesso che inizia con la lesione della pelle. Secondo la National Library of Medicine (NLM), le ferite guariscono generalmente entro 4-6 settimane.
Comprendere la Necrosi Cutanea
La necrosi cutanea è una condizione in cui le cellule della pelle muoiono a causa di un'interruzione del flusso sanguigno o di un danno diretto ai tessuti. Questa mancanza di afflusso di ossigeno e nutrienti provoca la morte cellulare e la conseguente distruzione del tessuto cutaneo.

Sintomi della Necrosi Cutanea
I sintomi della necrosi cutanea variano a seconda della causa e della gravità della condizione, ma vi sono segni clinici distintivi che indicano la presenza di necrosi.
- Scolorimento della pelle: Inizialmente, la pelle può apparire rossa o pallida. Con il progredire della necrosi, la pelle diventa progressivamente blu, violacea, grigia o nera, a causa della morte delle cellule e della perdita di ossigeno nei tessuti. Questo scolorimento è spesso accompagnato da un aspetto opaco e secco della pelle.
- Perdita di sensibilità: L'area colpita può diventare insensibile al tatto a causa della morte dei nervi locali. Tuttavia, le zone circostanti, dove il tessuto è ancora vivo ma danneggiato, possono essere dolorose.
- Dolore intenso nelle fasi iniziali: Prima che la pelle diventi insensibile, il paziente può provare un dolore intenso nell'area che sta per necrotizzare, causato dall'ischemia e dall'infiammazione.
- Gonfiore e infiammazione: Possono verificarsi infiammazione e gonfiore (edema) intorno all'area necrotica, una risposta naturale del corpo ai danni tissutali.
- Ulcerazioni e lesioni aperte: La necrosi cutanea può progredire fino alla formazione di ulcere o lesioni aperte, che espongono i tessuti sottostanti.
- Formazione di croste o escare: Si può formare una crosta dura o una escara sulla superficie della pelle, uno strato secco, indurito e spesso nero o marrone che ricopre l'area morta.
- Secrezioni purulente e odore sgradevole: Se la necrosi è complicata da un'infezione, l'area colpita può produrre secrezioni purulente e un odore sgradevole.
- Formazione di bolle e vesciche: In alcuni casi, prima che si verifichi la necrosi completa, possono apparire bolle o vesciche piene di liquido.
- Segni di gangrena (secca o umida): La necrosi cutanea grave può evolversi in gangrena, caratterizzata da tessuto nero, duro e raggrinzito (gangrena secca) o da gonfiore, secrezioni e odore maleodorante (gangrena umida).
- Febbre e sintomi sistemici: In caso di infezioni gravi, il paziente può sviluppare febbre, brividi e malessere generale, indicando la possibile diffusione dell'infezione nel corpo.
- Indurimento del tessuto: La pelle necrotica spesso diventa dura e non elastica, con una consistenza simile a cuoio.
Se non trattata tempestivamente, la necrosi può evolversi in infezioni gravi, gangrena e complicazioni sistemiche come la sepsi. Riconoscere i segni precoci è fondamentale per intervenire rapidamente.
Cause della Necrosi Cutanea
Le cause della necrosi cutanea possono variare da problemi circolatori a traumi fisici e infezioni, compromettendo l'apporto di sangue, ossigeno e nutrienti alla pelle.
- Ischemia (mancanza di afflusso sanguigno): Interruzione del flusso di sangue causata da trombosi, embolia o compressione prolungata dei vasi sanguigni (es. ulcere da pressione).
- Traumi fisici: Colpi violenti, schiacciamenti o ferite profonde che danneggiano i tessuti e interrompono l'afflusso di sangue.
- Infezioni batteriche: Infezioni gravi come la fasciite necrotizzante o la gangrena gassosa che distruggono rapidamente i tessuti.
- Ustioni: Ustioni di secondo e terzo grado che distruggono i tessuti della pelle e possono estendersi ai muscoli e alle ossa.
- Congelamento (frostbite): Esposizione prolungata al freddo estremo che causa il congelamento dei tessuti e la conseguente morte cellulare.
- Reazioni a farmaci o iniezioni: Effetti collaterali di alcuni farmaci o iniezioni improprie, come quelli vasocostrittori o chemioterapici.
- Malattie vascolari: Condizioni come l'arteriopatia periferica o la vasculite che compromettono la circolazione sanguigna.
- Malattie autoimmuni: Malattie come il lupus eritematoso sistemico o la sclerodermia che possono causare danni ai vasi sanguigni.
- Diabete mellito: Neuropatia periferica e arteriopatia diabetica che portano a ulcere diabetiche che possono evolvere in necrosi.
- Radiazioni: Esposizione prolungata alle radiazioni ionizzanti, come durante la radioterapia.
- Esposizione a sostanze tossiche: Contatto con sostanze chimiche tossiche o morsi di animali velenosi.
Riconoscere le cause sottostanti e intervenire rapidamente è fondamentale per prevenire la progressione della necrosi.
Prevenire la Necrosi e Ottimizzare la Cicatrizzazione
La prevenzione della necrosi cutanea e la gestione ottimale delle ferite e delle cicatrici richiedono un approccio attento e informato. L'obiettivo è favorire un processo di guarigione sano, minimizzando il rischio di complicazioni e migliorando l'aspetto estetico delle cicatrici.
Gestione delle Ferite
Nurse on social - Gestione della ferita chirurgica
Una corretta igiene della zona lesa è essenziale per prevenire complicazioni e infezioni. Utilizzare detergenti delicati, ipoallergenici e specifici per pelli fragili, evitando sostanze aggressive. Nel caso di ferite da incidente domestico, è bene disinfettare l'area cutanea con una soluzione antisettica e proteggerla da agenti esterni con una garza sterile.
Nel caso di abrasioni gravi (abrasione di terzo grado), la pelle subisce uno strappo e il processo di guarigione può essere lungo e difficile. È importante usare una garza traspirante per far sì che la parte non s’inumidisca.
Per favorire una rapida cicatrizzazione delle ferite, è possibile utilizzare prodotti specifici come Euclorina® proDERMA Rapida Cicatrizzazione, disponibile in Crema e Spray.
Cura delle Cicatrici
La cura delle cicatrici inizia generalmente da due a quattro settimane dopo una lesione o un'operazione, a seconda delle dimensioni e della gravità della cicatrice, e mira a evitare che il tessuto ferito sporga troppo rispetto al colore della pelle circostante. È importante iniziare la cura solo dopo il via libera del medico, quando la ferita è priva di croste, chiusa e non fuoriesce più alcuna secrezione. Anche eventuali punti o graffette devono essere stati rimossi.
- Igiene e Detersione: La detersione è necessaria a ridurre l'infiammazione della cute e a rimuovere dalla ferita eventuali tracce di sporco, batteri e impurità. Occorre scegliere prodotti specifici, privi di profumi e altri agenti chimici aggressivi. Prodotti come ISODERMA, detergente liquido bilanciato senza sapone, con Aloe e Olio di Cocco, aiutano la pelle a rigenerarsi e a ripristinare la barriera cutanea.
- Idratazione: L'idratazione è un passaggio fondamentale per curare e minimizzare le cicatrici. L'applicazione di creme lenitive e protettive ad azione antinfiammatoria, ricche di sostanze nutritive come olii e proteine idrolizzate del collagene, contribuisce al benessere generale della pelle e all'idratazione profonda del tessuto cutaneo. Prodotti come EUTRODIN Crema sono ideali a questo scopo.
- Massaggio: Massaggiare la cicatrice almeno una o due volte al giorno stimola la microcircolazione, favorisce l'allineamento delle fibre di collagene e migliora la morbidezza e l'elasticità cutanea. È possibile ottenere un effetto positivo sulla guarigione anche con un leggero massaggio a pressione sulle cicatrici, ma è fondamentale essere istruiti sulla tecnica corretta.
- Protezione Solare: Le cicatrici sono particolarmente sensibili ai raggi UV. L'esposizione al sole, anche durante le giornate nuvolose, può causare iperpigmentazione (scurimento della cicatrice) o interferire con il processo di guarigione, rallentandolo. È essenziale proteggere le cicatrici con un'elevata protezione solare (SPF 50) per almeno un anno dopo la formazione della cicatrice, e idealmente ogni giorno su tutta la pelle.
- Alimentazione e Stile di Vita: Un'alimentazione equilibrata con sufficienti vitamine e proteine, un'adeguata idratazione, l'astensione da nicotina e alcol favoriscono la formazione di collagene e mantengono la pelle idratata, elementi cruciali per una buona cicatrizzazione.
- Evitare Stress Meccanici: Nelle prime settimane dopo una lesione o un intervento, evitare di indossare abiti troppo stretti, sfregamenti, esercizio fisico eccessivo o sollevamento di carichi pesanti, poiché ciò esercita una pressione inutile sulla ferita e potrebbe stirare o lacerare il tessuto cicatriziale.
Prodotti Specifici per la Cura delle Cicatrici
Esistono diverse soluzioni studiate appositamente per migliorare l'aspetto delle cicatrici e aiutare a ridurre le aderenze post-operatorie.
- Revée Scar Gel e Revée Oil: Questi prodotti sono formulati per ammorbidire le cicatrici, renderle meno visibili e aiutare a ridurre le aderenze, mantenendo la pelle flessibile e idratata. Revée Scar Gel, a base di silicone 100%, è ideale per il trattamento delle cicatrici.
- Cerotti Idrocolloidali: Creano un'efficace barriera che protegge e idrata il tessuto cicatriziale, contribuendo a velocizzare la cicatrizzazione. Sono ideali anche per trattare le vesciche.
- Siero alla Vitamina C: Inibisce la formazione di melanina, promuove la rigenerazione della pelle e la formazione di collagene, rappresentando un'ottima aggiunta alla cura delle cicatrici.
Gestione delle Aderenze
Un intervento chirurgico può lasciare dietro di sé cicatrici post-operatorie ed eventuali aderenze, la cui formazione fa parte del normale processo di guarigione. Le aderenze possono presentarsi con disturbi digestivi o ostruzioni intestinali, nel caso di aderenze addominali. Le aderenze possono essere ridotte o gestite con trattamenti come massaggi, esercizi di mobilizzazione e prodotti specifici, come Revée Oil e Revée Scar Gel, che aiutano a migliorare l'elasticità della pelle.
Trattamenti Dermatologici
Nei casi più complessi o per migliorare ulteriormente l'aspetto delle cicatrici, è consigliabile rivolgersi a un medico o a un dermatologo. Trattamenti come cerotti al silicone, iniezioni di steroidi, luce intensamente pulsata (IPL) e trattamenti laser possono essere indicati per migliorare la texture e l'uniformità della pelle nella zona cicatriziale.
Considerazioni Importanti
- Tempi di Guarigione: Non è possibile stabilire un tempo standard per la guarigione, poiché i pazienti rispondono in modo del tutto personale. Le cicatrici possono impiegare fino a due anni per guarire completamente.
- Sensibilità del Tessuto Cicatriziale: Il tessuto cicatriziale è di qualità inferiore rispetto alla pelle normale e richiede molta cura. Il segreto è evitare che si secchi, poiché ciò può provocare tensione, arrossamento e, nel peggiore dei casi, la formazione di escrescenze.
- Cicatrici Ipertrofiche e Cheloidi: Una risposta esagerata alla riparazione cutanea può portare alla formazione di cicatrici ipertrofiche (spesse, in rilievo) o cheloidee (che crescono oltre i margini della ferita originale). Trattare subito bene una ferita evita questo rischio.
- Copertura delle Cicatrici: Se desiderato, le cicatrici possono essere coperte con trucco ad alta copertura (camouflage) una volta che la ferita è chiusa e non fuoriesce più liquido. L'ossido di zinco può essere aggiunto per una maggiore coprenza.
In conclusione, la prevenzione della necrosi cutanea e la cura delle ferite e delle cicatrici richiedono un approccio olistico che combini una corretta igiene, l'uso di prodotti specifici, la protezione solare, uno stile di vita sano e, quando necessario, l'intervento di professionisti medici. Ogni ferita merita attenzione e interventi tempestivi per garantire la migliore guarigione possibile.