La tigna, conosciuta anche con il termine medico tinea corporis, rappresenta una delle infezioni fungine superficiali più comuni. Questa patologia, provocata da un gruppo specifico di funghi chiamati dermatofiti, si nutre della cheratina, una proteina fondamentale che costituisce lo strato più esterno della nostra pelle, dei capelli e delle unghie. La loro riproduzione avviene tramite spore, che conferiscono a questi microrganismi una notevole capacità di sopravvivenza e diffusione nell'ambiente.

Il nome comune "tigna" deriva dalla caratteristica eruzione cutanea che spesso si manifesta, un'area rossastra e pruriginosa che può assumere una forma ad anello. Sebbene in inglese sia comunemente chiamata "ringworm", è fondamentale chiarire che questa infezione non ha alcuna relazione con i vermi. La denominazione inglese trae origine dall'aspetto anulare che le lesioni possono presentare, un dettaglio che, seppur visivamente suggestivo, è fuorviante riguardo alla natura del patogeno.
Comprendere la Natura dei Dermatofiti
I dermatofiti sono funghi filamentosi che hanno la peculiare capacità di digerire la cheratina. Questo li rende particolarmente adatti a colonizzare e infettare gli strati superficiali della pelle, nonché gli annessi cutanei come capelli e unghie. I generi più frequentemente responsabili di queste infezioni sono Microsporum, Trichophyton e Epidermophyton. Questi funghi sono diffusi in tutto il mondo e possono essere classificati in base al loro ospite primario:
- Dermatofiti antropofili: Questi funghi prediligono l'ospite umano e si trasmettono principalmente da persona a persona attraverso il contatto diretto o indiretto con oggetti contaminati.
- Dermatofiti zoofili: Vivono e si moltiplicano sul mantello degli animali. Sebbene il loro ospite primario sia animale, possono facilmente trasmettersi all'uomo, rappresentando un importante esempio di zoonosi, ovvero una malattia trasmissibile tra animali e esseri umani.
Le infezioni da dermatofiti sono più prevalenti durante i periodi caldi e in ambienti umidi. Fattori come bagni eccessivi o un'eccessiva pulizia degli animali domestici possono predisporre all'insorgenza di micosi, poiché la rimozione delle barriere cutanee naturali, come il sebo e le cellule morte superficiali, rende la pelle più vulnerabile all'attacco dei funghi.
Manifestazioni Cliniche della Tigna
La tigna non si manifesta con un unico aspetto, ma presenta quadri clinici variabili a seconda della sede d'infezione, della specie fungina coinvolta e dello stato immunitario del soggetto colpito. Tuttavia, alcune caratteristiche sono comuni:
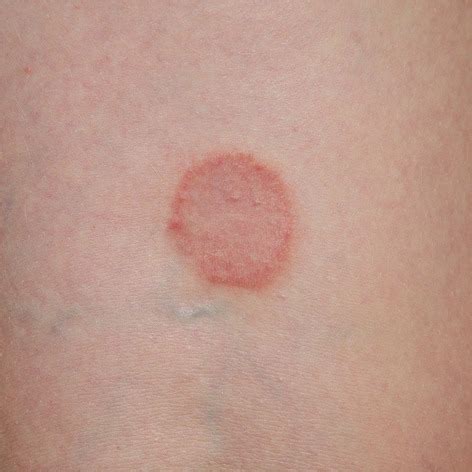
- Aspetto anulare: La lesione tipica è circolare, con un bordo netto e leggermente rilevato, spesso di colore rosato o rossastro. Man mano che l'infezione progredisce, l'anello tende ad allargarsi verso l'esterno, mentre la zona centrale può schiarirsi e tornare a un colore normale, dando l'illusione di un "verme" che si muove sotto la pelle.
- Desquamazione e prurito: Le lesioni sono frequentemente associate a desquamazione cutanea e a una lieve sensazione di prurito, che può variare in intensità.
- Variazioni cromatiche: Le eruzioni cutanee possono essere caratteristicamente rosee o rossastre, ma in alcuni casi possono presentarsi come chiazze argentee disposte disordinatamente sulla superficie della cute.
L'infezione può colpire diverse parti del corpo, dando origine a specifiche forme di tigna:
- Tinea corporis: Questa è la forma più comune e colpisce il viso, il tronco e gli arti. Si manifesta con chiazze anulari di colore dal rosa al rosso, con bordi desquamati e rilevati che si espandono perifericamente e tendono a schiarirsi centralmente. In soggetti con pelle scura, l'iperpigmentazione post-infiammatoria può rendere i centri meno chiari. Una variante rara si presenta con macchie desquamate nummulari (a forma circolare o tonda) associate a piccole papule o pustole.
- Tinea capitis: Questa forma interessa il cuoio capelluto, causando la graduale comparsa di chiazze rotonde associate a desquamazione secca e/o alopecia (perdita di capelli). Alcuni dermatofiti possono provocare una tricofizia grigia o nera, a seconda che i capelli si rompano sopra o a livello della superficie del cuoio capelluto. Meno comunemente, la tinea capitis si manifesta con una desquamazione diffusa, simile alla forfora, o con un aspetto pustoloso.
- Tinea cruris: Conosciuta anche come "prurito dell'atleta" o "eczema marginato di Hebra", questa infezione dermatofitica colpisce la regione inguinale. È particolarmente favorita dalla stagione calda, dall'apposizione di pieghe cutanee (soprattutto nei soggetti obesi) e dall'uso di abiti umidi e stretti. Generalmente, provoca una lesione pruriginosa e anulare che può complicarsi con macerazione o infezioni secondarie batteriche o da Candida.
- Tinea pedis: Questa è la forma più diffusa di dermatofitosi, colpendo i piedi, tanto da essere comunemente nota come "piede d'atleta". Scarpe strette, caldo e umidità nella zona dei piedi favoriscono la proliferazione dei funghi. La tinea pedis si manifesta con desquamazione, ispessimento plantare, arrossamento, prurito e sensazione di bruciore, specialmente tra le dita dei piedi.
- Tinea unguium: Questa forma colpisce le unghie, causandone l'ispessimento, la decolorazione e la fragilità.
A volte, l'aspetto clinico di un'infezione da tinea può essere alterato da trattamenti inappropriati, dando origine a quella che viene definita Tinea incognita. In questi casi, la lesione può assumere un aspetto atipico, rendendo più complessa la diagnosi.
Contagio e Diffusione della Tigna
La tigna è un'infezione altamente contagiosa e può diffondersi attraverso vari meccanismi:
- Contatto diretto: Il contatto con persone o animali infetti è una delle vie di trasmissione più comuni. Questo può avvenire attraverso il contatto pelle a pelle o il contatto con aree lese dell'animale.
- Contatto indiretto: Le spore dei dermatofiti possono sopravvivere nell'ambiente per lunghi periodi, anche per anni. La trasmissione può quindi avvenire tramite oggetti contaminati come asciugamani, indumenti, lenzuola, pettini, lime per unghie, tappeti, pavimenti di docce e spogliatoi pubblici (come quelli di palestre e piscine).
- Contatto con terreno contaminato: In rari casi, il contatto prolungato con terreno infetto può portare alla contrazione dell'infezione.
I dermatofiti zoofili rappresentano una fonte significativa di infezione per l'uomo. Animali domestici come cani e gatti, in particolare cuccioli, possono essere portatori asintomatici o presentare lesioni cutanee caratteristiche. Nel gatto, le lesioni sono spesso localizzate sul dorso del naso, sui margini auricolari, sulla porzione distale degli arti e sulla coda. Nel cane, si osservano frequentemente lesioni sul dorso del naso, nelle aree perioculari e sui margini auricolari.
10 MALATTIE CHE I CANI TRASMETTONO ALL'UOMO 🐶⚠️
Diagnosi della Tigna
La diagnosi della tigna si basa su una combinazione di esame clinico e procedure diagnostiche specifiche:
- Esame obiettivo: L'aspetto clinico delle lesioni è spesso suggestivo di tigna. Tuttavia, data la variabilità delle manifestazioni, è importante considerare altre patologie con lesioni cutanee simili.
- Lampada di Wood: L'utilizzo di una lampada a raggi UV (lampada di Wood) può evidenziare la fluorescenza di alcune specie di dermatofiti, in particolare Microsporum canis, che infesta cani e gatti. Tuttavia, questo metodo non è in grado di identificare tutte le specie fungine.
- Esame microscopico: Il prelievo di materiale biologico dalle zone sospette (raschiamenti cutanei, peli) e il suo esame al microscopio, spesso dopo trattamento con idrossido di potassio (KOH), permette di identificare la presenza di ife fungine e confermare la diagnosi.
- Esame colturale: In casi complessi, forme gravi o per escludere altre patologie, può essere necessario eseguire un prelievo di peli o squame cutanee per metterli in coltura su terreni specifici. Questo esame è particolarmente utile per identificare con precisione la specie fungina coinvolta, soprattutto nelle infezioni del cuoio capelluto e delle unghie.
La diagnosi differenziale della tinea corporis include diverse condizioni dermatologiche, tra cui la pitiriasi rosea, le eruzioni da farmaci, la dermatite nummulare, l'eritema multiforme, la pitiriasi versicolor, l'eritrasma, la psoriasi, la sifilide secondaria, la dermatite da contatto allergica o irritativa e l'eritema migrante (malattia di Lyme).
Trattamento e Prevenzione
Il trattamento della tigna mira a eliminare l'infezione fungina sottostante. La scelta terapeutica dipende dalla gravità e dall'estensione delle lesioni:
- Trattamenti topici: Per le forme lievi o moderate di tigna, sono raccomandati farmaci antimicotici ad applicazione locale, come creme, lozioni o gel. Principi attivi comunemente utilizzati includono bifonazolo, clotrimazolo, terbinafina, naftifina e imidazoli. È fondamentale proseguire il trattamento per almeno 7-10 giorni dopo la scomparsa delle lesioni visibili, per garantire l'eradicazione completa del fungo e prevenire recidive. La durata tipica del trattamento topico è di circa 2-3 settimane.
- Trattamenti sistemici: Nelle forme estese, resistenti ai trattamenti topici, o nei pazienti con malattie sistemiche invalidanti, è indicata una terapia antifungina orale. Farmaci come terbinafina, itraconazolo o fluconazolo vengono somministrati per cicli prolungati, generalmente da 3 a 4 settimane.
La prevenzione gioca un ruolo cruciale nel controllo della diffusione della tigna:
- Igiene personale: Mantenere una buona igiene personale è fondamentale. Lavare frequentemente le mani, soprattutto dopo il contatto con animali o persone che potrebbero essere infette.
- Evitare la condivisione di oggetti personali: Non condividere asciugamani, biancheria, pettini, lime per unghie o altri oggetti strettamente personali per evitare la trasmissione delle spore fungine.
- Ambienti pubblici: Prestare particolare attenzione negli ambienti pubblici come palestre, piscine, saune e spogliatoi. Indossare ciabatte o sandali per evitare il contatto diretto con pavimenti potenzialmente contaminati.
- Gestione degli animali domestici: Ispezionare regolarmente gli animali domestici per la presenza di lesioni cutanee sospette. In caso di riscontro, consultare tempestivamente un veterinario.
- Decontaminazione ambientale: In caso di infezione accertata, è importante procedere a un'accurata pulizia e disinfezione degli ambienti domestici, in particolare delle aree frequentate dall'animale infetto o dove sono state presenti le lesioni. Il materiale infetto disperso nell'ambiente può rimanere infettante per molto tempo.
Implicazioni Storiche e Sociali
Storicamente, la tigna, in particolare la forma che colpiva il cuoio capelluto (tinea capitis), poteva avere un impatto sociale significativo. L'infezione, con conseguente perdita di capelli e alterazioni cutanee, poteva costringere le persone colpite a vivere in isolamento per lunghi periodi.
Agli inizi del XX secolo, medici e amministratori sanitari hanno iniziato a mobilitarsi per la cura e l'assistenza dei malati di tigna. Campagne informative sui giornali miravano a sensibilizzare l'opinione pubblica sulla contagiosità della malattia e sull'importanza di un trattamento tempestivo. Nel maggio 1926, la curia diocesana di Brescia, ad esempio, fece pubblicare un appello ai parroci affinché collaborassero con le autorità sanitarie per promuovere il ricovero degli ammalati presso l'Ospedale Civile, dove potevano ricevere cure scientifiche per una guarigione rapida e duratura. Per i bambini affetti da tigna venivano istituite scuole speciali, dimostrando la volontà di affrontare la malattia non solo dal punto di vista medico, ma anche sociale.
Sebbene oggi esistano trattamenti efficaci, la tigna rimane una patologia diffusa, spesso sottodiagnosticata, che richiede attenzione sia nella gestione clinica che nella prevenzione della sua diffusione. La comprensione della natura dei dermatofiti, delle modalità di trasmissione e delle corrette pratiche igieniche è fondamentale per contrastare questa comune infezione fungina.