La rinite allergica e l'orticaria sono due condizioni patologiche estremamente diffuse nella popolazione generale, capaci di incidere negativamente sulla qualità della vita e sulla produttività lavorativa degli individui che ne sono affetti. Spesso, queste patologie subiscono un ritardo diagnostico, attribuibile sia alla sottovalutazione della sintomatologia da parte del clinico, sia a una mancata percezione della gravità da parte del paziente stesso. Nonostante l'esistenza di linee guida internazionali, è ancora frequente l'adozione di trattamenti inadeguati o non basati sull'evidenza scientifica.
La Rinite Allergica: Un Problema Respiratorio Diffuso
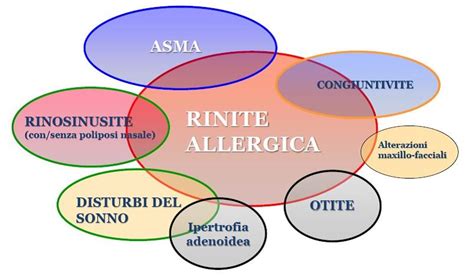
La rinite allergica si configura come la patologia più comune che interessa le alte vie respiratorie, con una prevalenza che si attesta intorno al 20% della popolazione generale. Sebbene l'esordio possa verificarsi a qualsiasi età, essa colpisce con maggiore frequenza bambini e giovani adulti. Circa il 40% dei pazienti affetti da rinite allergica sperimenta disturbi del sonno, con conseguenti ripercussioni sulle prestazioni lavorative e sulla qualità della vita.
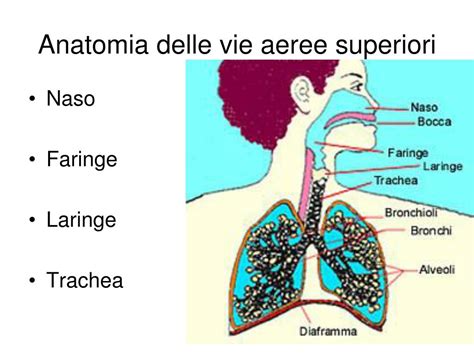
Le riniti, in particolare le rinopatie vasomotorie, sono oggi considerate un aspetto centrale delle rinosinusopatie croniche. Queste condizioni sono caratterizzate da un'iperreattività nasale di eziologia diversificata, che si traduce in una sintomatologia comune: rinorrea sieroacquosa o mucosa, ostruzione nasale e crisi di starnutazione. Le più recenti linee guida ARIA 2017 classificano queste riniti in due macro-famiglie: la rinite allergica (perenne e stagionale, intermittente e persistente) e le forme non allergiche.
L'incidenza della rinite allergica ha visto un raddoppio nell'ultimo decennio, con una prevalenza che varia dal 9% al 42% nella popolazione adulta e dal 12% al 22% nei bambini, a seconda delle casistiche analizzate. Dati più recenti dalla letteratura scientifica indicano che la frequenza delle forme allergiche e non allergiche di rinite è percentualmente simile.
Recentemente, sono state identificate forme di riniti vasomotorie sovrapposte, in cui coesistono riniti allergiche associate a riniti cellulari. Ad esempio, un paziente potrebbe presentare una rinite allergica da graminacee, confermata da Prick test e anamnesi positiva, unitamente a una rinite vasomotoria perenne. Solo attraverso un esame citologico eseguito al di fuori del periodo pollinico, come alla fine di novembre, si può riscontrare la presenza di una rinite cellulare (ad esempio, NARES o NARESMA). La letteratura scientifica documenta una crescita numerica di queste forme miste nei paesi occidentali, con un'incidenza che oscilla tra il 10% e il 23%.
Diagnosi e Gestione della Rinite Allergica
Alla base di un corretto approccio diagnostico del paziente con rinite vasomotoria vi è l'anamnesi familiare, patologica remota e prossima. Purtroppo, gli ambulatori medici sono spesso affollati non solo di pazienti, ma anche di sofisticati strumenti diagnostici, che possono distrarre il clinico dal momento fondamentale del colloquio con il paziente. L'anamnesi non deve limitarsi al solo paziente, ma estendersi a informazioni relative ai genitori, nonni, fratelli, zii e cugini.
Per una diagnosi accurata di queste forme rinopatiche, oltre a un'attenta anamnesi ed esame obiettivo corredato da endoscopia nasale, sono indispensabili:
- Skin Prick Test: test cutanei per identificare allergeni specifici.
- RAST (Radioallergosorbent test): esame del sangue per rilevare la presenza di anticorpi IgE specifici.
- Citologia Nasale: fondamentale per la diagnosi delle forme vasomotorie non allergiche e utile per il monitoraggio delle stesse e delle forme allergiche, specie durante il trattamento farmacologico.
Tra le indagini radiologiche più utili in caso di rinosinusopatia cronica, si annovera la TC dei seni paranasali (sezioni sottili, assiali, coronali e sagittali, algoritmo per osso). La radiografia del massiccio facciale è ormai da proscrivere per la sua scarsa sensibilità e specificità.
La rinosinusopatia vasomotoria, sia allergica che non, pur non essendo una patologia grave in sé, può incidere negativamente sulla qualità della vita di adulti, adolescenti e bambini. Non bisogna dimenticare la stretta interconnessione tra le alte e le basse vie respiratorie: un'alterata attività nasale può ripercuotersi a livello bronchiale, come nel caso della patologia asmatica. La rinosinusopatia vasomotoria può alterare i ritmi del sonno, compromettendo la resa lavorativa e sviluppando irritabilità che può influenzare negativamente le relazioni interpersonali. Nei bambini, può ridurre il rendimento scolastico.
Questi effetti sono tanto più rilevanti quanto più gravi sono i sintomi, che nei casi migliori si manifestano come rinorrea, ostruzione nasale e starnutazioni continue o intermittenti. Tuttavia, spesso si accompagnano a congiuntivite, iposmia o anosmia, prurito nasale, faringeo e del palato, ipoacusia, tosse e possibili complicanze come asma, poliposi nasale e rinosinusiti infettive.
Trattamento Farmacologico della Rinite Allergica
Alla base del trattamento farmacologico delle riniti allergico-vasomotorie vi sono i corticosteroidi topici e gli antistaminici orali H1 di seconda generazione, che rappresentano i farmaci di prima linea. Recentemente, è stato introdotto un trattamento con terapia topica nasale a base di azelastina cloridrato-fluticasone propionato. Questa combinazione offre un controllo della sintomatologia sia nasale che oculare, evitando la somministrazione sistemica di antistaminici e risultando efficace sia nelle riniti allergiche di moderata entità, sia in quelle di grave gravità, nonché nelle riniti cellulari.
A questi trattamenti si possono associare:
- Cromoni: stabilizzatori dei mastociti.
- Lavaggi nasali: per la detersione delle cavità nasali.
- Antistaminici topici: somministrati localmente.
- Decongestionanti nasali: da utilizzare per un massimo di 10 giorni.
- Allontanamento dell'allergene: in caso di rinite allergica.
- Immunoterapia: quando indicata, per desensibilizzare il paziente agli allergeni.
Nelle forme più gravi, possono essere prescritti corticosteroidi sistemici. Nelle riniti vasomotorie associate ad asma, trova impiego la terapia con antileucotrieni.
La rinite vasomotoria-allergica, spesso sottovalutata, presenta problematiche diagnostiche e terapeutiche di non facile soluzione. Ciò sottolinea la necessità di un coinvolgimento multidisciplinare e di un dialogo proficuo tra specialisti, medici di famiglia e pediatri.
L'Orticaria: Una Manifestazione Cutanea Complessa
L'orticaria è una malattia infiammatoria della cute che colpisce fino al 3% della popolazione, con una maggiore incidenza tra gli adulti, in particolare nella fascia d'età compresa tra i 30 e i 50 anni. Si tratta di una condizione spesso sottovalutata, ma capace di compromettere in modo significativo la qualità della vita dei pazienti, inducendo prurito intenso, disturbi del sonno e limitazioni nella vita quotidiana, con un notevole impatto psicologico.
Per l'operatore sanitario, è fondamentale saper riconoscere e trattare questa patologia, distinguendola da altre condizioni con manifestazioni cutanee simili, gestendo correttamente le riacutizzazioni e impostando una terapia efficace e personalizzata.
Clinica dell'Orticaria
L'orticaria deriva dalla liberazione di istamina, bradichinina, callicreina e altre sostanze vasoattive da mastociti e basofili nel derma superficiale. Questo processo porta a un edema intradermico causato da vasodilatazione capillare e venosa, occasionalmente associato a infiltrazione leucocitaria.
L'orticaria può presentarsi anche con angioedema. Quest'ultimo deriva dall'attivazione di mastociti e basofili nel derma profondo e nel tessuto sottocutaneo e si manifesta con edema del viso, delle labbra, delle estremità o dei genitali. L'angioedema può interessare anche il tratto intestinale, manifestandosi con coliche addominali.
La diagnosi di orticaria è primariamente clinica.
Trattamento dell'Orticaria
Gli antistaminici rimangono il caposaldo del trattamento dell'orticaria. È importante che vengano assunti regolarmente, piuttosto che solo al bisogno, per garantire un controllo continuo dei sintomi.
Chiedi all'allergologo #11 - Angioedema (e orticaria)
Forme di Orticaria
Esistono diverse forme di orticaria, tra cui:
- Orticaria Cronica Spontanea: una condizione che interessa fino al 3% della popolazione, con un impatto significativo sulla qualità della vita.
- Forme Acute-Intermittenti: la maggioranza dei pazienti presenta episodi della durata inferiore alle 6 settimane.
- Forma Cronica: costituisce circa il 25% dei casi e presenta il più alto impatto sociale ed economico, anche a causa della frequente prescrizione di test laboratoristici e strumentali non raccomandati dalle linee guida.
La Congiuntivite Allergica
La congiuntivite allergica è un'infiammazione congiuntivale acuta, intermittente o cronica, generalmente causata da allergeni presenti nell'aria. È caratterizzata da secrezione e iperemia congiuntivale. La diagnosi è clinica e il trattamento prevede l'uso di farmaci topici e stabilizzatori dei mastociti. Si tratta di una reazione di ipersensibilità di tipo I ad antigeni specifici.
Tipologie di Congiuntivite Allergica
- Congiuntivite Allergica Stagionale (Congiuntivite da Febbre da Fieno): causata da spore di muffa presenti nell'aria, da polline derivante da alberi, erbe o erbe spontanee.
- Congiuntivite Allergica Perenne (Congiuntivite Atopica, Cheratocongiuntivite Atopica): provocata da acari della polvere, forfora di animali e altri allergeni non stagionali. Questi allergeni, in particolare quelli domestici, tendono a causare sintomi durante tutto l'anno.
- Cheratocongiuntivite Primaverile: una forma più grave di congiuntivite, con probabile origine allergica. È più diffusa tra i maschi dai 5 ai 20 anni che presentano anche eczema, asma o allergie stagionali. In genere, ricompare ogni primavera e scompare in autunno e inverno.
La Gestione dell'Allergia a Farmaci: Precisione Diagnostica e Terapeutica
Negli ultimi anni, la vasta disponibilità e il conseguente aumentato consumo di farmaci hanno determinato un aumento della prevalenza di soggetti etichettati come "allergici ai farmaci". Tuttavia, nella stragrande maggioranza dei casi, questa etichetta deriva dall'interpretazione soggettiva di sintomi che in realtà rappresentano effetti collaterali del farmaco, o sono dovuti a sovradosaggio o interazione con altri medicinali.
Questa errata autodiagnosi ha ripercussioni negative significative:
- Fallimenti terapeutici: dovuti all'uso di farmaci inefficaci.
- Rischio di altre reazioni avverse: a causa di terapie alternative non ottimali.
- Incremento della spesa sanitaria: poiché si ricorre a farmaci alternativi, spesso più costosi e meno maneggevoli, che possono richiedere un prolungamento del ricovero ospedaliero.
Il rischio maggiore e più grave è però quello della Farmaco-Resistenza, ovvero la selezione di ceppi batterici sempre meno sensibili agli antibiotici, con un notevole impatto sulla salute pubblica in termini di morbilità e mortalità.
Su questi dati allarmanti si innesta un dato ancora più preoccupante: numerosi studi clinici dimostrano come l'allergia a farmaci non sia confermata in più del 90% dei soggetti con questa etichetta!
Pertanto, è fondamentale che la gestione dell'allergia a farmaci risponda a requisiti di appropriatezza nelle procedure e nelle scelte terapeutiche, basandosi sulle più recenti acquisizioni dei meccanismi patogenetici, della diagnostica e delle opzioni terapeutiche. Questo percorso necessita di specialisti in Allergologia esperti, che operino in setting ospedalieri dedicati, pronti a riconoscere e intervenire in caso di reazioni avverse gravi.
Non si può guarire dall'allergia a farmaci, ma si dispone di strumenti terapeutici che permettono di ottenere una tolleranza farmacologica temporanea.
Il De-labeling e la Desensibilizzazione
Il de-labeling rappresenta un approccio cruciale per correggere le errate diagnosi di allergia a farmaci, stratificando il rischio e rivalutando la reale presenza di una reazione avversa. Questo processo è fondamentale per evitare terapie inefficaci o potenzialmente dannose.
La desensibilizzazione è uno strumento terapeutico che, in casi selezionati e sotto stretto controllo medico, permette di indurre una tolleranza temporanea a un farmaco a cui il paziente è stato erroneamente etichettato come allergico. È importante sottolineare che la desensibilizzazione non è una soluzione "one size fits all" e richiede un'attenta valutazione individuale.
Allergia a Farmaci nei Bambini
L'età gioca un ruolo significativo nella manifestazione e nella gestione delle allergie a farmaci. Nei bambini, la corretta diagnosi è ancora più complessa, data la difficoltà nel raccogliere un'anamnesi dettagliata e la peculiarità delle reazioni avverse. È essenziale un approccio specialistico per garantire la sicurezza terapeutica dei più piccoli.
Corsi di Formazione Continua in Medicina (FAD ECM)
La gestione integrata di rinite e patologie allergiche delle vie aeree, incluse l'orticaria e le reazioni avverse ai farmaci, richiede un aggiornamento costante per gli operatori sanitari. I corsi di Formazione Continua in Medicina (FAD ECM) offrono un'opportunità preziosa per approfondire queste tematiche.
Ad esempio, il corso "air² allergy, inflammation & respiratory roads: gestione integrata di rinite e patologie allergiche delle vie aeree" si propone di esplorare i principi e le procedure dell'evidence-based medicine (EBM) applicati nella pratica clinica quotidiana. I partecipanti acquisiranno competenze tecniche fondamentali per affrontare le sfide cliniche relative alle allergie e alle infiammazioni delle vie aeree, con l'obiettivo di fornire strumenti pratici e aggiornati da applicare direttamente nella loro attività.

Altri corsi, come quelli focalizzati sulla gestione dell'orticaria, mirano a fornire ai professionisti sanitari le competenze necessarie per riconoscere le diverse forme di orticaria, comprenderne le caratteristiche cliniche, impostare una diagnosi accurata e scegliere i trattamenti più indicati. Questi corsi comprendono dossier con casi clinici e approfondimenti basati sulla letteratura scientifica.
La partecipazione a questi corsi FAD ECM è aperta a tutti gli operatori sanitari e contribuisce all'acquisizione di crediti formativi validi per il triennio in corso, con registrazione su CoGeAPS dopo il completamento del corso e il superamento del test finale.
I corsi sono erogati da provider accreditati presso AGENAS e possono essere in modalità residenziale (in presenza) o e-learning (a distanza). Per i corsi residenziali, è generalmente richiesta la presenza per almeno il 90% della durata complessiva per ottenere i crediti ECM. L'attestato ECM viene rilasciato dal provider dopo la verifica della partecipazione e il superamento dell'eventuale test finale.
È fondamentale verificare che la propria professione e disciplina rientrino tra quelle accreditate per il corso di interesse prima di procedere all'iscrizione.