L'impetigine è un'infezione batterica superficiale della pelle, altamente contagiosa e molto diffusa, specialmente tra i bambini di età compresa tra i 2 e i 5 anni, ma che può colpire anche soggetti più grandi e, più raramente, adulti. Questa patologia cutanea, nota anche come piodermite, si manifesta con la comparsa di lesioni caratteristiche che, se non trattate tempestivamente, possono diffondersi rapidamente. La comprensione delle sue cause, dei sintomi e delle terapie disponibili è fondamentale per una gestione efficace e per prevenire complicanze.
Che Cos'è l'Impetigine?
L'impetigine deriva dal verbo latino "impetere", che significa "assalire", evidenziando la natura aggressiva e rapida con cui questa infezione può manifestarsi sulla pelle. Si tratta di un'infezione acuta di origine batterica che colpisce gli strati più superficiali dell'epidermide. È una delle infezioni cutanee più comuni in età pediatrica, ma la sua contagiosità la rende un problema rilevante anche in contesti comunitari come scuole, asili nido e piscine.
Questa piodermite si caratterizza per la comparsa di lesioni cutanee che evolvono rapidamente e che possono svilupparsi sia su pelle precedentemente intatta (impetigine primaria) sia come complicazione di condizioni cutanee preesistenti come dermatiti, piccole ferite, graffi o punture d'insetto (impetigine secondaria). Quest'ultima modalità è quella più frequentemente riscontrata nella pratica clinica.
Nonostante l'aspetto talvolta preoccupante delle lesioni, l'impetigine è generalmente una condizione benigna che, se trattata adeguatamente, guarisce senza lasciare cicatrici permanenti. Tuttavia, la sua elevata contagiosità e il potenziale rischio di complicanze rendono fondamentale una diagnosi tempestiva e un trattamento appropriato. L'impetigine è particolarmente diffusa durante i mesi estivi, poiché il clima caldo-umido crea condizioni ideali per la proliferazione batterica.
Le Cause dell'Impetigine: Batteri e Fattori Predisponenti
L'impetigine è causata principalmente da batteri che colonizzano la pelle e approfittano di eventuali brecce nella barriera cutanea per proliferare e causare l'infezione. I principali responsabili sono batteri Gram-positivi, in particolare stafilococchi e streptococchi.
Agenti Causali Principali:
- Stafilococchi: Lo Staphylococcus aureus è uno dei batteri più comunemente associati all'impetigine. Questo batterio è normalmente presente sulla pelle e sulle mucose degli esseri umani senza causare problemi, ma può diventare patogeno in determinate circostanze, specialmente quando la barriera cutanea è compromessa. Lo Staphylococcus aureus è responsabile della forma bollosa dell'impetigine grazie alla produzione di una tossina esfoliativa che causa la separazione degli strati superficiali dell'epidermide.
- Streptococchi: Lo Streptococcus pyogenes, noto anche come Streptococco beta-emolitico di gruppo A (SBEGA), è un altro agente causale frequente. L'impetigine da streptococco tende a presentarsi con lesioni più sottili e croste meno spesse rispetto alla forma stafilococcica. Una caratteristica peculiare dell'impetigine streptococcica è il potenziale rischio di complicanze post-streptococciche, come la glomerulonefrite post-streptococcica.
Fattori che Favoriscono l'Infezione:
Diversi fattori possono predisporre allo sviluppo dell'impetigine, rendendo la pelle più vulnerabile all'aggressione batterica:
- Clima Caldo-Umidità: Le condizioni ambientali caldo-umide, tipiche della stagione estiva, favoriscono la macerazione cutanea attraverso il sudore e creano un microambiente ideale per la proliferazione batterica. Questo è il motivo per cui l'impetigine è spesso definita una "malattia estiva della pelle".
- Scarsa Igiene: Una inadeguata igiene personale può aumentare la carica batterica sulla superficie cutanea, incrementando il rischio di infezione.
- Lesioni Cutanee Preesistenti: Piccoli traumi, graffi, punture d'insetto, dermatiti, ferite penetranti, sfregamenti o altre condizioni che compromettono l'integrità della barriera cutanea rappresentano una porta d'ingresso privilegiata per i batteri. L'assenza di un'adeguata funzione di barriera cutanea, dovuta a uno strato corneo più sottile, alla perdita di integrità della pelle o ad alterazioni del film idrolipidico, facilita la proliferazione e la penetrazione dei batteri.
- Condizioni di Sovraffollamento: L'impetigine è più comune in contesti di sovraffollamento, come scuole, asili nido o piscine, dove il contatto ravvicinato facilita la trasmissione dell'infezione. La condivisione di ambienti affollati è un fattore di rischio significativo.
- Sistema Immunitario Compromesso: Individui con un sistema immunitario indebolito, come pazienti diabetici, persone affette da HIV o sottoposte a chemioterapia, sono più suscettibili a sviluppare l'infezione.
- Prurito e Grattamento: Le malattie dermatologiche infiammatorie, specie quelle allergiche o che comportano manifestazioni pruriginose, rappresentano un fattore di rischio. Il prurito intenso e il conseguente grattamento possono compromettere l'integrità della superficie cutanea, favorendo la penetrazione batterica e la disseminazione dell'infezione.
Come si Manifesta l'Impetigine: Sintomi e Forme Cliniche
L'impetigine si presenta con manifestazioni cliniche caratteristiche che possono variare leggermente a seconda della forma clinica e della profondità della lesione.
Manifestazioni Cliniche Generali:
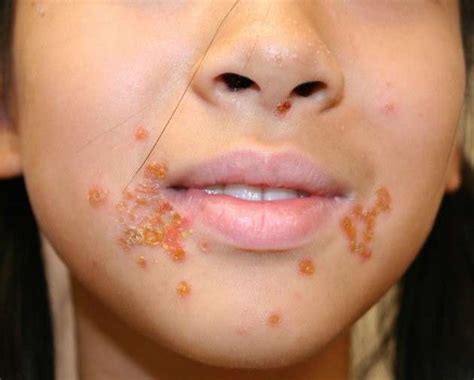
In linea generale, l'impetigine esordisce con chiazze rosse e ben delineate. Su queste chiazze si sviluppano poi vescicole e bolle contenenti pus e siero. Queste lesioni sono fragili e tendono a rompersi facilmente, rilasciando il loro contenuto e formando erosioni umide che, successivamente, si ricoprono di croste giallo-marrone (spesso descritte come "a color miele" o giallo-marrone). La pelle circostante la lesione può apparire arrossata (eritema) e manifestare desquamazione e bruciore.
Il prurito è un sintomo molto frequente, soprattutto nelle forme non bollosa. Il grattamento, sebbene istintivo, facilita la diffusione dell'infezione alla cute adiacente e ad altre parti del corpo attraverso le mani e le unghie contaminate.
Talvolta, l'impetigine può essere accompagnata da sintomi sistemici come febbre (attorno ai 38°C) e malessere generale, sebbene questi siano meno comuni e tendano a manifestarsi nelle forme più estese o complicate.
Periodo di Incubazione:Il periodo di incubazione, ovvero il tempo che intercorre dal contagio alla comparsa dei primi sintomi, varia da 1 a 10 giorni, a seconda del batterio interessato.
Forme Cliniche Principali:
L'impetigine viene generalmente classificata in due forme principali, basate sull'aspetto delle lesioni:
- Impetigine Non Bollosa (o Crostosa): Questa è la forma più comune, rappresentando circa il 70% dei casi. È caratterizzata dalla comparsa di gruppi di vescicole o pustole che si rompono rapidamente, dando origine a croste spesse, aderenti e di colore giallo-marrone, circondate da pelle arrossata e infiammata. Le lesioni tendono a localizzarsi sul viso, in particolare intorno alla bocca e al naso, ma possono comparire anche su braccia e gambe.
- Impetigine Bollosa: Questa forma è meno frequente ed è causata tipicamente dallo Staphylococcus aureus. Si manifesta inizialmente con chiazze rosse ben definite, sulle quali si formano poi vescicole e bolle flaccide contenenti siero e pus. Queste bolle sono più grandi e fragili rispetto alle vescicole della forma non bollosa e tendono a rompersi facilmente, lasciando aree arrossate e umide che si coprono di croste sottili. L'impetigine bollosa interessa più frequentemente i bambini in età scolare e si sviluppa principalmente sul tronco, sul viso e sugli arti. In alcuni casi, questa forma può evolvere in una condizione nota come epidermolisi stafilococcica tossica o sindrome della cute ustionata.
Zone di Manifestazione:
Sebbene l'impetigine possa manifestarsi in qualsiasi area del corpo, alcune zone sono più frequentemente colpite:
- Viso: L'impetigine del viso è una delle localizzazioni più comuni, specialmente nei bambini. Le lesioni si concentrano tipicamente intorno alla bocca (regione periorale) e al naso, ma possono estendersi anche al mento, alle guance e al cuoio capelluto.
- Arti: Gambe e braccia sono altre sedi frequenti, soprattutto negli adulti e nei bambini più grandi. In queste aree, l'infezione è spesso secondaria a piccoli traumi, punture di insetti o dermatiti preesistenti.
- Altre Localizzazioni: Meno frequentemente, possono essere interessati il tronco, l'ombelico e l'area genitale.
La distribuzione delle lesioni è spesso asimmetrica e riflette i siti di inoculazione primaria e di successiva disseminazione attraverso l'autoinoculazione.

Diagnosi e Cura dell'Impetigine
La diagnosi dell'impetigine è generalmente semplice e si basa principalmente sull'osservazione clinica delle lesioni caratteristiche e sulla raccolta di una dettagliata anamnesi. In molti casi, l'aspetto tipico delle lesioni è sufficiente per formulare una diagnosi corretta, spesso effettuata dal medico di base o dal pediatra.
Diagnosi:
La visita dermatologica rappresenta il momento chiave per la diagnosi. Il medico valuterà attentamente:
- Morfologia delle Lesioni: Presenza di vescicole, pustole, erosioni e croste giallo-marrone.
- Localizzazione e Distribuzione: La sede prevalente delle lesioni (viso, arti, ecc.) e la loro estensione.
- Evoluzione: La progressione da papule a vescicole a croste.
- Sintomi Associati: Presenza di prurito, dolore, bruciore, arrossamento o, più raramente, febbre e malessere generale.
- Anamnesi: Durata dei sintomi, eventuali contatti con persone affette, condizioni predisponenti (traumi, punture d'insetto, altre dermatosi).
In casi selezionati, soprattutto in presenza di infezioni recidivanti, estese o che non rispondono alla terapia empirica, il medico può ritenere opportuno effettuare un esame colturale. Questo consiste nel prelievo di materiale dalle lesioni (contenuto delle vescicole o frammenti di crosta) per identificare con precisione il batterio responsabile e determinarne la sensibilità agli antibiotici, un approccio particolarmente importante in un'epoca di crescente resistenza batterica.
La diagnosi differenziale dell'impetigine include altre condizioni dermatologiche che possono presentarsi con manifestazioni simili, come l'herpes simplex, la dermatite da contatto, l'eczema, la follicolite e la candidosi cutanea.
Cura dell'Impetigine:
Il trattamento dell'impetigine mira a eradicare l'infezione batterica, accelerare la guarigione delle lesioni, prevenire la diffusione ad altre aree del corpo o ad altre persone e impedire potenziali complicanze. La terapia si basa principalmente su:
Misure Igieniche Fondamentali: Queste sono cruciali per limitare la diffusione dell'infezione e includono:
- Lavaggio delicato delle lesioni con acqua tiepida e sapone antibatterico.
- Rimozione delicata delle croste dopo ammorbidimento con impacchi umidi.
- Isolamento degli oggetti personali (asciugamani, biancheria, giocattoli) del paziente.
- Taglio corto delle unghie per ridurre il rischio di autoinoculazione da grattamento.
- Lavaggio frequente delle mani.
Terapia Antibiotica Topica: Indicata per le forme localizzate e non complicate, prevede l'applicazione di creme o pomate antibiotiche direttamente sulle lesioni. I farmaci più comunemente utilizzati includono:
- Mupirocina: (es. Bactroban, Mupiskin) Efficace contro lo Staphylococcus aureus.
- Acido Fusidico: (es. Fucidin, Dermomycin)
- Gentamicina:
- Retapamulina: (es. Altargo)
- Neomicina: (es. Localyn, Cicatrene)
- Sulfadiazina Argentica: (es. Sofargen) Indicata anche per ustioni infette.
- Clorexidina Gluconato: Utilizzato come disinfettante antisettico.
- Iodopovidone: (es. Betadine) Utilizzato come disinfettante.
Gli antibiotici topici vanno applicati 2-3 volte al giorno dopo accurata detersione delle lesioni, per un periodo di 7-10 giorni o fino alla completa risoluzione delle lesioni.
Terapia Antibiotica Sistemica (Orale): Raccomandata in caso di infezioni estese (più di 3-5 lesioni), presenza di sintomi sistemici (febbre, malessere), fallimento della terapia topica, coinvolgimento dei linfonodi regionali, pazienti immunocompromessi o epidemie in comunità chiuse. Gli antibiotici sistemici più comunemente utilizzati includono:
- Amoxicillina-acido clavulanico
- Cefalosporine di prima generazione (es. Cefalexina, Cefadroxil)
- Macrolidi (in caso di allergia ai beta-lattamici, es. Eritromicina)
- Clindamicina (per infezioni da MRSA)
- Flucloxacillina
- Loracarbef (cefalosporina di seconda generazione, indicata anche nei bambini)
La durata del trattamento sistemico è generalmente di 7-10 giorni.
L'impetigine
In aggiunta alla terapia antibiotica, possono essere utili:
- Impacchi con soluzioni astringenti per ridurre l'essudazione e facilitare la rimozione delle croste.
- Antistaminici orali per controllare il prurito e prevenire il grattamento.
- Analgesici in caso di dolore significativo.
Con un trattamento adeguato, l'impetigine tende a risolversi completamente entro 7-10 giorni. Le lesioni guariscono generalmente senza lasciare cicatrici, sebbene possa persistere temporaneamente un'area di iperpigmentazione post-infiammatoria.
Contagiosità e Prevenzione
L'impetigine è un'infezione estremamente contagiosa. Si trasmette facilmente da persona a persona attraverso:
- Contatto Diretto: Toccare le lesioni infette di una persona malata.
- Contatto Indiretto: Condividere oggetti personali come asciugamani, biancheria da letto, indumenti, giocattoli o altri oggetti che sono venuti a contatto con le lesioni.
I bambini sono particolarmente a rischio a causa della loro tendenza a toccarsi e grattarsi, facilitando la diffusione dei batteri. La promiscuità e la frequentazione di ambienti affollati, specialmente in condizioni di calore e umidità, amplificano ulteriormente il rischio di contagio.
Misure di Prevenzione e Controllo:
- Igiene Personale Rigorosa: Lavaggio frequente delle mani con acqua e sapone.
- Non Condividere Oggetti Personali: Evitare l'uso promiscuo di asciugamani, lenzuola, indumenti e utensili.
- Trattamento Tempestivo: Iniziare la terapia antibiotica non appena compaiono i primi sintomi per ridurre la contagiosità.
- Isolamento Temporaneo: I bambini affetti da impetigine dovrebbero essere tenuti a casa da scuola o dall'asilo fino a quando il medico non ne accerti l'avvenuta guarigione, generalmente dopo 24-48 ore dall'inizio di una terapia antibiotica efficace e quando le lesioni non sono più umide o essudanti.
- Cura delle Lesioni Cutanee: Trattare prontamente qualsiasi piccola ferita, graffio o puntura d'insetto per prevenire l'insorgenza dell'infezione.
- Educazione Sanitaria: Informare i bambini sull'importanza di non grattarsi le lesioni e di lavarsi le mani frequentemente.
Possibili Complicanze
Sebbene l'impetigine sia generalmente una malattia benigna e si risolva senza conseguenze a lungo termine se trattata correttamente, in rari casi e soprattutto se trascurata, possono verificarsi complicanze.
- Cellulite Batterica: L'infezione può estendersi ai tessuti sottocutanei, causando una cellulite batterica che può interessare anche i linfonodi.
- Ectima: Una forma più profonda di impetigine, caratterizzata dalla formazione di ulcerazioni che interessano anche il derma e che possono guarire lasciando cicatrici.
- Complicanze Renali: Un'infezione da Streptococcus pyogenes (SBEGA) non trattata adeguatamente può, in rari casi, portare a complicanze renali come la glomerulonefrite post-streptococcica. Questa è una condizione infiammatoria dei reni che può manifestarsi alcune settimane dopo l'infezione cutanea e, sebbene rara, può essere grave. I sintomi includono l'emissione di urina scura e l'innalzamento della pressione sanguigna.
- Epidermolisi Stafilococcica Tossica (Sindrome della Cute Ustionata): Una complicanza più rara associata a ceppi specifici di Staphylococcus aureus che producono tossine esfoliative.
La tempestività della diagnosi e l'immediata instaurazione di una terapia antibiotica adeguata sono cruciali per prevenire queste complicanze. In caso di complicanze, potrebbe essere necessario il ricovero ospedaliero.
In conclusione, l'impetigine è un'infezione cutanea comune ma gestibile, che richiede attenzione igienica e un trattamento medico tempestivo. La conoscenza delle sue cause, dei sintomi e delle modalità di trasmissione permette di attuare le misure preventive più efficaci e di garantire una rapida guarigione, minimizzando il rischio di complicanze.
tags: #crema #antibiotica #impetigine