Le allergie rappresentano una sfida crescente per la salute pubblica globale, con un impatto significativo sulla qualità della vita di milioni di persone. Tra le cause più comuni di allergie respiratorie e cutanee, gli acari della polvere occupano una posizione di primo piano. In particolare, il Dermatophagoides pteronyssimus è una specie ampiamente diffusa e un potente allergene. La comprensione dei valori sanguigni correlati a questo acaro, attraverso test specifici, è fondamentale per una diagnosi accurata e una gestione efficace delle condizioni allergiche. Questo articolo esplora in dettaglio il ruolo delle immunoglobuline E (IgE) nel contesto delle allergie agli acari della polvere, l'interpretazione dei risultati dei test e le strategie per convivere con questa problematica.
Il Ruolo delle Immunoglobuline E (IgE) nelle Reazioni Allergiche
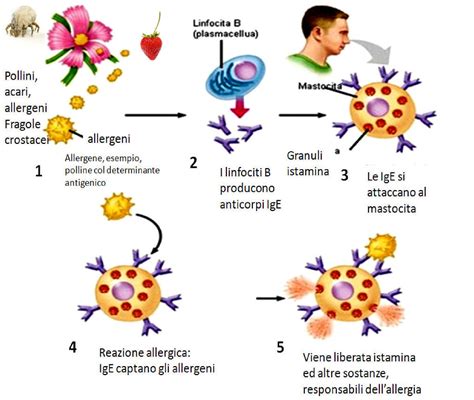
Le immunoglobuline E (IgE) sono una classe di anticorpi che svolgono un ruolo cruciale nel sistema immunitario, in particolare nella difesa contro parassiti intestinali e nelle reazioni allergiche. In condizioni normali, questi anticorpi sono presenti nel sangue in quantità molto ridotte. Tuttavia, in individui geneticamente predisposti, l'esposizione a un allergene, come quello prodotto dal Dermatophagoides pteronyssinus, può scatenare una risposta immunitaria specifica.
Il processo inizia con la sensibilizzazione. Durante il primo contatto con l'allergene, l'organismo percepisce la sostanza come estranea e produce immunoglobuline E specifiche. Queste IgE si legano a cellule specializzate, i mastociti, presenti nei tessuti (pelle, apparato respiratorio, apparato digerente), e ai basofili, un tipo di globuli bianchi circolanti nel sangue. È importante sottolineare che durante questa prima esposizione, solitamente, non si manifestano sintomi evidenti.
La vera reazione allergica si verifica nelle esposizioni successive. Quando l'allergene incontra gli anticorpi IgE già legati ai mastociti e ai basofili, innesca un rapido rilascio di mediatori chimici, tra cui l'istamina. Queste sostanze sono responsabili dei sintomi allergici che si manifestano nel sito di esposizione, che possono variare notevolmente in gravità e tipologia.
Test delle IgE Specifiche: Diagnosi e Interpretazione
La valutazione del livello di IgE allergene-specifiche nel sangue è uno strumento diagnostico fondamentale per confermare la presenza di un'allergia. L'esame misura la quantità di IgE liberate in seguito al contatto con uno specifico allergene, permettendo di identificare se il paziente soffre di allergia a quella determinata sostanza. Poiché le IgE prodotte in reazione a diversi allergeni sono distinte (ad esempio, quelle per le arachidi sono diverse da quelle per i crostacei), esistono test specifici per ogni allergene sospettato.
I test possono essere eseguiti in gruppo, raggruppando allergeni comuni come quelli alimentari o quelli inalanti (pollini, erbe, muffe). In alternativa, il medico può selezionare un elenco di allergeni specifici basandosi sui sintomi del paziente e sulla sua storia clinica.
È importante notare che i valori di riferimento per le IgE possono variare significativamente tra i diversi laboratori. Pertanto, è sempre raccomandato fare riferimento al referto fornito dal proprio laboratorio di analisi.
Il Metodo di Analisi e il RAST Test
Il metodo tradizionale per l'esame del sangue per le allergie era il RAST (RadioAllergoSorbent Test). Sebbene questo test sia stato in gran parte sostituito da metodi di immunodosaggio più moderni e specifici, alcuni medici continuano a utilizzare il termine RAST per riferirsi a tutti gli esami del sangue per le allergie, anche quando il laboratorio impiega tecnologie differenti.
Il principio del RAST test si basa sull'idea che una persona allergica a una sostanza presenterà nel sangue anticorpi specifici contro quell'allergene. Il test ricerca e quantifica queste IgE specifiche. A livello pratico, il campione di sangue prelevato viene messo a contatto con l'allergene sospetto. Se nel campione sono presenti le IgE specifiche, si stabilirà un legame.
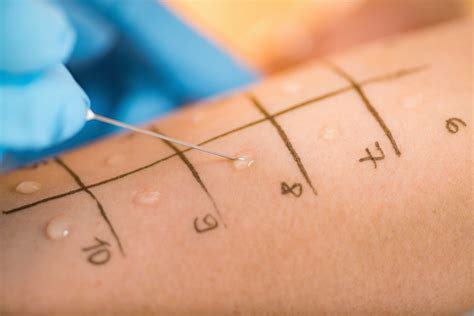
Il RAST test, o più in generale il dosaggio delle IgE specifiche, è un esame del sangue utile per evidenziare la presenza di un'allergia e per determinare verso quale sostanza specifica il soggetto risulta suscettibile. Può essere utilizzato per confermare i risultati dei test cutanei (come il Prick test), specialmente in casi dubbi.
Il prelievo di sangue viene tipicamente effettuato da una vena dell'avambraccio, previa disinfezione del sito di puntura. Se il risultato del test è superiore ai valori normali, si conferma l'allergia alla sostanza testata; un valore più elevato può suggerire una maggiore intensità dei disturbi associati. Tuttavia, è fondamentale ricordare che il RAST test è generalmente meno sensibile e specifico dei test di provocazione cutanea.
Differenze tra Test Cutanei e Test Ematici
Sia il test sul sangue che quello cutaneo (Prick test) sono strumenti per la diagnosi delle allergie IgE-mediate. I test cutanei forniscono un risultato quasi immediato, mentre l'analisi del sangue richiede generalmente qualche giorno. Tuttavia, il test ematico presenta vantaggi significativi: non richiede la sospensione dei farmaci antistaminici, che è invece spesso necessaria per i test cutanei, e può essere eseguito anche su pazienti con estese eruzioni cutanee, rendendo i test cutanei impraticabili.
Interpretazione dei Risultati: Oltre il Numero
È cruciale comprendere che un risultato del test delle IgE specifiche è solo un tassello informativo. Una diagnosi definitiva non può essere formulata basandosi esclusivamente sul risultato numerico dell'esame. L'allergologo interpreterà questi dati in combinazione con altri fattori, quali la storia clinica del paziente, i sintomi riferiti, la familiarità per allergie, i segni clinici, la stagionalità dei sintomi e altri test diagnostici.
Limiti e Considerazioni Importanti:
- Risultati Negativi: Un esito negativo non esclude completamente la presenza di un'allergia. Potrebbe significare che il soggetto non è mai stato esposto all'allergene o che i livelli di IgE specifiche non sono ancora misurabili. Inoltre, un risultato negativo non esclude la presenza di altre forme di reazione verso l'allergene in questione.
- Risultati Positivi e Gravità: Il risultato numerico NON permette di fare previsioni sull'entità delle eventuali reazioni allergiche. Un risultato modestamente elevato non esclude la possibilità di sviluppare sintomi molto gravi, e viceversa. L'intensità della reazione allergica è un fenomeno complesso che dipende da molteplici fattori individuali e dall'entità dell'esposizione.
- Digestione e Modificazione degli Allergeni: Nel caso delle allergie alimentari, l'esame misura la risposta alle proteine presenti negli alimenti. Tuttavia, la digestione a livello gastrico e intestinale può modificare la struttura di queste proteine, prevenendo la reazione allergica. Questo può portare a risultati falsi negativi, dove le IgE circolanti sono basse nonostante l'evidenza clinica di reazioni allergiche dopo il consumo dell'alimento.
- Cross-reattività: Il test può risultare positivo per proteine simili tra loro, anche se non tutte scatenano una reazione allergica in vivo. Questo fenomeno, noto come cross-reattività, si verifica quando il sistema immunitario identifica proteine strutturalmente simili in allergeni diversi. Ad esempio, le IgE specifiche verso il lattice possono mostrare reattività crociata con l'ambrosia e alcuni alimenti come banane, avocado, kiwi e castagne. Allo stesso modo, chi è allergico agli acari della polvere può manifestare reazioni a scarafaggi, crostacei ed elminti.
- Falsi Positivi e Restrizioni Dietetiche: I falsi positivi possono portare a restrizioni dietetiche inappropriate e inutili, con il rischio di privazioni nutrizionali e carenze. Al contrario, i falsi negativi possono esporre al rischio di reazioni anafilattiche.
- Sensibilizzazione senza Rilevanza Clinica: Nei pazienti atopici, è possibile riscontrare una sensibilizzazione senza che questa si traduca in sintomi clinici rilevanti.
Cosa si intende per cross-reattività?
Dermatophagoides pteronyssimus: Un Allergene Comune
Gli acari della polvere, tra cui il Dermatophagoides pteronyssimus e il Dermatophagoides farinae, sono riconosciuti come la causa più comune di allergie in tutto il mondo. Si stima che oltre il 50% dei soggetti allergici sia sensibilizzato a questa fonte. Gli acari, insieme alle loro spoglie ed escrementi, si trovano comunemente in ambienti domestici come materassi, poltrone, tappeti, ma anche in ambienti di lavoro.
Un solo grammo di polvere può contenere migliaia di acari. Le particelle degli acari, in particolare le loro escrezioni e i frammenti del loro corpo, sono i principali responsabili delle reazioni allergiche inalatorie. L'inalazione di queste particelle può scatenare sintomi di rinite allergica e asma.
Sintomi dell'Allergia agli Acari della Polvere
I sintomi comuni dell'allergia agli acari della polvere includono:
- Starnuti frequenti
- Naso che cola (rinorrea)
- Prurito al naso, alla bocca e alla gola
- Prurito agli occhi, occhi rossi o lacrimanti
- Congestione nasale
- Scolo retronasale (sensazione di muco che scende in gola)
- Tosse
- Pressione o dolore al viso
- Cute gonfia e cianotica sotto gli occhi (ecchimosi periorbitali)
Nei soggetti asmatici, l'allergia agli acari della polvere può peggiorare i sintomi respiratori, portando a:
- Difficoltà di respirazione
- Costrizione o dolore al torace
- Espirazione con sibili o fischi (wheezing)
- Difficoltà a dormire a causa di mancanza di respiro, tosse o respiro sibilante
- Episodi di tosse o sibilo peggiorati da infezioni respiratorie virali (raffreddore, influenza)
Gestione e Convivenza con l'Allergia agli Acari della Polvere
Una gestione efficace dell'allergia agli acari della polvere si basa su due pilastri principali: la riduzione dell'esposizione agli allergeni e il trattamento dei sintomi.
Riduzione dell'Esposizione agli Allergeni:
La drastica riduzione dell'esposizione agli allergeni degli acari della polvere può alleviare significativamente i sintomi. Alcune strategie pratiche includono:
- Rivestimenti per Materassi e Cuscini: Utilizzare speciali tessuti antiallergenici o coperture in plastica ermetiche con cerniera per materassi, molle e cuscini. Evitare l'uso di cuscini o trapunte che possono accumulare acari.
- Lavaggio della Biancheria da Letto: Lavare la biancheria da letto settimanalmente a temperature di 54 °C o superiori e asciugarla in asciugatrice.
- Eliminazione di Oggetti Accumula-Polvere: Rimuovere peluche e altri oggetti che possono facilmente accumulare polvere e acari.
- Controllo dell'Umidità: Mantenere i livelli di umidità in casa al di sotto del 50%.
- Pulizia Regolare: Aspirare regolarmente utilizzando un aspirapolvere dotato di filtro HEPA. Utilizzare strofinacci e stracci umidi per rimuovere la polvere, poiché i panni asciutti possono aumentarne la circolazione.
- Arredamento: Laddove possibile, rimuovere mobili imbottiti, teli, tendaggi e tappeti, optando per pavimenti lisci come legno duro o piastrelle.
Trattamento dei Sintomi:
Il medico può prescrivere diverse terapie per migliorare i sintomi allergici:
- Antistaminici: Comunemente utilizzati per ridurre sintomi come starnuti, prurito e rinorrea.
- Corticosteroidi Nasali: Aiutano a ridurre l'infiammazione nasale e a bloccare le reazioni allergiche.
- Decongestionanti: Possono essere utilizzati per alleviare l'infiammazione e la congestione nasale.
- Immunoterapia Specifica agli Allergeni: Indicata dal medico, può aiutare a sviluppare una tolleranza all'esposizione agli acari della polvere. Questo trattamento, noto anche come "vaccino per le allergie", può ridurre significativamente i sintomi nel tempo. L'inizio di un percorso di immunoterapia dovrebbe essere effettuato solo dopo una verifica di tollerabilità con un test cutaneo.
Casi Gravi e Reazioni Anafilattiche
Nei casi gravi, l'allergia agli acari della polvere può diventare cronica, con persistenza di starnuti, tosse, congestione, pressione facciale e gravi attacchi d'asma. È fondamentale riconoscere i segni di una reazione allergica grave, come pallore, cute fredda e sudata, polso debole e rapido, difficoltà di respirazione, confusione e perdita di coscienza. In presenza di questi sintomi, è imperativo chiamare immediatamente i servizi di emergenza locali, sdraiare la persona con le gambe sollevate e somministrare epinefrina se disponibile e indicato.
La Sindrome da Pancake
Un aspetto interessante, sebbene raro, è la sindrome da pancake, o anafilassi orale agli acari. Questa condizione può verificarsi quando persone allergiche agli acari della polvere consumano farina di grano contaminata dagli acari, spesso in preparazioni come pancake, torte salate, pizze e pane.
Immunoterapia e Guarigione
Alcuni bambini possono guarire da determinate allergie, ma gli adulti generalmente no. Le allergie che causano reazioni più gravi, come lo shock anafilattico, di solito non guariscono spontaneamente. L'immunoterapia può essere utile per diminuire i sintomi di alcune allergie che non è possibile evitare, ma non è generalmente efficace per le allergie alimentari. Anche in caso di guarigione in età infantile, un soggetto può rimanere positivo all'esame delle IgE per molti anni.
Considerazioni Finali sui Test Allergologici
È importante essere consapevoli dell'esistenza di approcci diagnostici alternativi, ma anche diffidare di test non scientificamente validati, soprattutto per quanto riguarda le allergie e le intolleranze alimentari. Le società mediche specializzate spesso pubblicano documenti informativi per guidare i pazienti verso test affidabili.
La diagnosi di allergia è un processo complesso che richiede un'attenta valutazione clinica e di laboratorio. I test delle IgE specifiche, interpretati correttamente da un allergologo, rappresentano uno strumento prezioso per identificare le cause delle reazioni allergiche e per impostare una strategia terapeutica mirata, migliorando la qualità della vita dei pazienti.
tags: #dermat #pteronyssimus #valore #sangue