L'allergia alimentare è una condizione complessa che si manifesta attraverso una risposta immunitaria esagerata a componenti dietetiche, più comunemente proteine. Questa reazione può presentarsi con una vasta gamma di manifestazioni, tra cui la dermatite atopica, sintomi a carico dell'apparato respiratorio o gastrointestinale, e in casi estremi, l'anafilassi. La diagnosi si fonda sull'anamnesi del paziente, a volte supportata da test specifici come le IgE sieriche allergene-specifiche, test cutanei e diete di eliminazione. Il trattamento primario consiste nell'evitare il cibo scatenante, e in alcuni casi, può essere impiegato il cromoglicato per via orale. È fondamentale distinguere le vere allergie alimentari dalle reazioni non immunitarie, come le intolleranze, o dalle reazioni a additivi e contaminanti alimentari. La prevalenza delle vere allergie alimentari varia, ma è importante notare che i pazienti spesso confondono l'intolleranza con l'allergia.
Cause dell'Allergia Alimentare
La maggior parte degli alimenti o degli additivi alimentari può potenzialmente scatenare una reazione allergica. Tuttavia, alcune cause sono più frequenti di altre. Nei neonati e nei bambini piccoli, gli allergeni alimentari più comuni includono latte, soia, uova, arachidi e grano. Nei bambini più grandi e negli adulti, le noci e i frutti di mare emergono come cause più frequenti.
Esiste un fenomeno noto come reattività crociata, dove la sensibilizzazione può avvenire anche al di fuori dell'apparato digerente. Ad esempio, pazienti con allergie orali, caratterizzate da prurito, eritema e edema della bocca dopo aver consumato frutta e verdura, potrebbero essere stati sensibilizzati attraverso l'esposizione al polline, che presenta antigeni simili a quelli di alcuni alimenti. Analogamente, i bambini allergici alle arachidi potrebbero essere stati sensibilizzati tramite creme topiche contenenti olio di arachidi. Un'altra associazione comune è tra l'allergia al lattice e l'allergia a banane, kiwi, avocado, o una combinazione di questi.
Le allergie alimentari tendono ad essere più comuni in bambini con genitori che soffrono di allergie alimentari, rinite allergica o asma allergico. In generale, le allergie alimentari possono essere mediate da anticorpi IgE, da cellule T, o da entrambi.
- Allergia IgE-mediata: Questa forma, che include manifestazioni come orticaria, asma e anafilassi, ha un esordio acuto, si sviluppa tipicamente nell'infanzia ed è più frequente in soggetti con una storia familiare positiva per atopia.
- Allergia mediata dalle cellule T: Caratterizzata da un esordio graduale e un decorso cronico, questa forma (es. gastroenteropatie da proteine alimentari, celiachia) è più comune nei neonati e nei bambini.
- Allergie miste (IgE e cellule T): Condizioni come la dermatite atopica e la gastroenteropatia eosinofila rientrano in questa categoria, tendendo a esordire tardivamente o a essere croniche.
Sindrome da Allergia Orale (SAO) e Cross-Reattività
La Sindrome da Allergia Orale (SAO), nota anche come sindrome da allergia alimentare al polline, è scatenata da proteine presenti nei pollini e da alimenti che inducono reazioni crociate, spesso frutta, verdura cruda e noci. Quando un individuo è allergico a una specifica proteina pollinica, il suo sistema immunitario reagisce a una proteina simile presente nel cibo, generando una risposta allergica. È interessante notare che i pazienti spesso tollerano questi alimenti se sono cotti o riscaldati, poiché il calore denatura la proteina del cibo, alterando la struttura delle proteine che causano la reazione crociata.
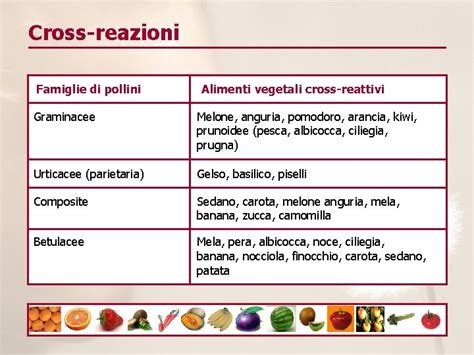
Alcune associazioni comuni tra pollini e alimenti includono:
- Polline di betulla: Mele, mandorle, carote, sedano, ciliegie, nocciole, kiwi, pesche, pere e prugne.
- Polline di graminacee: Sedano, meloni, arance, pesche e pomodori.
- Polline di ambrosia: Banane, cetrioli, meloni, semi di girasole e zucchine.
I sintomi tipici della SAO comprendono prurito alla bocca e alla gola durante il consumo del cibo scatenante. Sebbene l'anafilassi sia rara, può verificarsi. La diagnosi è solitamente clinica, ma può essere confermata da un prick test cutaneo. Il trattamento consiste nell'evitare il cibo, cucinarlo accuratamente per denaturare la proteina e, in caso di rischio di reazione anafilattica, avere a disposizione un autoiniettore di adrenalina.
Sindrome orale allergica
Gastroenteropatia Eosinofila ed Esofagite Eosinofila
La gastroenteropatia eosinofila è una patologia rara che causa dolore, crampi e diarrea, associata a eosinofilia ematica, infiltrati eosinofili intestinali e enteropatia protido-disperdente. I pazienti affetti presentano spesso una storia di atopia.
L'esofagite eosinofila può accompagnare la gastroenteropatia eosinofila o manifestarsi isolatamente. È caratterizzata da infiammazione cronica dell'esofago e può provocare disfagia (difficoltà a deglutire), dispepsia non acido-correlata e dismotilità. Nei bambini, può manifestarsi con intolleranza alimentare e dolore addominale. L'esofagite eosinofila può portare alla formazione di stenosi (restringimenti); la diagnosi si basa su biopsia endoscopica.
Sindrome Alfa-Gal
La sindrome alfa-gal rappresenta una forma di allergia recentemente identificata, associata al consumo di carne rossa. L'alfa-gal è una molecola zuccherina (galattosio-alfa-1,3-galattosio) presente nella maggior parte dei mammiferi, ma assente nei primati (inclusi gli esseri umani), nei pesci, negli uccelli e nei rettili.
È stato osservato che almeno una specie di zecca, la zecca stella solitaria (Amblyomma americanum), possiede l'alfa-gal nella sua saliva. L'evidenza suggerisce che le punture multiple di queste zecche possano sensibilizzare un individuo all'alfa-gal. Poiché questa molecola è presente in molte carni rosse (come maiale, manzo, agnello, cervo) e in prodotti derivati da mammiferi (come latticini e gelatina), le persone affette possono sviluppare una risposta allergica mediata da IgE a questi alimenti.
Le reazioni allergiche possono includere eruzioni cutanee pruriginose, indigestione, stipsi, nausea e reazioni anafilattiche. Una caratteristica distintiva della sindrome alfa-gal è che i sintomi tendono a manifestarsi non immediatamente dopo il pasto, ma piuttosto 3-8 ore dopo aver consumato l'alimento scatenante.
Sintomatologia dell'Allergia Alimentare
I segni e i sintomi delle allergie alimentari sono estremamente variabili e dipendono dal tipo di allergene, dal meccanismo immunologico coinvolto e dall'età del paziente. Nei neonati, il sintomo più frequente è la dermatite atopica, che può presentarsi isolatamente o associata a sintomi gastrointestinali come nausea, vomito e diarrea. Questa progressione di sintomi, che inizia con manifestazioni cutanee e progredisce verso sintomi respiratori (asma e rinite) all'esposizione a inalanti, è nota come "marcia atopica".
Intorno ai 10 anni di età, è raro che i pazienti manifestino sintomi respiratori dopo l'ingestione di alimenti allergenici, sebbene i test cutanei possano rimanere positivi. Se la dermatite atopica persiste o compare in bambini più grandi o adulti, la sua attività sembra essere largamente indipendente dalle reazioni IgE-mediate, con una maggiore prevalenza di reazioni mediate dalle cellule T. Tuttavia, i pazienti atopici con dermatite estesa presentano titoli sierici di IgE significativamente più elevati rispetto a quelli senza dermatite.
Quando le allergie alimentari persistono in bambini più grandi e adulti, le reazioni tendono ad essere più gravi, potendo includere orticaria esplosiva, angioedema e, nei casi più severi, anafilassi. In alcuni individui, specifici alimenti (soprattutto grano e gamberi) possono scatenare l'anafilassi solo se l'attività fisica viene svolta subito dopo l'ingestione, un meccanismo non ancora del tutto chiarito.
Il cibo può anche innescare sintomi non specifici, come sensazione di testa vuota o sincope. In passato, condizioni come cheilite, ulcere aftose, pilorospasmo, stipsi spastica, prurito anale ed eczema perianale sono state talvolta attribuite ad allergie alimentari. Le reazioni mediate dalle cellule T tendono a coinvolgere il tratto gastrointestinale, manifestandosi con dolore addominale subacuto o cronico, nausea, crampi e diarrea. Pertanto, l'allergia alimentare dovrebbe essere considerata in pazienti con dolore addominale criptogenetico subacuto o cronico, nausea, vomito, crampi o diarrea.

Diagnosi dell'Allergia Alimentare
La diagnosi di allergia alimentare si avvale di diversi strumenti:
- Test per le IgE sieriche allergene-specifiche: Misurano la quantità di anticorpi IgE specifici presenti nel sangue contro determinati allergeni alimentari.
- Test cutanei (Prick test): Vengono applicate piccole quantità di estratti allergenici sulla pelle, solitamente sull'avambraccio, e si osserva la reazione cutanea (pomfo e eritema) dopo circa 15-20 minuti.
- Dieta di eliminazione: Consiste nel rimuovere dalla dieta gli alimenti sospettati di causare i sintomi per un periodo definito, seguito da una graduale reintroduzione per valutare la ricomparsa dei sintomi. Questo test può essere eseguito da solo o in combinazione con i test cutanei o sierologici.
L'allergia alimentare grave è solitamente evidente negli adulti. Nei bambini, la diagnosi può essere più complessa e richiede la differenziazione da altri disturbi gastrointestinali. La diagnosi di celiachia è trattata separatamente.
I test (IgE sieriche e test cutanei) e le diete di eliminazione sono particolarmente utili per diagnosticare le reazioni IgE-mediate. È essenziale che i pazienti tengano un diario alimentare dettagliato, annotando tutto ciò che consumano e gli eventuali effetti avversi, compresi i tempi di insorgenza rispetto all'assunzione del cibo. Questo diario è fondamentale per guidare le decisioni sull'eliminazione dei cibi sospetti.
Si raccomanda di testare solo gli alimenti che hanno provocato una risposta clinica documentata. I test "ad ampio spettro" per molteplici alimenti o gruppi di alimenti sono sconsigliati a causa del rischio di eliminazioni dietetiche non necessarie.
Se si sospetta una reazione alimentare, si procede con uno dei seguenti test: test per le IgE sieriche allergene-specifiche o test cutaneo. È importante sottolineare che un test positivo non conferma automaticamente un'allergia clinicamente rilevante, poiché entrambi i test possono fornire risultati falsi positivi o falsi negativi. I test cutanei sono generalmente più sensibili ma anche più inclini a risultati falsi positivi.
Se uno dei test è positivo, l'alimento in questione viene eliminato dalla dieta. Se l'eliminazione porta a un miglioramento dei sintomi, si può procedere con una riesposizione all'alimento (idealmente tramite un test orale in doppio cieco) per confermare la diagnosi.
Nel caso in cui i test cutanei non siano disponibili o i risultati siano inconcludenti, le opzioni successive includono:
- Eliminazione degli alimenti sospetti: Basata sul diario alimentare del paziente e sulla valutazione della risoluzione dei sintomi.
- Dieta basata su cibi relativamente non-allergenici: Questa dieta elimina i comuni allergeni alimentari. È cruciale utilizzare solo prodotti puri e prestare attenzione agli ingredienti nascosti nei cibi preparati.
La scelta della dieta di eliminazione iniziale è guidata dalla discussione con il paziente e dalle osservazioni del diario alimentare. Se non si osserva miglioramento entro una settimana, si può provare una dieta diversa; le reazioni mediate dalle cellule T, tuttavia, possono richiedere settimane per risolversi.
In caso di miglioramento dei sintomi, specialmente in pazienti con reazioni meno gravi, si procede con l'introduzione graduale di un nuovo alimento, consumato in quantità elevate per almeno 24 ore o fino alla ricomparsa dei sintomi. Per pazienti con sintomi particolarmente gravi, la reintroduzione può avvenire in presenza del medico, con il consumo di piccole quantità dell'alimento da testare e l'osservazione attenta delle reazioni. L'aggravamento o la ricomparsa dei sintomi dopo l'aggiunta di un nuovo alimento rappresenta la prova più solida di un'allergia.
Trattamento dell'Allergia Alimentare
Il trattamento dell'allergia alimentare si basa principalmente su strategie di gestione che includono:
- Eliminazione degli alimenti scatenanti: Questa è la pietra angolare del trattamento. La diagnosi e il trattamento si sovrappongono in questo senso. È importante considerare che le sensibilizzazioni agli alimenti possono risolversi spontaneamente nel tempo.
- Cromoglicato di sodio per via orale: In alcuni casi, questo farmaco può aiutare a ridurre la reazione allergica al cibo.
- Corticosteroidi per via orale: Utili nel trattamento a lungo termine dell'enteropatia eosinofila sintomatica. La sospensione di budesonide orale si è dimostrata efficace nel trattamento dell'esofagite eosinofila sia negli adulti che nei bambini di età pari o superiore a 11 anni.
- Dieta elementare o dieta empirica a 6 alimenti: Queste diete possono essere utilizzate per i pazienti con esofagite eosinofila.
- Immunoterapia orale o sublinguale per la desensibilizzazione: L'immunoterapia orale per la desensibilizzazione all'arachide, utilizzando polvere di allergene di arachide sgrassata, è disponibile per persone di età compresa tra 4 e 17 anni allergiche alle arachidi. Il trattamento prevede un aumento graduale delle dosi giornaliere per diversi mesi, con la possibilità di continuare a casa dopo le escalation iniziali in ambiente sanitario.
- Anticorpi monoclonali (Omalizumab, Dupilumab): L'omalizumab può essere impiegato per prevenire reazioni allergiche gravi IgE-mediate agli alimenti.
I pazienti con allergie alimentari gravi devono essere informati sulla necessità di portare con sé antistaminici da assumere immediatamente all'inizio di una reazione e, soprattutto, un autoiniettore di adrenalina per le reazioni più gravi. Gli antistaminici hanno un'efficacia limitata, principalmente per reazioni acute che causano orticaria e angioedema.
Gestione delle Allergie Alimentari e Prevenzione
Le allergie alimentari sono più comuni nei bambini e la loro prevalenza tende a diminuire con l'età, poiché molti superano le allergie a latte, uova, grano e soia. Tuttavia, non esiste una cura definitiva per le allergie alimentari. La gestione si concentra sull'evitare rigorosamente l'alimento scatenante, il che richiede un'attenta lettura delle etichette degli ingredienti.
In caso di ingestione accidentale di un alimento contenente un allergene, le reazioni lievi possono essere trattate con antistaminici. Le reazioni gravi, come l'anafilassi, richiedono un'iniezione di epinefrina e cure mediche di emergenza. L'epinefrina agisce rilassando i muscoli delle vie aeree, aumentando la pressione sanguigna e riducendo l'infiammazione.
Le etichette precauzionali per gli allergeni, come "può contenere tracce di…", forniscono un avviso ai consumatori. Tuttavia, nell'Unione Europea, questa etichettatura è volontaria, portando a incoerenze nella comunicazione dei rischi. La mancanza di soglie chiare per gli allergeni (la quantità minima che può scatenare una reazione) rappresenta una sfida. Esperti stanno lavorando per stabilire livelli soglia basati su dati scientifici per un'etichettatura più coerente e utile.
Per quanto riguarda la prevenzione, le linee guida raccomandano l'introduzione precoce di alimenti potenzialmente allergenici durante l'alimentazione complementare. Ad esempio, l'introduzione di arachidi e uova ben cotte a partire dai 4-6 mesi di età nei lattanti a rischio, con modalità specifiche per ridurre il rischio di soffocamento e reazioni avverse.
Vivere con un'allergia alimentare richiede conoscenze, precauzioni e una gestione attenta. Nonostante l'assenza di una cura, i progressi nella ricerca scientifica e una legislazione più chiara sull'etichettatura alimentare stanno migliorando la capacità di gestire queste condizioni e consentire scelte alimentari più sicure.

tags: #dermatita #alergica #alimentara