La dermatite atopica (DA), nota anche come eczema atopico, è una condizione infiammatoria cronica e ricorrente della pelle che colpisce milioni di persone in tutto il mondo, con una prevalenza in aumento negli ultimi decenni. Caratterizzata da un prurito intenso e lesioni cutanee variabili, la DA presenta una patogenesi complessa in cui interagiscono suscettibilità genetica, disfunzione immunologica, difetti della barriera epidermica e fattori ambientali. Comprendere il ruolo centrale del difetto della barriera cutanea è fondamentale per affrontare questa patologia e migliorare la qualità della vita dei pazienti.
Le Radici della Dermatite Atopica: Una Complessa Interazione di Fattori
La dermatite atopica non è una singola entità, ma piuttosto una sindrome multifattoriale. La sua insorgenza è strettamente legata a una predisposizione genetica, con una significativa componente ereditaria. Studi indicano che se un genitore soffre di DA, il rischio di trasmissione al bambino è del 60%, che sale all'80% se entrambi i genitori sono affetti. Anche in assenza di familiarità diretta, il rischio può aggirarsi intorno al 20%.
Oltre alla genetica, i fattori ambientali giocano un ruolo cruciale nel determinare se la predisposizione genetica si tradurrà effettivamente nella malattia. L'ipotesi di igiene, sebbene ancora dibattuta, suggerisce che una ridotta esposizione a microrganismi nella prima infanzia, dovuta a regimi igienici più rigorosi, possa alterare lo sviluppo immunitario e favorire l'insorgenza di disturbi atopici. L'esposizione a inquinanti, allergeni, acari della polvere e allergeni alimentari, in un contesto di stili di vita mutati negli ultimi 50 anni, sembra aumentare il rischio.
La triade classica dell'atopia comprende la dermatite atopica, la rinocongiuntivite allergica stagionale o perenne e l'asma allergica. Questa associazione è spesso definita "atopia" o "diatesi atopica". Nei pazienti con diatesi atopica, la dermatite atopica tipicamente precede lo sviluppo di altre manifestazioni allergiche, in una sequenza nota come "marcia atopica". Questo avviene perché il difetto della barriera cutanea è considerato il deficit primario in queste condizioni.
La Filaggrina: Un Gene Chiave per la Barriera Cutanea
Uno dei geni più studiati in relazione alla DA è il gene FLG, che codifica per la proteina filaggrina. La filaggrina è un componente essenziale dell'involucro cellulare corneificato, fondamentale per la costruzione della barriera igroscopica dello strato corneo, noto anche come fattore idratante naturale. Circa il 10% delle popolazioni europee sono portatori eterozigoti di mutazioni con perdita di funzione nel gene FLG. La presenza di queste mutazioni aumenta significativamente il rischio di sviluppare dermatite atopica più grave e livelli elevati di IgE, oltre ad essere associate all'allergia alle arachidi e all'asma, anche in assenza di DA.
Le mutazioni nella filaggrina compromettono la struttura della pelle, rendendola più suscettibile alla perdita di acqua transepidermica (TEWL) e alla penetrazione di allergeni e agenti irritanti. Questo difetto genetico si traduce in una pelle secca (xerosi) e una maggiore predisposizione all'irritazione cutanea, manifestazioni cardine della dermatite atopica.
Fisiopatologia: Oltre la Pelle, un Sistema Immunitario Iperattivo
La dermatite atopica è caratterizzata da una disfunzione della barriera epidermica e da un'alterata risposta immunitaria. La pelle atopica presenta una ridotta presenza di ceramidi, lipidi essenziali per mantenere l'equilibrio idrico e la funzione barriera. Questa carenza lipidica contribuisce alla secchezza cutanea e indebolisce lo scudo protettivo della pelle.
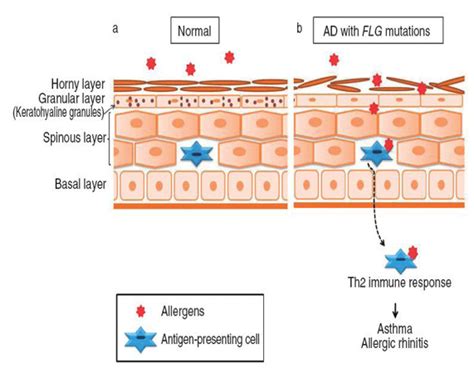
A livello immunologico, la DA è mediata da una risposta infiammatoria cronica, con una predominanza di cellule T-helper di tipo 2 (Th2). Queste cellule rilasciano citochine infiammatorie, come l'IL-4 e l'IL-13, che non solo perpetuano l'infiammazione cutanea, ma contribuiscono anche alla produzione di IgE e predispongono a ipersensibilità di tipo immediato, come nell'asma e nella rinite allergica. L'infiammazione cutanea nella DA è quindi considerata un'ipersensibilità di tipo ritardato mediata da cellule T, distinta dalle reazioni allergiche di tipo immediato.
Questa ipersensibilità riduce anche la produzione di peptidi antimicrobici, rendendo i pazienti con DA più suscettibili a infezioni cutanee batteriche e virali, come quelle da Staphylococcus aureus.
La Marcia Atopica: Un Percorso Evolutivo della Malattia
La sequenza temporale di insorgenza dei sintomi atopici, nota come "marcia atopica", vede tipicamente la dermatite atopica manifestarsi prima della rinocongiuntivite allergica e dell'asma. Questo pattern è spiegato dal ruolo primario del difetto della barriera cutanea come deficit iniziale nelle condizioni atopiche. La pelle compromessa funge da porta d'ingresso per allergeni ambientali, innescando una risposta immunitaria che, nel tempo, può evolvere verso manifestazioni allergiche sistemiche.
Sintomatologia: Il Prurito è il Protagonista Incontrastato
Il sintomo distintivo della dermatite atopica è il prurito intenso, spesso descritto come insopportabile e debilitante. Questo prurito è caratteristicamente peggiorato da fattori come l'aria secca, la sudorazione, l'irritazione locale, l'uso di indumenti di lana e lo stress emotivo. Il ciclo prurito-grattamento è un aspetto cruciale della malattia: il grattarsi, pur offrendo un sollievo temporaneo, danneggia ulteriormente la barriera cutanea, esacerbando l'infiammazione e il prurito stesso, in un circolo vizioso difficile da interrompere.
Le lesioni cutanee variano a seconda della fase della malattia:
- Fase acuta: Caratterizzata da lesioni molto pruriginose, eritematose, spesse, squamose o placche che possono erodersi a causa del grattamento. Nei neonati, le lesioni si localizzano tipicamente sul viso, sul cuoio capelluto, sul collo, sulle palpebre e sulle superfici estensorie degli arti.
- Fase cronica: Lo sfregamento e il grattamento prolungati portano a lesioni cutanee secche e lichenificate, ovvero ispessite con accentuazione della normale trama cutanea. Nei bambini più grandi e negli adulti, le lesioni si presentano più frequentemente nelle pieghe cutanee, come il collo, le fosse antecubitali (gomiti) e poplitee (ginocchia).
La distribuzione delle lesioni è tipicamente specifica per l'età. Nei neonati, il viso, il cuoio capelluto e le superfici estensorie degli arti sono le aree più colpite. Con la crescita, le lesioni tendono a migrare verso le superfici flessorie degli arti, il collo e il tronco.
Altre Manifestazioni Dermatologiche dell'Atopia
I pazienti con dermatite atopica spesso presentano altre manifestazioni dermatologiche associate all'atopia, tra cui:
- Xerosi: Secchezza cutanea estrema.
- Ittiosi/iperlinearità palmare: Linee cutanee più prominenti sui palmi delle mani.
- Cheratosi pilare: Piccole protuberanze ruvide sulla pelle, spesso sulle braccia e sulle cosce.
- Pieghe infraorbitarie (piega di Dennie-Morgan): Una piega cutanea aggiuntiva sotto l'occhio.
- Assottigliamento delle sopracciglia laterali (segno di Hertoghe).
- Intolleranza alla lana: Irritazione e prurito innescati dal contatto con la lana.
- Dermografismo bianco: Sbiancamento della pelle in risposta al grattamento, dovuto a vasocostrizione.
- Aumento della perdita di acqua transepidermica (TEWL): Compromissione della funzione barriera.
Nei pazienti con carnagione scura, l'eritema (arrossamento) della dermatite può essere meno evidente o mascherato dalla pigmentazione cutanea, rendendo la diagnosi potenzialmente più complessa.
Complicanze: Infezioni e Altre Complicazioni Dermatologiche
La compromissione della barriera cutanea nella dermatite atopica espone i pazienti a un aumentato rischio di infezioni cutanee. Le superinfezioni batteriche, in particolare da Staphylococcus aureus e Streptococcus, sono frequenti e possono manifestarsi come impetigine o cellulite.
L'eczema erpetico è un'infezione cutanea grave causata dal virus Herpes simplex (HSV), che può diffondersi rapidamente su aree di dermatite attiva o recente, diventando generalizzata. Questa condizione può essere accompagnata da febbre alta e adenopatia, e nei casi più gravi può diventare sistemica e potenzialmente fatale. I pazienti atopici non devono essere vaccinati contro il vaiolo a causa del rischio di eczema vaccinico.
I pazienti con DA sono anche più predisposti ad altre infezioni cutanee virali, come verruche comuni e mollusco contagioso. Inoltre, presentano un rischio maggiore di reazioni allergiche da contatto, in particolare al nichel, che possono complicare ulteriormente la gestione della malattia.
In casi rari ma gravi, la dermatite atopica può evolvere in eritrodermia, un eritema diffuso che copre oltre il 70% della superficie corporea.
Il Mio Medico (TV2000) - Nuovi farmaci per il trattamento della dermatite atopica
Diagnosi: Un Approccio Clinico Fondato sull'Anamnesi
La diagnosi di dermatite atopica è primariamente clinica, basata sull'anamnesi del paziente e sull'esame obiettivo. Non esiste un test di laboratorio definitivo per confermare la DA.
Elementi chiave per la diagnosi includono:
- Anamnesi personale o familiare di atopia: Presenza di asma, rinocongiuntivite allergica, o altre forme di eczema.
- Caratteristiche delle lesioni cutanee: Aspetto, distribuzione e gravità.
- Prurito: Sintomo quasi universalmente presente e spesso di intensità elevata.
- Esordio precoce: La DA si sviluppa tipicamente in età infantile, spesso entro i primi mesi di vita.
- Cronicizzazione e ricorrenza: Andamento della malattia nel tempo con fasi di remissione e riacutizzazione.
La diagnosi differenziale è importante per escludere altre condizioni cutanee con manifestazioni simili, come dermatite seborroica, dermatite da contatto, psoriasi, scabbia, ittiosi e linfoma cutaneo a cellule T. L'anamnesi di atopia e la specifica distribuzione delle lesioni sono utili per distinguere la DA da queste altre patologie.
Sebbene non diagnostici per la DA stessa, i test per le allergie di tipo I (prick test, dosaggio delle IgE specifiche e totali) possono aiutare a confermare una diatesi atopica sottostante.
Trattamento: Un Approccio Multidisciplinare per il Controllo della Malattia
Il trattamento della dermatite atopica mira a controllare i sintomi, ridurre l'infiammazione, ripristinare la funzione barriera e prevenire le riacutizzazioni. Un approccio terapeutico efficace richiede una combinazione di strategie:
Terapia di Base e Cura della Pelle
La terapia di base è il pilastro fondamentale nella gestione della DA, indipendentemente dalla gravità. Questa include:
- Idratazione regolare: L'uso quotidiano e generoso di emollienti e idratanti specifici è cruciale per ripristinare e mantenere la funzione barriera, ridurre la secchezza (xerosi) e alleviare il prurito. Gli emollienti ideali contengono lipidi fisiologici come ceramidi, acidi grassi liberi e colesterolo, che aiutano a ricostruire lo strato lipidico intercellulare dello strato corneo.
- Detersione delicata: Utilizzare detergenti ipoallergenici, senza sapone e con un pH fisiologico per evitare di aggredire ulteriormente la pelle. Evitare bagni troppo caldi e prolungati.
- Evitamento dei fattori scatenanti: Identificare ed evitare sostanze irritanti (saponi aggressivi, tessuti ruvidi come la lana), allergeni (acari della polvere, pollini, allergeni alimentari in caso di sensibilizzazione accertata) e altri trigger come sudorazione eccessiva e stress.

Trattamenti Farmacologici
Per le fasi infiammatorie e pruriginose, vengono impiegati diversi farmaci:
- Corticosteroidi topici: Sono la terapia di prima linea per controllare l'infiammazione e il prurito durante le riacutizzazioni. La loro potenza e formulazione vengono scelte in base alla gravità e alla localizzazione delle lesioni.
- Inibitori topici della calcineurina (tacrolimus, pimecrolimus): Alternativa ai corticosteroidi, utili per il trattamento a lungo termine e nelle aree sensibili come viso e pieghe cutanee, poiché non causano assottigliamento cutaneo.
- Crisaborolo topico: Un inibitore della fosfodiesterasi 4 (PDE4) con azione antinfiammatoria.
- Inibitori topici delle Janus chinasi (JAK) (es. ruxolitinib): Una classe di farmaci più recenti che agiscono bloccando vie di segnalazione infiammatoria.
Terapie Avanzate e Sistemiche
Per le forme moderate-gravi di dermatite atopica, possono essere considerate terapie più intensive:
- Fototerapia: L'esposizione controllata a radiazioni ultraviolette (UVB a banda stretta) può aiutare a ridurre l'infiammazione e il prurito.
- Immunosoppressori sistemici: Farmaci come ciclosporina, metotrexato o azatioprina possono essere prescritti per le forme più resistenti e severe, ma richiedono un attento monitoraggio per i potenziali effetti collaterali.
- Farmaci biologici: Anticorpi monoclonali come dupilumab, che bersagliano specifiche citochine infiammatorie (IL-4 e IL-13), hanno rivoluzionato il trattamento delle forme moderate-gravi, offrendo un controllo significativo dei sintomi e un miglioramento della qualità della vita.
Il Mio Medico (TV2000) - Nuovi farmaci per il trattamento della dermatite atopica
Trattamento delle Sovrainfezioni
Le infezioni cutanee secondarie richiedono un trattamento specifico, solitamente con antibiotici topici o orali, in base al tipo e alla gravità dell'infezione.
Impatto Psicosociale e Qualità della Vita
La dermatite atopica ha un impatto profondo sulla qualità della vita dei pazienti e delle loro famiglie. Il prurito incessante, le lesioni cutanee visibili e le riacutizzazioni possono causare stress emotivo, ansia, depressione, disturbi del sonno, bassa autostima e isolamento sociale. Nei bambini, la condizione può influenzare la partecipazione alle attività scolastiche e ricreative, e può portare a episodi di bullismo. Negli adulti, può compromettere le prestazioni lavorative e le relazioni interpersonali.
Il supporto psicologico, l'educazione del paziente e il coinvolgimento dei familiari sono quindi componenti essenziali di un approccio terapeutico olistico. Associazioni come ANDeA (Associazione Nazionale Dermatite Atopica) svolgono un ruolo fondamentale nel fornire informazione, supporto e nel sensibilizzare l'opinione pubblica e le istituzioni sull'impatto di questa malattia.
Prognosi e Gestione a Lungo Termine
Sebbene la dermatite atopica sia una condizione cronica, la sua gestione è migliorata significativamente grazie ai progressi nella comprensione della sua patogenesi e allo sviluppo di nuove terapie. Nella maggior parte dei casi, soprattutto pediatrici, la malattia tende ad attenuarsi o scomparire con l'età adulta. Tuttavia, in una percentuale di pazienti, può persistere o riapparire in età adulta, richiedendo una gestione a lungo termine.
Un approccio terapeutico coerente, che includa una solida routine di cura della pelle, la gestione dei fattori scatenanti e l'uso appropriato dei farmaci, è fondamentale per controllare i sintomi, prevenire le complicanze e garantire una buona qualità di vita ai pazienti affetti da dermatite atopica. La ricerca continua a esplorare nuove vie terapeutiche e a perfezionare le strategie di prevenzione, con l'obiettivo di offrire sempre migliori prospettive ai pazienti.