La pelle del neonato è estremamente delicata e sensibile, rendendolo particolarmente suscettibile a diverse forme di irritazione e infiammazione. Tra queste, la dermatite rappresenta una condizione comune che può destare preoccupazione nei genitori. Comprendere le cause, riconoscere i sintomi e adottare le giuste strategie di gestione è fondamentale per garantire il benessere del piccolo. Questo articolo esplora in dettaglio le diverse manifestazioni della dermatite nei neonati, con un focus particolare sulla dermatite atopica e sulla dermatite seborroica infantile (comunemente nota come "crosta lattea"), fornendo informazioni utili e rimedi pratici.
Comprendere la Dermatite: Un'Infiammazione Generica della Pelle
Il termine "dermatite" indica genericamente un'infiammazione della pelle. La cute del neonato, sin dalla nascita, può essere carente di quegli elementi che la rendono naturalmente resistente. Questa fragilità intrinseca la porta a perdere liquidi, seccarsi e infiammarsi più facilmente sotto l'azione di agenti esterni. La gestione della dermatite nei neonati si fonda su due aspetti essenziali: rimuovere o evitare la causa scatenante e ripristinare la barriera cutanea, compromessa dall'infiammazione.
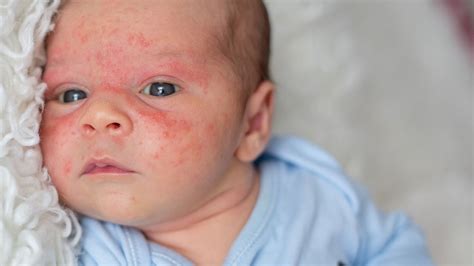
La Dermatite Atopica: Una Predisposizione Genetica e Fattori Ambientali
La dermatite atopica è una malattia infiammatoria cronica, la patologia dermatologica più frequente dell'età pediatrica. Colpisce circa il 10-20% dei bambini in età scolare, con la maggior parte dei casi (60%) che esordisce entro il primo anno di vita, generalmente a partire dal terzo mese. Nel 30% dei casi si manifesta tra il primo e il quinto anno e solo nel 2% dei casi dopo i 10 anni.
La dermatite atopica è definita "atopica" quando il soggetto presenta una predisposizione genetica a sviluppare allergie, in particolare di tipo respiratorio (come asma e rino-congiuntiviti). Questa predisposizione genetica, nota come "atopia", porta a reazioni eccessive agli allergeni, con una produzione esagerata di una classe di anticorpi chiamati immunoglobuline E (IgE). Le cause della dermatite atopica sono quindi multifattoriali, includendo una combinazione di predisposizione genetica, fattori ambientali e immunologici. I neonati con una storia familiare di allergie o condizioni atopiche hanno una maggiore probabilità di sviluppare questa patologia.
Sintomi della Dermatite Atopica nei Neonati:
I sintomi della dermatite atopica nei neonati possono variare in intensità e manifestarsi con:
- Prurito intenso: Questo è uno dei sintomi più comuni e invalidanti, che causa notevole disagio al bambino e può portare a grattarsi incessantemente, anche durante il sonno.
- Eruzioni cutanee: Appaiono solitamente come macchie rosse, squamose e pruriginose. Possono svilupparsi in croste se il bambino si gratta, aumentando il rischio di infezioni.
- Secchezza della pelle (Xerosi): La pelle appare particolarmente secca, ruvida e desquamata. La cute secca è meno protetta e più suscettibile a irritazioni e infezioni.
- Localizzazione delle lesioni: Nei neonati e nei bambini piccoli (dai 3-6 mesi fino a un anno) le lesioni si trovano più frequentemente sul viso (guance, sotto e dietro le orecchie), sul collo e sugli arti. Anche il torso può essere colpito. Fortunatamente, la zona del pannolino di solito viene risparmiata. Verso i 5 anni, le lesioni sono più frequenti agli arti e al tronco, mentre nei bambini più grandi si localizzano tipicamente alle pieghe del gomito e delle ginocchia, e attorno a occhi e bocca.
- Pitiriasi Alba: Possono presentarsi macchie ovali o rotonde, chiare o bianche, che tendono a essere più visibili sulla pelle abbronzata.

Fattori Scatenanti della Dermatite Atopica:
Oltre alla predisposizione genetica, diversi fattori ambientali possono contribuire all'insorgenza o al peggioramento della dermatite atopica:
- Allergeni ambientali: Polvere, acari della polvere, peli di animali e pollini possono irritare la pelle sensibile del neonato. Gli acari della polvere, in particolare, sono microscopici aracnidi che si nutrono di forfora e desquamazioni cutanee, vivendo in ambienti come materassi e cuscini. I loro escrementi contengono allergeni che, a contatto con la pelle, possono scatenare reazioni allergiche.
- Cibi: Alcuni alimenti, come latte vaccino, uova, noci e soia, possono scatenare reazioni allergiche in alcuni bambini predisposti.
- Fattori ambientali: Temperature estreme (sia caldo che freddo), umidità eccessiva o secchezza dell'aria possono alterare la barriera cutanea e contribuire all'insorgenza della dermatite.
- Detergenti e tessuti: L'uso di detergenti troppo aggressivi, profumi, tessuti sintetici o ruvidi possono irritare la pelle delicata del neonato. Anche i metalli presenti in bottoni o accessori possono causare reazioni.
- Pannolini non traspiranti: Possono contribuire all'irritazione locale.
La Dermatite Seborroica Infantile ("Crosta Lattea")
La dermatite seborroica infantile, comunemente nota come "crosta lattea", è una condizione cutanea benigna e molto frequente nei neonati. Si manifesta attraverso la formazione di chiazze desquamanti, spesso giallastre o biancastre, sul cuoio capelluto del neonato. Pur non essendo una condizione grave, può determinare la formazione di croste spesse. In alcuni casi, può interessare anche l'area del pannolino, il viso, il collo e il tronco.
Cause e Diagnosi della Crosta Lattea:
L'eziologia esatta della crosta lattea non è completamente compresa, ma si ipotizza che intervengano molteplici fattori, tra cui una sovrapproduzione di sebo a livello delle ghiandole sebacee e la presenza cutanea del lievito Malassezia. La diagnosi è clinica e viene effettuata dal pediatra o dal dermatologo tramite un semplice esame visivo del cuoio capelluto, senza la necessità di esami di laboratorio. La condizione non è contagiosa e tende a risolversi spontaneamente entro il primo anno di vita, benché possa persistere in alcuni bambini più a lungo.

Gestione e Rimedi: Un Approccio Integrato
La gestione della dermatite nei neonati, sia essa atopica o seborroica, richiede un approccio attento e coerente, focalizzato sulla protezione e il ripristino della barriera cutanea, oltre all'identificazione e all'eliminazione dei fattori scatenanti.
1. Idratazione della Pelle:
Mantenere la pelle del neonato costantemente idratata è cruciale. L'utilizzo quotidiano di emollienti e creme barriera specifici per neonati, privi di profumi e conservanti potenzialmente allergizzanti, contribuisce a ridurre la perdita d'acqua transepidermica e a favorire la riparazione della barriera cutanea. Questi prodotti vanno applicati più volte al giorno, in particolare dopo il bagnetto, quando la pelle è più recettiva ai trattamenti idratanti. Gli emollienti possono essere applicati liberamente e frequentemente, senza strofinare eccessivamente la cute. È sempre consigliato evitare i "rimedi fai da te" e rivolgersi ad uno Specialista Dermatologo.
2. Detersione Delicata:
La detersione richiede particolare attenzione. È preferibile scegliere detergenti extra-delicati, oleosi o a pH fisiologico, evitando saponi alcalini e tensioattivi aggressivi che potrebbero alterare il film idrolipidico cutaneo. Il bagnetto dovrebbe avere una durata massima di 5-10 minuti, poiché la permanenza prolungata in acqua può seccare ulteriormente la pelle. L'acqua dovrebbe essere tiepida, non calda.
3. Bagnetti Omerali e Asciugatura:
I bagni brevi in acqua tiepida possono aiutare a lenire la pelle irritata. È consigliabile evitare saponi aggressivi e detergenti profumati, optando per prodotti delicati formulati per pelli sensibili o atopiche. Dopo il bagno, è importante asciugare la pelle delicatamente, tamponandola senza strofinare. L'applicazione immediata di una crema idratante dopo il bagnetto aiuta a sigillare l'umidità.
4. Abbigliamento Adeguato:
Vestire il neonato con abbigliamento in tessuti naturali e morbidi, come cotone e lino, evita il contatto diretto con fibre sintetiche potenzialmente irritanti. È importante lavare gli indumenti con detergenti ipoallergenici e risciacquarli accuratamente per eliminare ogni residuo chimico.
5. Gestione della Crosta Lattea:
Per la crosta lattea, la pulizia regolare del cuoio capelluto con shampoo delicati per bambini, non profumati, aiuta a ridurre l'eccesso di sebo. In base alle indicazioni del pediatra, potrebbe essere opportuno aumentare la frequenza dei lavaggi. Successivamente alla pulizia, è utile pettinare delicatamente i capelli del bambino con una spazzola morbida o un pettine adatto per favorire il distacco delle squame. Si consiglia di evitare la rimozione manuale delle squame per prevenire la formazione di lesioni. In alcuni casi, il pediatra può consigliare rimedi casalinghi per ammorbidire le squame prima del lavaggio, come l'applicazione di una piccola quantità di vaselina o olio per bambini.
6. Controllo degli Allergeni e Prevenzione:
Identificare e ridurre l'esposizione a potenziali allergeni è fondamentale. Se si sospetta un'allergia alimentare, è necessario consultare un pediatra per una valutazione approfondita. Cambiare frequentemente il pannolino e optare per modelli traspiranti aiuta a prevenire la dermatite da pannolino, che può sovrapporsi o essere confusa con altre forme di dermatite.
Per evitare il contatto tra chi soffre di dermatite e gli acari della polvere, è fondamentale foderare tutti i letti di casa con tessuti barriera antiacaro che blocchino il passaggio degli acari e dei loro derivati all'interno di materassi, cuscini e piumoni.
7. Terapie Farmacologiche (sotto supervisione medica):
Nei momenti di riacutizzazione della dermatite atopica, il pediatra può consigliare creme a base di principi attivi antinfiammatori, come corticosteroidi a bassa potenza. Questi farmaci vanno utilizzati per periodi brevi e sempre sotto supervisione medica, poiché è importante limitare al minimo la durata e l'intensità di tali terapie nei neonati per prevenire possibili effetti collaterali. I cortisonici di ultima generazione hanno un basso assorbimento e perciò non comportano effetti collaterali significativi per l'organismo; a volte vengono prescritti dal pediatra in preparati "galenici", ovvero mischiati con altri componenti per attenuare la potenza del cortisone e sfruttare gli effetti idratanti e antinfiammatori di ingredienti come l'olio d'oliva o l'ossido di zinco.
Dato che il prurito nella dermatite atopica è spesso causato dalla pelle secca e non dalla liberazione di istamina, gli antistaminici funzionano poco e vengono prescritti solo in casi particolari.
COME FARE il BAGNETTO al NEONATO
Quando Consultare un Medico
Se i sintomi della dermatite del neonato persistono nonostante le cure domiciliari, o se si notano segni di infezione (come arrossamento intenso, secrezioni purulente, febbre), è importante consultare un dermatologo o un pediatra. La diagnosi precoce e un piano di trattamento adeguato sono essenziali per gestire efficacemente la condizione e migliorare la qualità della vita del bambino e della sua famiglia. La dermatite atopica è una malattia cronica, ma con una gestione attenta e costante, è possibile controllarne i sintomi e ridurre la frequenza e l'intensità delle riacutizzazioni.