La dermatite lichenoide, una condizione cutanea che si manifesta con un'intensa sensazione pruriginosa, può portare a significative alterazioni della pelle se non gestita adeguatamente. Questa patologia, che colpisce prevalentemente persone nella fascia d'età compresa tra i 20 e i 50 anni, ma che può manifestarsi a qualsiasi età, è caratterizzata da un circolo vizioso di prurito e grattamento che determina un ispessimento cutaneo progressivo, noto come lichenificazione. La comprensione delle sue cause, delle diverse manifestazioni e delle strategie terapeutiche è fondamentale per alleviare il disagio e migliorare la qualità della vita dei pazienti.
Il Circolo Vizioso del Prurito e del Grattamento: La Lichenificazione
La caratteristica distintiva della dermatite lichenoide è un'intensa sensazione pruriginosa. Questo prurito, a sua volta, induce un bisogno irrefrenabile di grattarsi. Tuttavia, paradossalmente, l'atto di grattarsi non porta sollievo duraturo, ma scatena un prurito ancora maggiore, alimentando un circolo vizioso prurito-grattamento-prurito. Nel tempo, questo trauma cutaneo ripetuto porta a un ispessimento delle aree interessate, un processo noto come lichenificazione. La pelle lichenificata appare più spessa, ruvida e coriacea, con un aumento della visibilità delle linee cutanee, che possono conferire un aspetto simile alla pelle di un elefante.
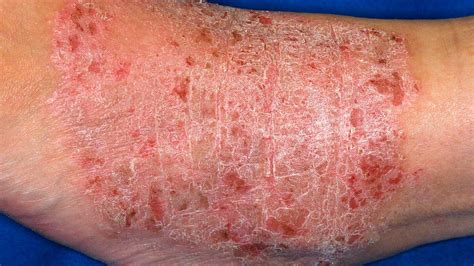
Le alterazioni cutanee associate alla lichenificazione includono secchezza, desquamazione, discromie (comparsa di macchie più scure o più chiare rispetto alla pelle circostante) e la formazione di placche. Queste placche sono tipicamente iperpigmentate, secche e persistono nella loro natura pruriginosa. La pelle lichenificata può anche presentare una ridotta elasticità, rendendola più suscettibile a screpolature e fessurazioni, che aumentano il rischio di infezioni secondarie. La sensibilità della pelle può aumentare, rendendola più reattiva a stimoli esterni come freddo, caldo o sostanze irritanti.
Cause Sottostanti e Fattori Scatenanti
La dermatite lichenoide non è una condizione patologica primaria, ma piuttosto una reazione cutanea che spesso si sviluppa in risposta a un problema sottostante. I meccanismi fisiopatologici precisi alla base di questo disturbo non sono ancora completamente chiariti, ma è noto che coinvolgono alterazioni nella percezione e nell'elaborazione delle sensazioni pruriginose da parte del sistema nervoso.
Tra i fattori che possono innescare o esacerbare il prurito e, di conseguenza, la lichenificazione, vi sono:
- Dermatiti sottostanti: Condizioni dermatologiche preesistenti come la dermatite atopica (eczema), la dermatite da contatto (reazione allergica a sostanze esterne) o infestazioni parassitarie (come la scabbia) sono tra le cause più comuni. Il prurito persistente associato a queste patologie porta al grattamento cronico.
- Fattori psicologici: Stress psicologici, disturbi d'ansia, nervosismo e altre condizioni emotive possono giocare un ruolo significativo nell'insorgenza o nel peggioramento della dermatite lichenoide. In questi casi, il prurito può essere una manifestazione somatica dello stress.
- Infezioni: Sebbene meno comune, alcune infezioni, in particolare quelle virali, sono state associate all'insorgenza di forme di pitiriasi lichenoide, che condivide alcuni aspetti con la dermatite lichenoide. Tra i virus implicati vi sono il virus di Epstein-Barr (EBV), il citomegalovirus (CMV) e il parvovirus B19.
- Fattori ambientali: L'esposizione prolungata a condizioni climatiche avverse, l'uso di indumenti abrasivi e l'uso di detergenti aggressivi possono contribuire all'irritazione cutanea e favorire la lichenificazione.
- Predisposizione genetica: In alcuni casi, una predisposizione genetica può rendere la pelle più suscettibile a sviluppare lichenificazione in risposta a stimoli cronici.
È importante sottolineare che la lichenificazione è una risposta adattativa della pelle a uno stimolo cronico, come un trauma ripetuto, che porta a un rimodellamento della struttura epidermica. Questo ispessimento cutaneo rappresenta una sorta di "difesa" della pelle, ma altera la sua normale funzione barriera, rendendola più vulnerabile.
La Pitiriasi Lichenoide: una Condizione Correlata
La pitiriasi lichenoide è una condizione cutanea che, sebbene distinta, condivide alcune caratteristiche e può essere confusa con la dermatite lichenoide o esserne parte di uno spettro più ampio. Si tratta di un disturbo clonale delle cellule T, la cui eziologia non è ancora del tutto nota, ma che si ritiene possa svilupparsi in risposta a stimoli antigenici, come infezioni o sostanze. La pitiriasi lichenoide comprende forme acute e croniche, che di solito sono considerate entità distinte, ma le lesioni possono evolvere dall'una all'altra.
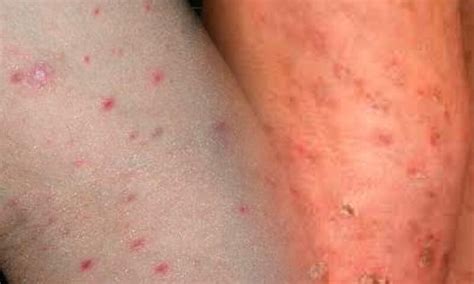
La Pitiriasi Lichenoide Acuta (PLEVA), nota anche come Malattia di Mucha-Habermann, compare tipicamente nei bambini e nei giovani adulti. Si presenta con gruppi di lesioni asintomatiche simili a quelle da varicella, che generalmente si risolvono in alcune settimane o mesi, spesso lasciando cicatrici. Le lesioni eritematose sulla pelle chiara possono apparire violacee o marroni sulla pelle scura.
La Pitiriasi Lichenoide Cronica (PLC), talvolta definita Parapsoriasi Guttata, inizialmente si presenta con papule appiattite, di colore eritemato-brunastro, desquamanti, che possono impiegare mesi o più per guarire. Queste lesioni sono meno infiammatorie rispetto alla PLEVA e tendono a persistere più a lungo.
Entrambe le forme di pitiriasi lichenoide sono caratterizzate dalla comparsa di papule squamose, ma la PLEVA può evolvere in lesioni vescicolari, formare croste o lasciare macchie iperpigmentate, mentre la PLC presenta papule desquamanti meno infiammatorie. L'eziologia della pitiriasi lichenoide è ritenuta multifattoriale, con ipotesi che includono risposte immunitarie anomale, reazioni di ipersensibilità a agenti infettivi (virus come EBV, CMV, parvovirus B19) o autoimmuni.
Diagnosi e Gestione Terapeutica
La diagnosi della dermatite lichenoide e della pitiriasi lichenoide si basa principalmente sull'esame clinico e sulla distribuzione delle lesioni. In casi dubbi, una biopsia cutanea può essere necessaria per confermare la diagnosi e escludere altre condizioni dermatologiche con manifestazioni simili, come la psoriasi guttata, la parapsoriasi a piccole placche, la sifilide secondaria o il linfoma cutaneo a cellule T (micosi fungoide ipopigmentata).
La gestione della dermatite lichenoide è complessa e richiede un approccio multimodale che agisca su più fronti. Il protocollo terapeutico può richiedere diversi mesi e varia in funzione della posizione, della morfologia e dell'estensione delle lesioni. Gli obiettivi principali sono:
Interruzione del ciclo prurito-grattamento:
- Misure comportamentali: Resistere allo stimolo di grattarsi è cruciale. Questo può includere l'uso di creme idratanti per lenire la pelle, l'applicazione di impacchi freddi, il mantenimento delle unghie corte e l'uso di indumenti morbidi per evitare irritazioni. Tecniche di rilassamento e gestione dello stress possono essere utili.
- Prevenzione dei fattori scatenanti: Identificare ed evitare i fattori che innescano il prurito, come situazioni di nervosismo, esposizione ad allergeni o irritanti, è fondamentale.
Trattamento farmacologico:
- Terapia topica: L'uso di corticosteroidi topici (come triamcinolone acetonide e fluocinonide) è spesso il trattamento di prima linea per ridurre l'infiammazione e il prurito. Possono essere utilizzati a cicli di 3-4 settimane. In alcuni casi, creme a base di capsaicina possono essere utili, sebbene la sensazione di bruciore possa limitarne l'applicazione in aree sensibili. Tacrolimus topico può essere un'alternativa, specialmente per le aree più delicate.
- Terapia sistemica: Nei casi più gravi o refrattari, possono essere prescritti farmaci per via orale, come corticosteroidi, antistaminici (per controllare il prurito, soprattutto notturno), antibiotici (come tetraciclina o eritromicina, che possono avere anche proprietà antinfiammatorie) o immunosoppressori.
Gestione delle patologie sottostanti: Se la dermatite lichenoide è secondaria ad altre condizioni dermatologiche (es. dermatite atopica) o a fattori psicologici, è essenziale trattare adeguatamente queste condizioni di base.
Per la pitiriasi lichenoide, il trattamento può includere anche:
- Fototerapia: L'esposizione alla luce solare o la fototerapia artificiale (con raggi UVA, UVB a banda stretta, o PUVA terapia) si è dimostrata efficace nel ridurre l'infiammazione e promuovere la guarigione delle lesioni, sia per la PLEVA che per la PLC.
- Farmaci sistemici: Oltre agli antibiotici, in casi selezionati possono essere utilizzati altri farmaci sistemici sotto stretto controllo medico.
Psoriasis and beyond: targeting the IL-17 pathway
La gestione della dermatite lichenoide e della pitiriasi lichenoide è spesso un percorso a lungo termine che richiede pazienza e aderenza al piano terapeutico. L'interruzione del ciclo di prurito e grattamento, la gestione dei fattori scatenanti e l'uso appropriato delle terapie mediche sono essenziali per ottenere un miglioramento duraturo e ripristinare la funzionalità e l'aspetto della pelle. La consulenza con un dermatologo esperto è fondamentale per una diagnosi accurata e per stabilire il regime terapeutico più idoneo.
tags: #dermatite #lichenoide #ipertrofica