Esiste un gruppo di tumori della pelle, particolarmente diffusi, che hanno in comune alcuni aspetti: originano tutti dai cheratinociti, le principali cellule che costituiscono l’epidermide, sono legati all’azione cancerogena delle radiazioni ultraviolette conseguente all’esposizione solare e colpiscono soprattutto soggetti con carnagione chiara e che hanno superato i 40-50 anni di età. Parliamo dei carcinomi cutanei cheratinocitari, da anni in grande crescita nella popolazione. All’interno di questo gruppo di tumori troviamo varie forme, le più note delle quali sono i carcinomi basocellulari (o basaliomi) e i carcinomi squamocellulari.
Accanto a questi va citata anche la cheratosi attinica, che di per sé non è un tumore ma che in un caso su 10 può evolvere in carcinoma squamocellulare tanto da essere definita una forma precancerosa. Peraltro il 90 per cento dei carcinomi squamocellulari invasivi insorge su una precedente cheratosi attinica. Anche in questa patologia l’esposizione solare prolungata nel corso degli anni ha un ruolo decisivo, così come le scottature solari e le terapie immunosoppressive e anti-rigetto, le quali rappresentano fattori di rischio anche per i due tumori citati. Si calcola che i pazienti trapiantati d’organo hanno un rischio di sviluppare cheratosi attiniche 250 volte superiore rispetto ai soggetti sani. Le cheratosi attiniche hanno l’aspetto di macchie ruvide, papule o placche cheratosiche con superficie desquamante, sono collocate soprattutto nelle aree maggiormente esposte al sole come viso, orecchie, arti superiori, testa e collo. Chi le presenta deve effettuare controlli costanti per intercettare una loro possibile evoluzione in senso tumorale.
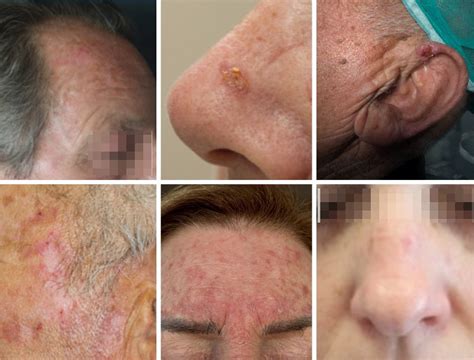
La Cheratosi Attinica: Una Lesione Precancerosa da Non Sottovalutare
La cheratosi attinica, nota anche come cheratosi solare, rappresenta il precancro più comune. Si manifesta tipicamente come macchie ruvide, papule o placche cheratosiche con una superficie desquamante. Queste lesioni prediligono le aree del corpo maggiormente esposte alla luce solare, come il viso, le orecchie, gli arti superiori, la testa e il collo. Sebbene di per sé non sia un tumore maligno, la cheratosi attinica possiede il potenziale di evolvere in carcinoma squamocellulare, una forma di cancro della pelle più aggressiva, in circa il 10% dei casi. È significativo notare che la stragrande maggioranza dei carcinomi squamocellulari invasivi origina da una preesistente cheratosi attinica.
L'esposizione cronica e prolungata ai raggi ultravioletti (UV) è il fattore scatenante predominante per lo sviluppo della cheratosi attinica. Le scottature solari, specialmente quelle subite in giovane età, aumentano ulteriormente il rischio. Fattori aggiuntivi che predispongono all'insorgenza di queste lesioni includono l'età avanzata (generalmente sopra i 40-50 anni), la carnagione chiara e l'utilizzo di terapie immunosoppressive o anti-rigetto, che sono spesso prescritte ai pazienti trapiantati d'organo. Quest'ultima categoria di pazienti presenta un rischio di sviluppare cheratosi attiniche fino a 250 volte superiore rispetto alla popolazione generale sana.
La natura precancerosa della cheratosi attinica rende fondamentale un monitoraggio costante e controlli dermatologici regolari. L'obiettivo è intercettare tempestivamente qualsiasi segnale di evoluzione verso una forma tumorale maligna, permettendo un intervento precoce e aumentando significativamente le probabilità di successo terapeutico.
Il Carcinoma Squamocellulare: Dalla Cheratosi Attinica a una Forma Invasiva
Il carcinoma squamocellulare, noto anche come spinalioma, rappresenta la seconda forma più comune di cancro della pelle. La sua insorgenza è spesso preceduta da una lesione precancerosa come la cheratosi attinica. Inizialmente, può manifestarsi come una papula o un nodulo eritematoso, caratterizzato da margini irregolari. Con il progredire della malattia, questa lesione tende a ulcerarsi e ad estendersi, trasformandosi in una placca dura e infiltrante.
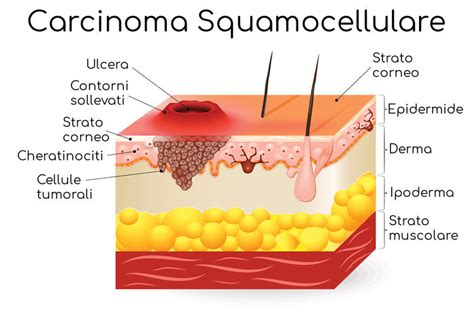
L'incidenza annuale del carcinoma squamocellulare si attesta tra i 15 e i 35 casi su 100.000 persone, con una stima di aumento annuo del 2-4%. Questo incremento è attribuito principalmente all'invecchiamento della popolazione e alla continua esposizione cronica ai raggi UV. Le aree del corpo più frequentemente colpite includono il cuoio capelluto, le orecchie, le labbra e le mani, sebbene possa svilupparsi ovunque sulla superficie cutanea.
I fattori di rischio principali per il carcinoma squamocellulare sono analoghi a quelli della cheratosi attinica: l'esposizione eccessiva e non protetta ai raggi UV, le scottature solari ripetute, e in particolare per le persone con carnagione chiara. La presenza di lesioni precancerose come le cheratosi attiniche è un forte indicatore di rischio.
Clinicamente, il carcinoma squamocellulare può presentarsi in diverse forme: piccole chiazze rosa o rosse, escrescenze bitorzolute, noduli color carne duri, o lesioni che sanguinano e si ulcerano senza guarire. La diagnosi precoce è cruciale. Se individuati negli stadi iniziali, il trattamento può consistere nella rimozione chirurgica in anestesia locale o in terapie topiche, come creme chemioterapiche. Tuttavia, se trascurato, il carcinoma squamocellulare può diventare invasivo, infiltrarsi localmente e, in casi più avanzati, portare a conseguenze gravi, inclusa la perdita di organi se localizzato in aree critiche come il viso. A differenza del basalioma, il carcinoma squamocellulare ha un potenziale metastatico maggiore, sebbene rimanga meno aggressivo del melanoma.
Il Carcinoma Basocellulare (Basalioma): Il Tumore Cutaneo Più Diffuso
Il carcinoma basocellulare, comunemente noto come basalioma, è il tumore maligno di origine epiteliale più frequente nei soggetti di razza bianca. In Italia, si stima che 8 tumori della pelle su 10 siano basaliomi, escludendo il melanoma. La sua incidenza è in costante aumento, con una stima che indica che una persona su cinque svilupperà un basalioma nel corso della vita.
Tumore della pelle: sintomi, prevenzione, cause, diagnosi
Anche il basalioma è strettamente correlato all'esposizione ai raggi ultravioletti (UV), che rappresentano il fattore di rischio più importante per la sua insorgenza. Si manifesta frequentemente sul viso e sul cuoio capelluto, aree tipicamente più esposte alla luce solare. A differenza del carcinoma squamocellulare, il basalioma è considerato il meno aggressivo dei tumori cutanei cheratinocitari. Tende a svilupparsi localmente, rimanendo circoscritto, e dà luogo a metastasi solo in casi molto rari.
Tuttavia, la sua natura localmente invasiva può comportare problemi estetici e funzionali significativi, specialmente quando localizzato sul viso. Può infiltrarsi nei tessuti circostanti, portando a deformità o alla perdita di organi come occhi, naso o orecchie. L'attore australiano Hugh Jackman ha pubblicamente condiviso la sua esperienza con il basalioma, sottolineando la necessità di asportazioni chirurgiche ripetute in alcuni casi per eliminarlo completamente.
Il basalioma si presenta in una varietà di forme e con aspetti diversi, ma nessuna di queste è direttamente collegata alla cheratosi attinica. Le manifestazioni cliniche possono includere:
- Carcinoma basocellulare superficiale: Una chiazza rossastra, squamosa, con un bordo leggermente rialzato.
- Carcinoma basocellulare nodulare: La forma più comune, si presenta come una protuberanza lucida, perlacea, che può contenere piccoli vasi sanguigni visibili (telangectasie).
- Carcinoma basocellulare pigmentato: Simile al nodulare, ma con depositi di pigmento che gli conferiscono un colore marrone o nero.
- Carcinoma basocellulare ulcerato (ulcera rodente): Una lesione che sanguina, forma croste e persiste senza guarire.
- Carcinoma basocellulare sclerodermiforme: Una lesione piatta, simile a una cicatrice, di colore bianco, giallo o ceroso, con bordi poco definiti.
La diagnosi tempestiva è fondamentale. Sebbene la rimozione chirurgica in anestesia locale sia spesso sufficiente per eliminare il tumore nelle fasi iniziali, in casi più complessi, come lesioni ampie (superiori a 2 centimetri), recidivanti o localizzate in aree critiche (cuoio capelluto, viso, collo), la chirurgia di Mohs può essere la soluzione più indicata. Questa tecnica prevede l'asportazione della lesione e l'analisi immediata al microscopio da parte di un patologo, per guidare il chirurgo nell'asportazione completa delle cellule tumorali, anche quelle non visibili ad occhio nudo. Alternative terapeutiche includono la terapia fotodinamica, lozioni topiche, farmaci orali e l'elettro-chemioterapia.
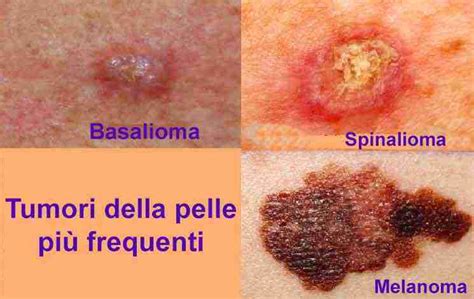
Melanoma: Il Tumore Cutaneo Più Aggressivo
Il melanoma è considerato il più aggressivo dei tumori cutanei. Sebbene non sia il più comune, la sua incidenza è in costante aumento, soprattutto tra i giovani adulti. In Italia, nell'ultimo decennio, i nuovi casi annuali sono raddoppiati, posizionando il melanoma come il terzo tipo di cancro più comune sotto i 50 anni.
I fattori di rischio per il melanoma sono molteplici e in gran parte legati a un atteggiamento "scorretto" nei confronti delle radiazioni ultraviolette. Questi includono:
- Esposizione eccessiva ai raggi UV: Senza protezione solare adeguata, soprattutto durante l'infanzia e l'adolescenza.
- Scottature solari ripetute: Particolarmente quelle gravi e vescicolose.
- Utilizzo di lampade abbronzanti o lettini solari: Fonti concentrate di radiazioni UV.
- Carnagione chiara: Soggetti con pelle chiara, capelli biondi o rossi, occhi chiari e tendenza a scottarsi facilmente sono più vulnerabili.
- Presenza di numerosi nei: Più di 100 nei sulla superficie corporea.
- Presenza di nei atipici (displastici): Nei di diametro superiore a 5 millimetri, con forma irregolare e margini sfumati.
- Storia personale o familiare di melanoma: Avere avuto un melanoma in precedenza o avere familiari stretti (genitori, fratelli, figli) con melanoma aumenta significativamente il rischio.
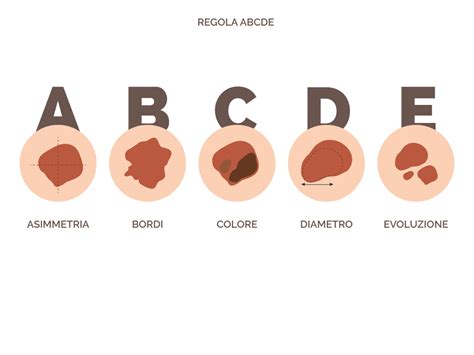
Il melanoma può colpire in qualsiasi parte del corpo, anche in zone meno esposte al sole, ma è più frequente sulle gambe e sul tronco. La sua capacità di mimare altre lesioni cutanee, talvolta anche benigna, rende la diagnosi precoce una sfida cruciale. Per questo motivo, è stato sviluppato il metodo "ABCDE" per aiutare nell'identificazione dei nei sospetti:
- A - Asimmetria: Un neo benigno è generalmente simmetrico; un melanoma tende ad avere due metà diverse.
- B - Bordi: I bordi di un neo benigno sono solitamente regolari e ben definiti; quelli di un melanoma sono spesso irregolari, frastagliati o sfumati.
- C - Colore: Un neo benigno ha di solito un colore uniforme; un melanoma può presentare diverse tonalità di colore (marrone, nero, grigio, blu, rosso, bianco) all'interno della stessa lesione.
- D - Diametro: Si considerano da guardare con sospetto i nei con un diametro superiore ai 5-6 millimetri. Tuttavia, melanomi più piccoli possono essere ugualmente pericolosi.
- E - Evoluzione: Qualsiasi cambiamento nella forma, dimensione, colore o aspetto di un neo nel tempo è un segnale d'allarme che richiede immediata valutazione medica.
La diagnosi di melanoma si basa su una visita dermatologica approfondita, spesso supportata dalla dermatoscopia (un esame che utilizza un dermatoscopio, uno strumento ottico che ingrandisce la lesione cutanea, permettendo di visualizzare strutture non visibili ad occhio nudo). In caso di sospetto, la diagnosi definitiva viene confermata attraverso una biopsia cutanea, seguita dall'esame istopatologico del tessuto prelevato.
Le terapie per il melanoma variano a seconda dello stadio di avanzamento della malattia. Nelle fasi iniziali, la rimozione chirurgica della lesione con un margine di cute sana è spesso sufficiente. Per le forme più avanzate o metastatiche, le opzioni terapeutiche includono l'immunoterapia (farmaci che stimolano il sistema immunitario a riconoscere e attaccare le cellule tumorali), terapie a bersaglio molecolare (farmaci che agiscono su specifiche alterazioni genetiche delle cellule tumorali) e, in alcuni casi, la radioterapia. L'immunoterapia, in particolare, ha rivoluzionato il trattamento del melanoma metastatico, consentendo di ottenere buoni risultati anche in pazienti con malattia diffusa.
Distinguere tra Cheratosi Seborroica e Melanoma: Un Dubbio Comune
Una delle preoccupazioni più frequenti in dermatologia riguarda la distinzione tra cheratosi seborroica e melanoma, poiché entrambe possono presentarsi come lesioni cutanee scure e dall'aspetto variabile. Comprendere le differenze è fondamentale per una diagnosi corretta e per evitare ansia inutile o, al contrario, sottovalutare un potenziale pericolo.
La cheratosi seborroica è una neoformazione cutanea benigna, molto comune, soprattutto dopo i 40 anni. Non origina dai melanociti, le cellule che producono pigmento, ma dai cheratinociti. Per questo motivo, la cheratosi seborroica non ha alcun potenziale di trasformazione in melanoma. Si presenta spesso come una macchia cerosa, "appiccicata" alla pelle, con una superficie rilevata e irregolare. Il colore può variare dal marrone chiaro al nero, talvolta con più tonalità, e la consistenza può essere ruvida, squamosa o simile a una verruca. La crescita è generalmente lenta.
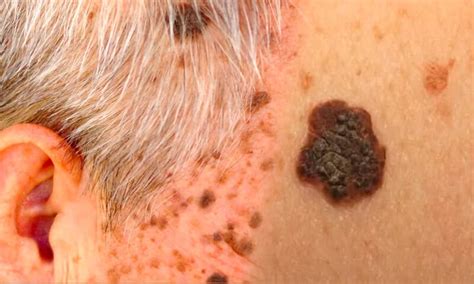
Il melanoma, d'altro canto, è un tumore maligno che origina dai melanociti. È una neoplasia aggressiva che richiede un riconoscimento precoce per garantire le migliori possibilità di guarigione. A differenza della cheratosi seborroica, il melanoma può presentare un aspetto molto variabile, ma è caratterizzato da irregolarità nella forma, nei bordi e nel colore. Cambiamenti rapidi nelle dimensioni, forma o colore di una lesione pigmentata sono segnali d'allarme significativi per il melanoma.
Sebbene a occhio nudo alcune caratteristiche possano orientare, la diagnosi certa è spesso difficile e richiede l'intervento di uno specialista. La dermatoscopia è lo strumento più utile e affidabile in questo contesto. Questo esame permette al dermatologo di visualizzare strutture non visibili ad occhio nudo, identificando pattern tipici delle cheratosi seborroiche e distinguendoli da quelli sospetti per melanoma. La dermatoscopia riduce drasticamente il rischio di diagnosi errate, l'ansia inutile e permette di individuare precocemente i melanomi, indirizzando rapidamente verso l'asportazione.
Segnali che Devono Far Controllare la Lesione:
- Cambiamento rapido di forma o colore: Una lesione pigmentata che cambia velocemente è sospetta.
- Sanguinamento senza trauma: Un sanguinamento spontaneo richiede attenzione.
- Comparsa recente in età adulta come "nuova macchia strana": Una lesione nuova, molto scura o atipica va valutata.
- Lesione diversa dalle altre ("segno del brutto anatroccolo"): Se una macchia appare nettamente diversa rispetto agli altri nei o alle altre lesioni del paziente.
In sintesi, mentre la cheratosi seborroica è una lesione benigna che può somigliare a un melanoma per colore e irregolarità superficiale, non ha il potenziale di trasformarsi in cancro. Il melanoma, invece, è una patologia maligna che può mimare l'aspetto di una cheratosi seborroica, rendendo fondamentale una valutazione specialistica con dermatoscopia per una diagnosi sicura e tempestiva.
Prevenzione: La Crema Solare e l'Autocontrollo della Pelle
Data la forte correlazione tra l'esposizione ai raggi ultravioletti (UV) e l'insorgenza di tumori cutanei come i carcinomi cheratinocitari e il melanoma, la prevenzione gioca un ruolo cruciale nella protezione della salute della pelle. La misura preventiva più importante e accessibile è l'uso costante della crema solare con un alto fattore di protezione (SPF 30 o superiore), applicata generosamente e riapplicata ogni due ore, specialmente durante l'esposizione prolungata al sole, dopo aver nuotato o sudato.
È inoltre fondamentale evitare l'esposizione diretta ai raggi solari nelle ore centrali della giornata (dalle 10:00 alle 16:00), quando l'intensità dei raggi UV è massima. L'utilizzo di indumenti protettivi, come cappelli a tesa larga, occhiali da sole con protezione UV e abbigliamento a trama fitta, offre un'ulteriore barriera contro i danni solari. L'abbandono di pratiche dannose come l'utilizzo di lampade abbronzanti e lettini solari è altrettanto importante.

Oltre alla protezione dai raggi solari, un ruolo essenziale nella prevenzione e nella diagnosi precoce dei tumori cutanei, in particolare del melanoma, è rappresentato dall'autocontrollo regolare della pelle. Si raccomanda di esaminare la propria pelle una volta al mese, in un ambiente ben illuminato, prestando attenzione a eventuali cambiamenti. Questo include la ricerca di nuove lesioni, cambiamenti nell'aspetto di nei preesistenti (forma, dimensione, colore, margini) o la comparsa di lesioni che sanguinano, prudono o non guariscono.
Per facilitare l'autocontrollo, è utile utilizzare lo schema ABCDE per valutare i nei sospetti. La conoscenza del proprio corpo e delle proprie lesioni cutanee permette di identificare precocemente segnali d'allarme che potrebbero sfuggire a un esame meno attento.
Per i soggetti a maggior rischio (carnagione chiara, storia personale o familiare di tumori cutanei, presenza di numerosi nei atipici), sono consigliati controlli dermatologici professionali periodici, la cui frequenza verrà stabilita dal medico specialista. La diagnosi precoce è la chiave per un trattamento efficace e per aumentare significativamente le probabilità di guarigione, soprattutto nel caso del melanoma.
Nuove Frontiere nella Ricerca e nel Trattamento dei Tumori Cutanei
La ricerca oncologica è in continua evoluzione, portando a scoperte significative e allo sviluppo di nuove terapie per i tumori cutanei. Negli ultimi anni, l'inibizione del checkpoint immunitario (ICB) ha rivoluzionato il trattamento di diversi tumori, incluso il melanoma. L'efficacia dell'ICB è attribuita principalmente alla riattivazione delle cellule T CD8+, che riconoscono gli antigeni tumorali. Tuttavia, alcuni tumori possono eludere questo meccanismo attraverso deficit di molecole MHC-I. La ricerca attuale sta esplorando il ruolo delle cellule T CD4+ e meccanismi di resistenza all'immunoterapia, con studi che analizzano l'espressione delle molecole MHC e l'infiltrazione di cellule T nelle metastasi di melanoma.
Le terapie innovative hanno aperto nuove prospettive anche per patologie rare o forme aggressive di tumori cutanei. Ad esempio, sono stati descritti casi di sindrome di Vogt-Koyanagi-Harada (VKHD), una rara malattia autoimmune, come effetto collaterale della terapia con inibitori del checkpoint immunitario (ICI) in pazienti con melanoma metastatico. La gestione di tali effetti collaterali richiede un approccio multidisciplinare e terapie immunosoppressive aggressive per preservare la vista.
Altri studi si concentrano sulla comprensione delle basi genetiche di tumori cutanei meno comuni, come il dermatofibroma atipico metastatico, e sullo sviluppo di approcci terapeutici mirati. Anche per il sarcoma di Kaposi (KS), una rara malattia maligna, la terapia con anticorpi PD-1 ha dimostrato un'efficacia promettente, inducendo remissioni complete in alcuni pazienti.
La ricerca affronta anche il problema dei tumori secondari in pazienti vulnerabili e l'importanza della diagnosi precoce. Per la porocheratosi attinica superficiale disseminata (DSAP), un disturbo della cheratinizzazione considerato un fattore di rischio per il cancro epiteliale della pelle, sono state esplorate terapie innovative basate sulla via del mevalonato, con risultati incoraggianti.
Infine, la gestione della coagulazione sanguigna nei pazienti oncologici è un'area di crescente interesse. Studi indicano che l'uso concomitante di farmaci antitrombotici (come l'acido acetilsalicilico o anticoagulanti orali) può migliorare la sopravvivenza libera da progressione in pazienti con melanoma trattati con ICI, suggerendo un potenziale effetto protettivo di queste terapie.
Il progresso nella comprensione dei meccanismi molecolari e nello sviluppo di terapie mirate e immunoterapie offre speranza per migliorare la prognosi e la qualità della vita dei pazienti affetti da tumori cutanei, sottolineando l'importanza della ricerca continua e dell'accesso a trattamenti innovativi.
tags: #differenza #tra #melanoma #e #cheratosi