La pelle umana, nel suo strato più esterno, l'epidermide, presenta una struttura complessa e altamente specializzata nota come strato corneo. Questa porzione, la più superficiale, funge da vera e propria barriera difensiva, proteggendo l'organismo dalla disidratazione e dalle aggressioni esterne. Al centro di questa impalcatura protettiva si trovano i lipidi, molecole grasse che, disponendosi in un'architettura precisa, creano una barriera quasi impermeabile. Comprendere la loro disposizione e funzione è fondamentale per apprezzare la salute della pelle e per sviluppare strategie mirate nel trattamento di diverse condizioni cutanee.
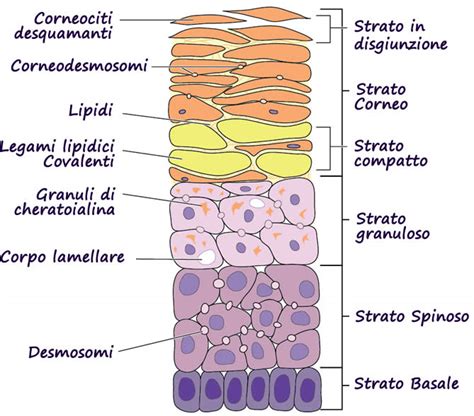
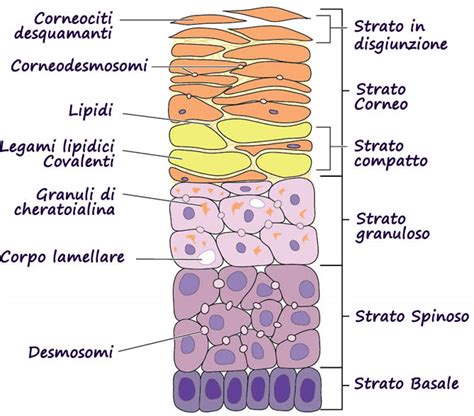
I Corneociti: I Mattoni della Barriera Cutanea
Lo strato corneo è costituito da cellule estremamente appiattite, prive di nucleo e organelli vitali, chiamate corneociti. Queste cellule, che assomigliano a mattoni in un muro, sono disposte in numerosi strati, mediamente da 15 a 30, ma questo numero può variare a seconda della zona del corpo. La loro estensione, in media un millimetro quadrato, tende ad aumentare considerevolmente con l'avanzare dell'età. I corneociti rappresentano la fase finale del ciclo vitale dei cheratinociti, le cellule epidermiche che nascono nello strato basale e migrano progressivamente verso la superficie. Durante questa migrazione, i cheratinociti maturano, accumulando cheratina, una proteina fibrosa resistente, e trasformandosi nei corneociti che compongono lo strato corneo.
La struttura dello strato corneo viene spesso descritta attraverso il modello "mattoni e malta" (bricks and mortar). I corneociti sono i "mattoni", mentre una complessa matrice lipidica intercellulare agisce da "malta", legando saldamente queste cellule tra loro. Questa integrità strutturale è cruciale per prevenire la perdita eccessiva di acqua transepidermica (TEWL) e per mantenere il cosiddetto "mantello acido", un sottile film idrolipidico con un pH leggermente acido che inibisce la proliferazione di microrganismi patogeni.
La Matrice Lipidica Intercellulare: La Malta Protettiva
La vera e propria barriera difensiva contro la disidratazione è localizzata nello strato corneo. I lipidi intercellulari, che costituiscono la "malta" in questo modello, sono essenziali per la salute della pelle. Essi creano la sua barriera protettiva e legano l'idratazione, mantenendo la pelle elastica e compatta.
Questi lipidi non sono semplicemente un accumulo casuale; sono organizzati in lamine altamente strutturate tra un corneocita e l'altro. Ogni lamina è organizzata in uno strato bilayer, simile al doppio strato fosfolipidico che caratterizza la membrana cellulare.
Origine dei Lipidi: I Corpi Lamellari di Odland
I lipidi che compongono la matrice intercellulare provengono dai corpi lamellari di Odland, noti anche come cheratinosomi. Questi organuli, presenti nello strato granuloso dell'epidermide, sono vescicole provviste di membrana che contengono numerosi strati lamellari di lipidi disposti uno sopra l'altro, un po' come una pila di piatti. Durante la differenziazione dei cheratinociti, la membrana dei corpi lamellari di Odland si fonde con la membrana delle cellule più alte dello strato granuloso. Successivamente, i lipidi vengono rilasciati all'esterno per esocitosi, andando poi a disporsi tra i corneociti.
Composizione dei Lipidi: Ceramidi, Colesterolo e Acidi Grassi
La matrice lipidica extracellulare è costituita principalmente da tre classi di lipidi: ceramidi, colesterolo e acidi grassi liberi (NEFA - Non-Esterified Fatty Acids). In termini molari, la loro proporzione è approssimativamente di 1:1:1.
- Ceramidi: Sono le principali responsabili dell'integrità dello strato corneo. Esistono numerose sottoclassi di ceramidi, ognuna con funzioni specifiche. Le ceramidi sono particolarmente importanti per mantenere la coesione tra i corneociti e per regolare la permeabilità cutanea. La loro carenza può portare a una compromissione della barriera e a un aumento della TEWL.
- Colesterolo: Il colesterolo e i suoi derivati, come gli esteri del colesterolo, giocano un ruolo nella fluidità della membrana lipidica e nel processo di cheratinizzazione. A concentrazioni elevate, il colesterolo può causare discontinuità nella matrice lipidica, mentre concentrazioni ridotte possono diminuire la mobilità degli idrocarburi nella barriera. Il colesterolo solfato, in particolare, è stato identificato come importante nel processo di desquamazione e nel differenziamento dei cheratinociti.
- Acidi Grassi Liberi (NEFA): Questi acidi grassi a lunga catena (tipicamente tra 16 e 26 atomi di carbonio, ma a volte fino a 30) costituiscono una componente significativa della matrice lipidica. Sono prevalentemente acidi grassi saturi a lunga catena, ma sono presenti anche forme mono- e polinsature. I NEFA contribuiscono alla fluidità e alla funzionalità della barriera lipidica.
Il Film Idrolipidico: L'Emulsione Naturale della Pelle
L'epidermide è ricoperta da un'emulsione di acqua e lipidi (grassi) conosciuta come film idrolipidico. Questo film è una sorta di "crema naturale" della nostra pelle, composta da una fase acquosa e una oleosa. La fase oleosa è rappresentata dal sebo, secreto dalle ghiandole sebacee, e dai lipidi provenienti dalla matrice extracellulare dello strato corneo. La fase acquosa contiene invece il Fattore Naturale di Idratazione (NMF).
Il Fattore Naturale di Idratazione (NMF)
Il Fattore Naturale di Idratazione (NMF) è una miscela di sostanze idrosolubili e fortemente igroscopiche (in grado di assorbire molta acqua) presente sia all'interno dei corneociti che negli spazi intercorneocitari. Costituisce circa il 10% del peso secco del corneocita e il suo potere igroscopico è quattro volte il suo peso.
Gli amminoacidi costituiscono le principali sostanze che compongono l'NMF. Molti di essi sono forniti dalla filaggrina, una proteina che funge da supporto ai filamenti di cheratina all'interno dei corneociti e che viene successivamente degradata. L'NMF è composto anche da metaboliti degli amminoacidi come l'Acido Urocanico (che assorbe le radiazioni UV), l'Acido Pirrolidon Carbossilico, l'Acido Lattico, ioni inorganici e la Glicerina. La glicerina proviene dall'idrolisi dei lipidi dei corpi di Odland e dall'idrolisi dei lipidi del sebo.
L'NMF è fondamentale per mantenere l'elasticità della pelle, la sua compattezza e morbidezza, legando l'acqua e prevenendo la secchezza.
Funzione Barriera e Omeostasi Lipidica
L'integrità dello strato corneo e la corretta composizione della sua matrice lipidica sono essenziali per la funzione barriera della pelle. Questa barriera non solo impedisce la perdita di acqua, ma protegge anche dall'ingresso di agenti patogeni, tossine e allergeni.
Alterazioni dei Lipidi e Condizioni Cutanee
Alterazioni nella composizione e nella disposizione dei lipidi dello strato corneo e del sebo sono state riscontrate in numerose condizioni cutanee, tra cui acne, dermatite atopica (AD) e psoriasi. Questi cambiamenti possono manifestarsi come:
- Riduzione della concentrazione o della lunghezza della catena acilica nei ceramidi.
- Aumento dell'insaturazione o riduzione della lunghezza degli acidi grassi liberi (NEFA).
- Variazioni nel rapporto tra ceramidi, NEFA e colesterolo.
Ad esempio, nella dermatite atopica, una condizione caratterizzata da una funzione barriera incompleta, si osserva spesso un aumento della TEWL e una compromissione della composizione lipidica dello strato corneo. Similmente, nella psoriasi, una condizione infiammatoria ciclica, le alterazioni nella composizione ceramidica del corneo sono un fattore chiave. Nell'acne, un eccesso di produzione di sebo, unitamente a specifici profili lipidici, contribuisce allo sviluppo delle lesioni.

Barriera Epidermica: la tua prima difesa
Il Ruolo della Lipidomica nella Cosmesi e Dermatologia
La lipidomica, lo studio su larga scala dei lipidi, offre strumenti sempre più accurati per determinare la composizione lipidica dello strato corneo e del sebo umano. Questa disciplina può fornire preziose informazioni per:
- Formulazione Cosmetica e Cosmeceutica: Comprendere la composizione lipidica "nativa" della pelle permette di sviluppare prodotti cosmetici e cosmeceutici che mimano questi lipidi fisiologici, contribuendo a ripristinare la funzione barriera e a migliorare l'idratazione.
- Trattamento di Condizioni Cutanee: L'analisi lipidomica può aiutare a identificare le specifiche alterazioni lipidiche associate a patologie come acne, dermatite atopica e psoriasi, guidando la scelta di ingredienti attivi mirati. Ad esempio, in caso di carenza di una particolare classe lipidica, l'applicazione topica di una miscela di lipidi fisiologici in cui il lipide mancante è dominante può essere benefica.
- Prevenzione e Gestione delle Ricadute: Determinare le alterazioni dell'omeostasi dei lipidi dello strato corneo e del sebo può essere un elemento chiave per prevenire l'insorgenza di condizioni cutanee o per gestirne le ricadute, attraverso preparazioni cosmetiche o cosmeceutiche più efficaci.
Prodotti topici come emollienti, umettanti e agenti per ripristinare la barriera cutanea sono da tempo utilizzati nel trattamento di condizioni come secchezza cutanea, ictiosi e le patologie precedentemente menzionate. Tuttavia, la lipidomica consente un approccio più razionale e mirato, basato sulla quantificazione dei lipidi e sulla comprensione del loro ruolo specifico.
Fattori che Influenzano l'Integrità dello Strato Corneo
L'integrità dello strato corneo può essere influenzata da una moltitudine di fattori, sia interni (endogeni) che esterni (esogeni):
- Fattori Ambientali: L'esposizione prolungata a climi freddi, vento e bassi livelli di umidità ambientale accelera l'evaporazione dell'acqua dalla pelle, portando a una rapida secchezza cutanea. Il contenuto di acqua dei corneociti è, infatti, influenzato dalla temperatura ambientale e dal grado di umidità. Se l'ambiente esterno è molto secco, tali cellule tendono a disidratarsi.
- Agenti Chimici e Detergenza: L'uso di saponi aggressivi, tensioattivi forti e solventi può rimuovere i lipidi intercellulari, disgregando la "malta" che tiene uniti i corneociti. I saponi, in particolare, possono inibire l'azione di enzimi cruciali per la formazione della barriera.
- Invecchiamento Biologico: Con l'avanzare dell'età, il turnover cellulare rallenta e la produzione di lipidi cutanei diminuisce fisiologicamente. Anche la capacità della pelle di legare l'acqua diminuisce, portando a una perdita di tono e alla comparsa di rughe.
- Predisposizione Genetica: Alcune varianti genetiche possono influenzare la produzione di filaggrina, una proteina essenziale per la formazione della barriera cutanea e la generazione dell'NMF.
- Stile di Vita: Fattori come l'esposizione ai raggi UV, l'alimentazione, lo stress e gli squilibri ormonali possono condizionare la quantità e la funzionalità dei componenti lipidici e proteici della pelle.
Quando la Barriera si Compromette: Segni e Sintomi
Quando lo strato corneo subisce un danno o un'alterazione funzionale, si manifesta una serie di segni e sintomi clinici che indicano una compromissione della barriera cutanea:
- Alterazioni della Superficie: La pelle appare opaca, ruvida e può presentare una evidente desquamazione, con la perdita di piccole scaglie biancastre o grigiastre.
- Sensazioni Soggettive: Il paziente riferisce spesso un intenso prurito, che può peggiorare durante la notte o dopo il contatto con l'acqua.
- Segni di Infiammazione: Se la barriera è gravemente compromessa, si può sviluppare un eritema (arrossamento) diffuso o localizzato.
- Lesioni Secondarie: La perdita di elasticità e idratazione può portare alla formazione di fessurazioni o ragadi, particolarmente dolorose se localizzate sulle nocche, sui talloni o sui polpastrelli.
La diagnosi delle alterazioni dello strato corneo è prevalentemente clinica e viene effettuata da un dermatologo attraverso l'esame obiettivo. Tecniche come l'evaporimetria (TEWL) possono misurare la quantità di acqua che evapora attraverso la pelle, fornendo un dato oggettivo sulla funzionalità della barriera.
Ripristinare la Barriera: Strategie di Cura
Il trattamento delle disfunzioni dello strato corneo mira a ripristinare la funzione barriera e a ridurre la sintomatologia. L'uso di emollienti e idratanti è il pilastro fondamentale.
- Detergenza Delicata: Utilizzare detergenti senza sapone (syndet) o oli lavanti che non asportino i lipidi naturali della pelle.
- Protezione Ambientale: Proteggere la pelle dal freddo e dal vento con guanti e indumenti adeguati.
- Emollienti e Idratanti: Applicare regolarmente prodotti che contengano lipidi fisiologici (ceramidi, acidi grassi, colesterolo) e umettanti (come glicerina, acido ialuronico) per reintegrare la barriera lipidica e mantenere l'idratazione. Molecole filmogene possono creare un film protettivo sulla superficie cutanea.
La prognosi per le alterazioni comuni dello strato corneo è generalmente eccellente, a patto che vengano adottate misure di cura costanti. Tuttavia, se la disfunzione è legata a malattie croniche, il decorso può essere recidivante, con periodi di remissione alternati a riacutizzazioni. La comprensione approfondita della disposizione e della funzione dei lipidi nello strato corneo rimane cruciale per la salute e il benessere della pelle.
tags: #disposizione #lipidi #strato #corneo