L'Herpes Zoster, comunemente noto come "fuoco di Sant'Antonio", è una patologia virale causata dalla riattivazione del virus varicella-zoster (VZV), lo stesso agente patogeno responsabile della varicella. Questa condizione, sebbene non sia generalmente pericolosa per la vita, può manifestarsi con sintomi significativamente dolorosi e, in alcuni casi, portare a complicanze a lungo termine. La comprensione approfondita delle sue cause, dei sintomi precoci e delle opzioni di trattamento è fondamentale per una gestione efficace e per migliorare la qualità della vita dei pazienti, soprattutto in Italia dove l'incidenza aumenta con l'età.
Le Origini del Fuoco di Sant'Antonio: Un Virus Dormiente
Il meccanismo patologico alla base dell'Herpes Zoster risiede nella persistenza del virus varicella-zoster nell'organismo. Dopo l'infezione primaria, che solitamente si manifesta come varicella in età pediatrica, il VZV non viene completamente eradicato dal sistema immunitario. Al contrario, il virus si ritira e rimane in uno stato quiescente, o "dormiente", all'interno dei gangli sensoriali del sistema nervoso. Questi gangli sono raggruppamenti di cellule nervose situati lungo il decorso dei nervi spinali e cranici, dove il virus è protetto dalle difese immunitarie.
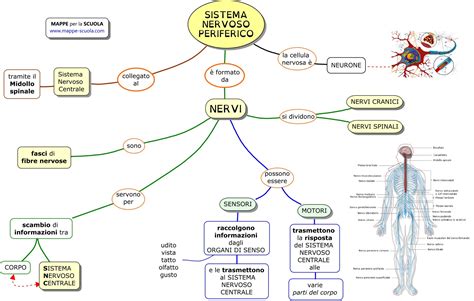
La riattivazione di questo virus latente, che porta allo sviluppo dell'Herpes Zoster, non è completamente compresa, ma diversi fattori sembrano giocarvi un ruolo. L'età avanzata è uno dei principali fattori di rischio. Con l'invecchiamento, il sistema immunitario tende a indebolirsi naturalmente, riducendo la sua capacità di tenere sotto controllo il VZV dormiente. Si stima che circa il 90% degli italiani abbia contratto la varicella durante la vita, e di questi, una percentuale significativa (circa il 10-20%) svilupperà l'Herpes Zoster in età adulta o avanzata.
Altre condizioni che possono compromettere l'efficacia del sistema immunitario aumentano significativamente il rischio di riattivazione virale. Queste includono malattie croniche come l'HIV/AIDS, terapie immunosoppressive (come chemioterapia o farmaci post-trapianto d'organo), e periodi di stress fisico o emotivo prolungato. Lo stress, in particolare, può abbassare temporaneamente le difese immunitarie, creando un'opportunità per il virus di risvegliarsi e iniziare a replicarsi. Anche traumi fisici, interventi chirurgici o malattie debilitanti possono agire da trigger.
È importante distinguere la varicella primaria dall'Herpes Zoster. Mentre la varicella è un'infezione diffusa che colpisce prevalentemente i bambini, lo Zoster è una riattivazione localizzata del virus, che interessa tipicamente un singolo nervo o dermatoma.
Riconoscere i Segnali Precoci: I Sintomi dell'Herpes Zoster
Identificare tempestivamente i sintomi dell'Herpes Zoster è cruciale per intervenire prima che il dolore peggiori e per ridurre il rischio di complicanze. La fase prodromica rappresenta il primo segnale della malattia e spesso inizia con sensazioni anomale in un'area ben delimitata della pelle. Prima della comparsa delle tipiche vescicole, molte persone avvertono un dolore acuto, bruciore, formicolio, intorpidimento o prurito. Queste sensazioni possono essere così intense da essere scambiate per altre condizioni mediche.
Se il fastidio interessa il torace, può imitare una nevralgia intercostale o persino essere interpretato erroneamente come un attacco cardiaco, data la sua intensità e localizzazione. Quando la schiena è coinvolta, il sintomo dominante è il dolore localizzato alla parete toracica o dorsale, che viene spesso scambiato per lombalgia, ernia del disco o dolore muscolare. Molti pazienti arrivano al pronto soccorso per dolore toracico prima che si notino le bollicine, evidenziando il rischio di diagnosi errata.
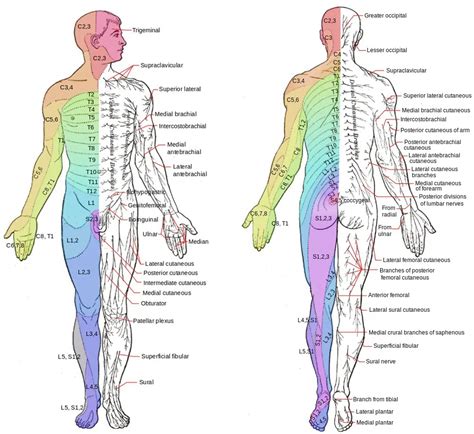
Successivamente, nella medesima zona interessata, compaiono le manifestazioni cutanee. L'eruzione cutanea tipica dell'Herpes Zoster è caratterizzata da macule eritematose che evolvono rapidamente in papule e poi in vescicole piene di liquido limpido. Queste vescicole seguono il decorso di una branca nervosa, manifestandosi in modo monodermatomale e unilaterale, ovvero su un solo lato del corpo. Questa distribuzione è una delle caratteristiche chiave che aiutano a distinguere lo Zoster da altre eruzioni cutanee. La parola "Zoster" stessa deriva dal greco "zōstēr", che significa "cintura", riferendosi alla tipica disposizione a fascia che può assumere l'eruzione cutanea, specialmente sul tronco.
Oltre ai sintomi sensitivi precoci e all'eruzione vescicolare, possono manifestarsi anche sintomi sistemici come febbre moderata, malessere generale, cefalea e linfadenopatia regionale (ingrossamento dei linfonodi). L'intensità del dolore varia notevolmente da persona a persona, ma è spesso descritto come bruciante, pulsante, lancinante o simile a una scossa elettrica. La severità del dolore è una delle caratteristiche distintive dell'Herpes Zoster.
Gestione Clinica e Terapie: Intervenire Tempestivamente
La diagnosi dell'Herpes Zoster è spesso clinica, basata sull'anamnesi del paziente, sul tipo di dolore neuropatico e sull'aspetto caratteristico delle vescicole distribuite in un dermatoma. Tuttavia, in casi non chiari, esami specifici come la PCR (Reazione a Catena della Polimerasi) per identificare il DNA del virus varicella-zoster nel liquido delle vescicole o su tamponi cutanei possono supportare la conferma diagnostica.
Il trattamento tempestivo è fondamentale per ridurre la durata e la gravità della malattia, nonché per minimizzare il rischio di complicanze. Le linee guida italiane ed europee concordano sull'importanza di iniziare la terapia antivirale entro 72 ore dall'esordio delle vescicole. I farmaci antivirali più comunemente prescritti includono aciclovir, valaciclovir e famciclovir. Le formulazioni orali sono generalmente indicate per la maggior parte dei pazienti, mentre in casi severi o in persone immunocompromesse si può valutare la terapia endovenosa in ambiente ospedaliero.
Come curare il dolore neuropatico con la terapia antalgica
La gestione del dolore è un aspetto cruciale del trattamento dell'Herpes Zoster. Per il dolore lieve, possono essere sufficienti analgesici da banco come paracetamolo o farmaci antinfiammatori non steroidei (FANS). Per il dolore moderato-grave, possono essere prescritti oppioidi a breve termine sotto stretto controllo medico. Trattamenti topici, come gel a base di lidocaina, possono offrire sollievo locale dal bruciore e dal fastidio.
Oltre alla terapia farmacologica, misure di supporto come il riposo in posizioni che non sfregano le vescicole e l'adattamento delle attività quotidiane possono aiutare a diminuire il dolore e favorire il recupero. Una cura attenta delle lesioni cutanee, mantenendole pulite e asciutte, è essenziale per prevenire sovrainfezioni batteriche. L'uso di garze sterili e una scrupolosa igiene delle mani sono pratiche raccomandate per chi assiste i pazienti.
Complicanze e Forme Atipiche: Uno Sguardo Approfondito
Sebbene la maggior parte dei casi di Herpes Zoster guarisca in 2-4 settimane senza esiti permanenti, esistono diverse complicanze che richiedono attenzione immediata. Le vescicole possono sovrainfettarsi con batteri, portando a un peggioramento del rossore, gonfiore, secrezione purulenta e febbre sistemica.
Le complicanze oculari, note come zoster oftalmico, rappresentano un'emergenza medica. Segnalare tempestivamente dolore oculare, arrossamento dell'occhio o visione offuscata è fondamentale per escludere un coinvolgimento dell'occhio, che può portare a danni permanenti alla vista, inclusa la cecità, se non trattato urgentemente.
Le manifestazioni neurologiche possono essere severe. Nei pazienti immunocompromessi, lo zoster può presentarsi in forma disseminata, con vescicole estese oltre il dermatoma iniziale. Esistono anche presentazioni atipiche, come lo "zoster sine herpete", dove il sintomo principale è un dolore neuropatico localizzato senza l'eruzione cutanea visibile, rendendo la diagnosi più complessa.
La complicanza più comune e potenzialmente invalidante a lungo termine è la nevralgia post-erpetica (NPH). Questa condizione si manifesta con un dolore neuropatico cronico che persiste per mesi o addirittura anni dopo la guarigione delle lesioni cutanee. Si stima che colpisca il 10-20% dei pazienti, con un rischio maggiore negli anziani e in coloro che hanno avuto episodi di Zoster più severi. Il dolore della NPH è spesso descritto come bruciante, lancinante o simile a scosse elettriche e può avere un impatto significativo sulla qualità della vita, causando depressione e ansia.
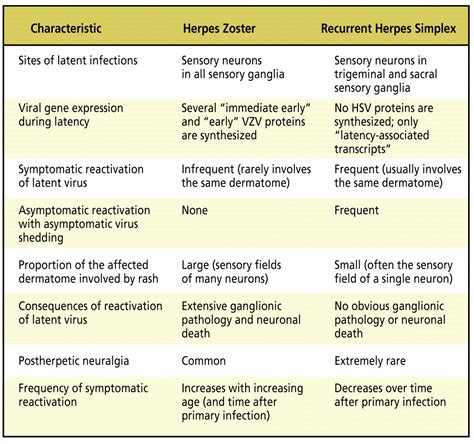
Altre varianti significative includono la sindrome di Ramsay Hunt, causata dallo zoster genicolato, che può interessare il nervo facciale e portare a paralisi facciale, perdita dell'udito e vertigini.
Prevenzione: Un Ruolo Chiave per il Futuro
La prevenzione dell'Herpes Zoster si basa su due strategie principali: la vaccinazione e le buone pratiche sanitarie quotidiane. In Italia, sono disponibili due vaccini principali. Zostavax è un vaccino vivo attenuato, mentre Shingrix è un vaccino ricombinante adjuvato non vivo. Le linee guida nazionali raccomandano la vaccinazione per gli adulti a partire dai 50-60 anni di età, e anche per i soggetti immunocompromessi, previa valutazione medica. Il vaccino zoster riduce significativamente il rischio di contrarre la malattia e, in caso di infezione, ne attenua la gravità e la durata, riducendo anche il rischio di nevralgia post-erpetica.

Le pratiche non farmacologiche, come il mantenimento di uno stile di vita sano, la gestione dello stress e una buona igiene generale, contribuiscono a supportare il sistema immunitario e a ridurre il rischio di riattivazione virale. Per chi vive in Italia, è utile informarsi sulla disponibilità e sull'accesso ai vaccini, che possono variare a livello regionale. Segnalare tempestivamente eventuali reazioni avverse ai vaccini e mantenere le vaccinazioni aggiornate sono passi importanti per la salute individuale e collettiva.
Considerazioni per il Paziente e il Caregiver
Per una corretta gestione a casa del fuoco di Sant'Antonio, è fondamentale seguire attentamente le indicazioni mediche. Mantenere le lesioni pulite e asciutte, usare garze sterili quando necessario e lavare frequentemente le mani prima di toccare l'area interessata sono pratiche essenziali. Per il sollievo del dolore a domicilio, impacchi freddi (se tollerati) e prodotti topici con lidocaina possono essere utili, sempre su indicazione medica.
È importante regolare le attività quotidiane per favorire il recupero, garantendo riposo sufficiente e limitando sforzi intensi nella fase acuta. Una dieta equilibrata e una buona idratazione supportano il sistema immunitario. È cruciale monitorare i segni di allarme, come il peggioramento del dolore, la comparsa di febbre alta, pus o segni di infezione, e contattare immediatamente il medico in caso di comparsa di questi sintomi.
L'impatto emotivo del dolore cronico, come la nevralgia post-erpetica, non deve essere sottovalutato. Cercare supporto psicologico o unirsi a gruppi di sostegno locali può essere di grande aiuto se il disagio interferisce con la vita quotidiana. Per i caregiver, comprendere la natura della malattia, i sintomi e le strategie di gestione è fondamentale per fornire un supporto adeguato al proprio caro.
In conclusione, l'Herpes Zoster è una condizione che richiede attenzione medica tempestiva e una gestione informata. Dalla comprensione delle sue origini virali al riconoscimento dei sintomi precoci, passando per le opzioni terapeutiche e le strategie preventive, un approccio proattivo può significativamente migliorare l'esito della malattia e prevenire le sue complicanze più debilitanti.