Il melanoma è la forma più aggressiva di tumore della pelle, originato dalla trasformazione maligna dei melanociti, le cellule responsabili della produzione di melanina, il pigmento che conferisce colore alla nostra pelle. Sebbene rappresenti una percentuale relativamente piccola di tutti i tumori cutanei (circa il 5%), la sua aggressività e la crescente incidenza, soprattutto nei paesi occidentali, lo rendono un argomento di cruciale importanza medica e di salute pubblica. In Italia, l'incidenza è stimata in circa 12.700 nuove diagnosi annuali, con una particolare prevalenza nel Triveneto. Questo opuscolo mira a fornire una panoramica completa sul melanoma, focalizzandosi in particolare sulle cause, sui meccanismi di stadiazione e sulle potenziali conseguenze legate alla gestione della malattia, con un'attenzione specifica alle procedure chirurgiche e ai loro impatti.
Comprendere il Melanoma: Origine e Fattori di Rischio
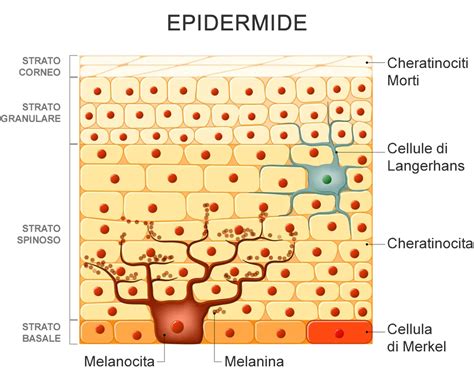
Il melanoma cutaneo può insorgere sia su una pelle precedentemente sana sia, più comunemente, da un nevo preesistente. I nevi, o nei, sono proliferazioni benigne di melanociti che si manifestano come macchie cutanee di vario colore e forma. La maggior parte delle persone presenta tra i 10 e i 40 nevi, che tendono a essere stabili nel tempo, ma possono anche evolvere lentamente o scomparire con l'età. Tuttavia, una piccola percentuale di nevi può trasformarsi in melanoma. È fondamentale sottolineare che solo il 20-30% dei melanomi origina da un nevo preesistente; la maggior parte si sviluppa su cute integra.
La ricerca scientifica ha identificato diversi fattori di rischio che predispongono allo sviluppo del melanoma. Tra i più significativi vi sono:
- Predisposizione genetica e familiarità: Avere uno o più parenti stretti (genitori, fratelli, figli) affetti da melanoma aumenta significativamente il rischio. Circa il 10% dei pazienti con melanoma ha una storia familiare della malattia, suggerendo una componente ereditaria.
- Presenza di numerosi nevi: Un elevato numero di nevi sulla pelle è associato a un rischio maggiore di sviluppare melanoma.
- Nevi displastici o atipici: Questi nevi, che si distinguono per dimensioni maggiori, bordi irregolari e colore non uniforme rispetto ai nevi comuni, sono considerati una lesione precancerosa e richiedono un monitoraggio specialistico. Più numerosi sono i nevi displastici, maggiore è il rischio.
- Esposizione eccessiva e ripetuta ai raggi ultravioletti (UV): L'esposizione prolungata al sole, specialmente durante l'infanzia e l'adolescenza, e le scottature solari ripetute sono tra i principali fattori di rischio modificabili. I raggi UV danneggiano il DNA delle cellule cutanee, aumentando la probabilità di mutazioni che possono portare al melanoma. Anche l'uso di lampade e lettini abbronzanti è pericoloso in quanto emettono radiazioni UV nocive.
- Tipo di pelle e caratteristiche fisiche: Le persone con pelle chiara, che si brucia facilmente al sole, con lentiggini, capelli rossi o biondi e occhi chiari sono più suscettibili ai danni solari e, di conseguenza, a un maggior rischio di melanoma. La razza bianca sviluppa melanoma più frequentemente rispetto a quella nera.
- Sistema immunitario compromesso: Individui con un sistema immunitario indebolito, ad esempio a causa di farmaci immunosoppressori (come dopo un trapianto d'organo) o di patologie come l'AIDS, presentano un rischio aumentato.
- Storia personale di melanoma o altri tumori cutanei: Chi ha già avuto un melanoma o un altro tipo di tumore della pelle (carcinoma basocellulare o squamocellulare) ha un rischio maggiore di svilupparne un nuovo.
Video Melanoma, i fattori di rischio- intervista prof.ssa P. Queirolo, Genova
Segni e Sintomi: Riconoscere il Melanoma
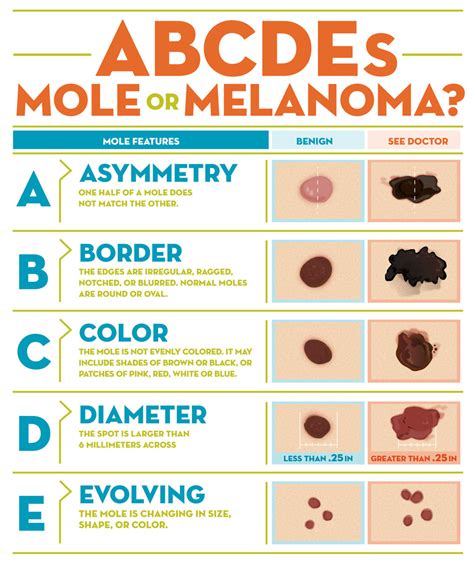
Il melanoma può manifestarsi in diversi modi, rendendo fondamentale l'autocontrollo periodico della pelle. Il primo segnale di allarme è spesso un cambiamento nell'aspetto di un neo preesistente o la comparsa di una nuova lesione sospetta. Per facilitare il riconoscimento, si utilizza comunemente il test ABCDE:
- A - Asimmetria: Un neo benigno è solitamente simmetrico. Un melanoma tende ad avere una forma irregolare, dove una metà non corrisponde all'altra.
- B - Bordi: I bordi di un melanoma sono spesso irregolari, frastagliati, sfumati o a "carta geografica", a differenza dei bordi netti e definiti di un nevo comune.
- C - Colore: La presenza di più colori all'interno della stessa lesione (sfumature di nero, marrone, bluastro, grigio, ma anche rosso o bianco) è un campanello d'allarme. Un nevo benigno ha solitamente un colore uniforme.
- D - Diametro: La maggior parte dei melanomi ha un diametro superiore ai 6 millimetri, anche se possono essere più piccoli. È la loro evoluzione e crescita a essere preoccupante.
- E - Evoluzione: Qualsiasi cambiamento nel tempo di un neo in termini di dimensioni, forma, colore, spessore o sensazione (come prurito, sanguinamento, comparsa di croste) deve essere attentamente valutato.
Altri sintomi che possono indicare la presenza di un melanoma includono la comparsa di prurito in un neo, un cambiamento nella sensazione al tatto (il neo può diventare più duro o rilevato), o la presenza di ulcerazioni o sanguinamento. È importante notare che il melanoma, specialmente nelle fasi iniziali, solitamente non provoca dolore.
L'autoesame della pelle dovrebbe essere eseguito regolarmente, in un ambiente ben illuminato, utilizzando uno specchio per esaminare tutte le aree del corpo, comprese le zone meno visibili come il dorso, la parte posteriore delle gambe, il cuoio capelluto, i palmi delle mani, le piante dei piedi, gli spazi interdigitali e le mucose (come l'interno della bocca). Qualsiasi anomalia o cambiamento sospetto deve essere tempestivamente segnalato al proprio medico curante, che provvederà a indirizzare il paziente verso uno specialista dermatologo.
Diagnosi e Stadiazione: Determinare l'Estensione del Melanoma
La diagnosi definitiva di melanoma viene posta attraverso una biopsia escissionale, ovvero l'asportazione chirurgica della lesione sospetta, seguita dall'esame istologico al microscopio. Questo esame permette di confermare la presenza di cellule tumorali, determinarne le caratteristiche e valutare lo spessore della lesione, un fattore cruciale per la prognosi.
Una volta diagnosticato il melanoma, è fondamentale stabilirne lo stadio per pianificare il trattamento più appropriato. La stadiazione si basa sul sistema TNM (Tumore, Linfonodi, Metastasi) e considera diversi fattori:
- Spessore del tumore (T): Misurato in millimetri secondo la classificazione di Breslow, lo spessore è il parametro più importante per determinare la prognosi.
- Stadio 0 (Melanoma in situ): Il tumore è confinato all'epidermide, lo strato più superficiale della pelle. Il rischio di metastasi è molto basso.
- Stadio IA: Melanoma con spessore inferiore a 1 mm, senza ulcerazione.
- Stadio IB: Melanoma con spessore tra 1 e 2 mm, senza ulcerazione.
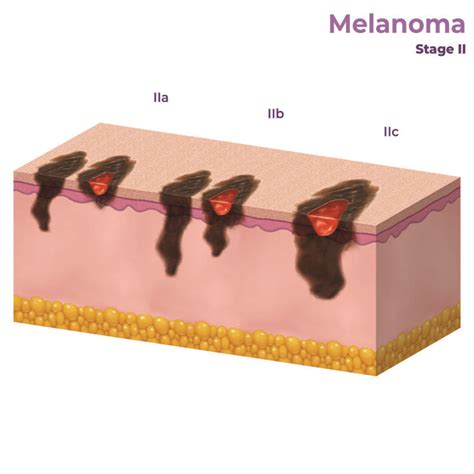
- Stadio II: Caratterizzato da uno spessore maggiore (tra 1-2 mm e oltre 4 mm) e/o presenza di ulcerazione. Il rischio di recidiva o diffusione a linfonodi o altri organi varia da intermedio ad alto.
- Coinvolgimento dei linfonodi (N): Valuta se le cellule tumorali si sono diffuse ai linfonodi regionali.
- Presenza di metastasi a distanza (M): Indica se il melanoma si è diffuso ad altri organi del corpo (polmoni, fegato, cervello, ossa, ecc.).
Per valutare la diffusione ai linfonodi regionali, in particolare nei melanomi con uno spessore pari o superiore a 1 mm, si esegue la biopsia del linfonodo sentinella. Il linfonodo sentinella è il primo linfonodo che riceve la linfa drenata dalla zona del tumore. Attraverso una linfoscintigrafia (iniezione di una sostanza tracciante debolmente radioattiva) e l'uso di una sonda radioguidata, il chirurgo individua e asporta questo linfonodo. Se l'analisi istologica rivela la presenza di cellule tumorali nel linfonodo sentinella, ciò suggerisce che la malattia potrebbe essersi diffusa ad altri linfonodi della stessa stazione. In questi casi, può essere necessario procedere con l'asportazione di tutti i linfonodi della regione interessata (linfoadenectomia).
La stadiazione completa può richiedere ulteriori indagini strumentali come la radiografia del torace, l'ecografia e/o la TAC addominale, e l'ecografia delle stazioni linfonodali regionali, per escludere la presenza di metastasi a distanza.
Trattamento del Melanoma: Approcci Chirurgici e Terapie Integrate
Il trattamento standard per il melanoma è l'asportazione chirurgica. L'intervento mira a rimuovere non solo la lesione tumorale, ma anche un margine di tessuto sano circostante per ridurre al minimo il rischio di recidiva. L'ampiezza di questo margine ("margine di sicurezza") viene determinata in base allo stadio e allo spessore del melanoma.
Chirurgia per il Melanoma:
- Biopsia escissionale: L'asportazione della lesione sospetta per la diagnosi definitiva. Per melanomi in stadio iniziale (melanoma in situ), questa procedura può essere sufficiente a garantire la guarigione.
- Ampliamento chirurgico: Dopo la diagnosi di melanoma, se la lesione è stata rimossa in toto con un margine iniziale insufficiente, si procede con un ulteriore intervento per asportare un lembo di tessuto sano più ampio attorno alla cicatrice della biopsia. Le tecniche chirurgiche moderne mirano a preservare la maggior quantità possibile di cute sana, riducendo le dimensioni delle cicatrici.
- Innesto cutaneo o lembo cutaneo: In caso di asportazione di lesioni voluminose, la chiusura della ferita potrebbe richiedere un innesto di pelle prelevata da un'altra area del corpo o la creazione di un lembo cutaneo per ricostruire la continuità della cute.
Chirurgia Linfonodale:
- Biopsia del linfonodo sentinella: Come già menzionato, è una procedura chiave per la stadiazione. Se positiva, può portare a una linfoadenectomia, ovvero l'asportazione di tutti i linfonodi della stazione interessata. Sebbene questa procedura sia fondamentale per la stadiazione e la prognosi, il suo impatto diretto sulla sopravvivenza è oggetto di continuo dibattito e ricerca, con studi clinici in corso per definire meglio i criteri di necessità.
Altre Terapie:
In aggiunta alla chirurgia, a seconda dello stadio e delle caratteristiche del melanoma, possono essere impiegate altre terapie:
- Terapia a bersaglio molecolare: Farmaci specifici che agiscono su mutazioni genetiche presenti nelle cellule tumorali, come la mutazione del gene BRAF, presente in circa la metà dei melanomi e che favorisce la crescita del tumore. Questi farmaci mirano a bloccare specificamente la crescita tumorale senza danneggiare le cellule sane.
- Immunoterapia: Farmaci che stimolano il sistema immunitario del paziente a riconoscere ed attaccare le cellule tumorali. Questa terapia è applicabile indipendentemente dalle caratteristiche molecolari del melanoma.
- Chemioterapia: Utilizzata in alcuni casi, soprattutto per melanomi avanzati o metastatici, anche se il suo impiego è progressivamente diminuito con l'avvento di terapie più mirate e immunoterapie.
- Elettrochemioterapia: Una tecnica locale che combina basse dosi di farmaci chemioterapici (come la bleomicina) con impulsi elettrici applicati direttamente sulle cellule tumorali. Gli impulsi elettrici creano pori nella membrana cellulare, facilitando la penetrazione del farmaco e aumentandone l'efficacia, specialmente per lesioni cutanee e sottocutanee localizzate.
- Radioterapia: Utilizzata in casi specifici, ad esempio per il trattamento di metastasi ossee o cerebrali sintomatiche, o come terapia palliativa.
La scelta del trattamento è sempre personalizzata e basata su una valutazione multidisciplinare che considera l'estensione della malattia, le condizioni generali del paziente, la presenza di mutazioni genetiche specifiche e le sue preferenze.
Conseguenze dell'Asportazione dei Linfonodi: Rischi e Gestione a Lungo Termine
L'asportazione chirurgica dei linfonodi, in particolare la linfoadenectomia, pur essendo necessaria in determinate fasi del melanoma, comporta una serie di rischi e potenziali complicanze, sia a breve che a lungo termine.
Rischi e Complicanze Immediate:
- Infezione: La ferita chirurgica può essere suscettibile a infezioni. È fondamentale seguire scrupolosamente le indicazioni post-operatorie per la cura della ferita e segnalare tempestivamente al medico eventuali segni di infezione (rossore, gonfiore, calore, secrezioni).
- Dolore e disagio: Dolore, gonfiore e disagio nella zona operata sono comuni nel post-operatorio e gestibili con farmaci antidolorifici prescritti dal medico.
- Ematoma: La formazione di un accumulo di sangue nella zona operata può causare gonfiore, ecchimosi e dolore, talvolta richiedendo un drenaggio.
- Complicanze dell'anestesia: Come per ogni intervento chirurgico, sussiste un rischio legato all'anestesia, che deve essere discusso con l'anestesista.
Complicanze e Implicazioni a Lungo Termine:
- Linfedema: Questa è una delle complicanze più frequenti e significative dell'asportazione dei linfonodi. L'asportazione dei linfonodi può interferire con il normale drenaggio del liquido linfatico, causando un accumulo cronico di linfa e un conseguente gonfiore persistente nella zona interessata (spesso un arto). Il linfedema può manifestarsi anche a distanza di tempo dall'intervento e richiede una gestione a lungo termine che può includere terapia fisica, massaggi linfodrenanti, indumenti compressivi e esercizi specifici. Il rischio di linfedema è maggiore dopo l'asportazione dei linfonodi inguinali (arti inferiori) rispetto a quelli ascellari (arti superiori).
- Alterazioni della sensibilità: Possono verificarsi alterazioni della sensibilità nella zona operata, come intorpidimento, formicolio o ipersensibilità, che in alcuni casi possono persistere.
- Limitazioni funzionali: L'asportazione dei linfonodi può influire sulla mobilità e sulla flessibilità dell'arto o della regione interessata. La fisioterapia è spesso raccomandata per recuperare la funzionalità.
- Rischio aumentato di infezioni: Un sistema immunitario localmente compromesso a causa della rimozione dei linfonodi può aumentare la suscettibilità alle infezioni, specialmente nelle aree colpite da linfedema. È cruciale prestare attenzione alla cura della pelle e prevenire lesioni.
- Impatto psicologico ed emotivo: Affrontare un intervento chirurgico invasivo e le sue potenziali conseguenze può avere un impatto significativo sul benessere psicologico del paziente, generando ansia, preoccupazione per la recidiva e cambiamenti nell'immagine corporea. Il supporto emotivo e psicologico è pertanto di fondamentale importanza.
È essenziale che i pazienti discutano apertamente con il proprio team medico i rischi specifici associati all'asportazione dei linfonodi in base alla loro situazione individuale. Un piano di gestione personalizzato, unito a un adeguato monitoraggio, può aiutare a gestire efficacemente le conseguenze e a mantenere una buona qualità di vita.

Prevenzione e Follow-up: Un Approccio Proattivo
La prevenzione gioca un ruolo cruciale nella lotta contro il melanoma. Le strategie principali includono:
- Protezione solare: Evitare l'esposizione al sole nelle ore più calde (dalle 11:00 alle 16:00), utilizzare creme solari con un elevato fattore di protezione (SPF superiore a 30), indossare indumenti protettivi, cappelli e occhiali da sole.
- Evitare lettini e lampade abbronzanti: Queste fonti di raggi UV artificiali sono altrettanto dannose del sole.
- Autocontrollo della pelle: Eseguire regolarmente l'autoesame per individuare precocemente eventuali cambiamenti nei nevi o la comparsa di nuove lesioni sospette.
- Visite dermatologiche periodiche: Sottoporsi a controlli regolari dal dermatologo, soprattutto per i soggetti a rischio (familiarità, numerosi nevi, nevi atipici, storia di scottature solari).
Dopo la diagnosi e il trattamento del melanoma, è fondamentale un follow-up regolare e personalizzato. Questo piano di sorveglianza, stabilito dallo specialista, include controlli clinici periodici e, se necessario, esami strumentali per monitorare la risposta al trattamento, identificare precocemente eventuali recidive o la comparsa di nuove lesioni, e gestire tempestivamente eventuali complicanze. Il percorso di cura e follow-up è un impegno a lungo termine, volto a garantire la migliore prognosi possibile e a preservare la qualità di vita del paziente.
tags: #dopo #svuotamento #inguinale #melanoma #vita