Le eruzioni cutanee, manifestazioni comuni che interessano la pelle, si presentano come cambiamenti nel colore e nella consistenza, spesso accompagnati da irritazione e gonfiore. Possono manifestarsi come rossori, prurito, dolore, ma anche sotto forma di bollicine o placchette ruvide. La loro insorgenza può essere graduale o improvvisa, e affrontare un accurato iter diagnostico è fondamentale per individuare una terapia appropriata ed evitare di peggiorare la situazione.
Comprendere le Lesioni Cutanee: Dalle Vescicole alle Bolle
Le lesioni cutanee elementari che caratterizzano queste manifestazioni includono le vescicole, piccole bolle contenenti liquido, e le bolle vere e proprie, che indicano una raccolta di liquido sieroso o siero-ematico più estesa, tipicamente in sede epidermica o dermo-epidermica. Queste lesioni si formano a causa di vari fattori, tra cui gravi scottature, esposizione a temperature estreme, attrito intenso o sfregamento.
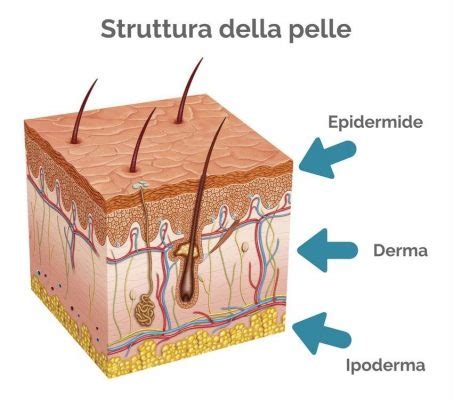
La pelle, un sottile tessuto ricoperto da peli e piccole imperfezioni, è composta da diversi strati: l'epidermide (lo strato più esterno) e il derma (la parte intermedia), formato da tessuto connettivo molle ed elastico, percorso da capillari, vasi linfatici e recettori nervosi. Le vescicole sono definite come formazioni circoscritte, di diametro inferiore ai 10 mm, rilevate rispetto al piano cutaneo. Le bolle, invece, rappresentano una raccolta di liquido tra diversi strati di pelle, originando quasi sempre in sede intraepidermica o tra l'epidermide e il derma.
Cause Infiammatorie e Irritative: Il Contatto con Agenti Esterni
Una delle cause riconosciute per l'insorgenza di eritemi e bolle è l'esposizione a agenti chimici o fisici irritanti. Questi includono la radiazione solare, solventi e detergenti aggressivi. Il contatto con tali sostanze altera la barriera protettiva della cute, creando "brecce" che permettono agli stimoli aggressivi di penetrare. L'esposizione eccessiva alla radiazione solare, ad esempio, causa l'eritema solare, una vera e propria ustione. Allo stesso modo, temperature molto fredde o molto calde possono modificare l'aspetto della pelle.
Tra le sostanze chimiche, spiccano quelle contenute nei prodotti di uso quotidiano, come cosmetici, detersivi e solventi. La loro azione alterante sull'equilibrio cutaneo è significativa.
Reazioni Allergiche: Risposte Anomale del Sistema Immunitario
Le reazioni allergiche rappresentano una delle cause più comuni di rash cutaneo. Si tratta di risposte anomale dell'organismo, e in particolare della pelle, a stimoli normalmente non patologici. Tra gli allergeni comuni figurano polline, acari della polvere, alimenti (crostacei, nocciole, arachidi), metalli (come il nichel), punture di insetti e farmaci (antibiotici, antinfiammatori da banco, antiepilettici).
Spesso, le reazioni allergiche si manifestano con l'orticaria, una condizione caratterizzata dalla comparsa di papule e prurito intenso. Il contatto con alcuni metalli può scatenare la dermatite da contatto, associata a infiammazione e prurito nelle aree esposte. In generale, la dilatazione dei vasi sanguigni legata al processo infiammatorio può tradursi in gonfiore, soprattutto in presenza di una causa allergica.
Contestualmente all'eruzione, il paziente può avvertire prurito. Questo bisogno di grattarsi, spesso presente fin dall'esordio, può innescare un'evoluzione verso lesioni secondarie, come l'eczema infetto. Tuttavia, un rash cutaneo senza prurito può comunque avere un significato patologico.

Infezioni Cutanee: La Presenza di Microrganismi
Numerosi microrganismi sono correlati alla presenza di eruzioni cutanee. Tra questi, il morbillo, un tempo quasi debellato nei Paesi occidentali, sta conoscendo una recrudescenza a causa della diminuzione delle coperture vaccinali.
La piodermite è un'infiammazione batterica della pelle che coinvolge i follicoli piliferi e può causare infiammazione, arrossamento, prurito, dolore e formazione di pustole. A differenza dei brufoli classici, che presentano una punta bianca o giallastra esterna, il brufolo sottopelle in genere non presenta alcuna punta visibile.
La follicolite è un'infezione di un follicolo pilifero, che si presenta come un piccolo foruncolo bianco o rosso alla base di un pelo. Può interessare uno o più follicoli, causando prurito o lieve dolore. In alcuni casi, può svilupparsi dopo bagni caldi o idromassaggi con acqua insufficientemente clorata, dando origine alla "follicolite da bagno caldo", causata dal batterio Pseudomonas aeruginosa.
Gli ascessi cutanei sono sacche infette piene di pus, dolorose e calde, che si sviluppano sotto la superficie della pelle. Possono variare da due a diversi centimetri di diametro. I foruncoli (pustole) sono ascessi più piccoli e superficiali che coinvolgono il follicolo pilifero e il tessuto circostante, comuni sul collo, sul viso e sulle natiche. I favi sono grappoli di foruncoli multipli collegati tra loro sotto la superficie della pelle.
Brufoli Sottopelle e Cisti: Distinguere le Lesioni
I brufoli sottopelle, o incistati, sono accumuli di pus e sebo che si formano sotto la superficie cutanea, senza un'apertura verso l'esterno. Possono variare in dimensione e consistenza, risultando duri e resistenti, e spesso persistono per settimane o mesi. A differenza dei brufoli classici, non presentano una punta visibile, sono più grandi, duri al tatto, molto dolorosi e hanno una maggiore persistenza.
Esistono diverse tipologie di lesioni che possono apparire come brufoli sottopelle:
- Grani di miglio: Piccole escrescenze cutanee causate dall'accumulo di cheratina che ostruisce i pori. Sono di colore bianco o giallastro, non infiammati e non dolorosi.
- Acne cistica: Una forma grave di acne con cisti profonde, dolorose, infiammate e che lasciano cicatrici permanenti. Si manifesta con noduli duri e dolorosi.
- Cisti sebacee: Cisti di varie dimensioni piene di sebo che si sviluppano nelle ghiandole sebacee, spesso palpabili sotto la pelle e talvolta infiammate.
È importante distinguere i brufoli sottopelle dalle cisti. Mentre i primi sono accumuli di sebo e pus dovuti a pori ostruiti, le cisti sono sacche infiammate che si formano più in profondità.

Malattie Autoimmuni: L'Attacco del Sistema Immunitario al Proprio Corpo
Il Lupus eritematoso sistemico è una malattia autoimmune in cui il sistema immunitario produce anticorpi diretti contro le strutture del corpo. In questi casi, la pelle può manifestare eruzioni cutanee significative.
Le dermatite bollosa rappresenta un gruppo di condizioni cutanee caratterizzate dalla formazione di bolle, o vesciche, con cause che spaziano da reazioni autoimmuni a predisposizioni genetiche. Nel pemfigoide bolloso, una malattia autoimmune, il sistema immunitario attacca la membrana basale della pelle, causando bolle, prurito e arrossamento. L'epidermolisi bollosa è una condizione genetica che rende la pelle estremamente fragile e suscettibile alla formazione di bolle a seguito di traumi.
Fattori Ormonali e Ambientali
La sensibilità della pelle può essere alterata da perturbazioni ormonali, come quelle che si verificano in gravidanza o in menopausa, o indotte da disturbi della tiroide o delle ovaie (sindrome dell'ovaio policistico, PCOS).
I fattori ambientali giocano un ruolo cruciale. Oltre agli stimoli chimici e fisici già menzionati, il sole, il freddo e il caldo estremo possono influenzare la salute della pelle. Anche le interazioni tra mente e pelle sono significative: molti disturbi dermatologici possono essere esacerbati da uno stato di malessere psicologico.
Diagnosi: Un Percorso Accurato
La prima fase della visita medica prevede un colloquio con il paziente per raccogliere informazioni su malattie pregresse, abitudini, terapie farmacologiche e familiarità. Laddove necessario, il medico prescrive ulteriori accertamenti.
I test allergologici includono i prick test, prove cutanee che valutano la reazione a specifici allergeni. Possono essere effettuati anche esami del sangue per ricercare anticorpi specifici (RAST) o dosare gli eosinofili.
Come si esegue il patch test per le allergie
Trattamenti e Rimedi: Strategie di Gestione
I trattamenti per la cura delle eruzioni cutanee sono numerosi e diversificati:
- Trattamenti farmacologici topici: Creme con funzione idratante, emolliente, antibiotica (per infezioni batteriche come l'impetigine), antivirale (per varicella, herpes zoster, herpes simplex) o antimicotica (per infezioni fungine come la tigna). Possono essere indicate anche creme a base di cortisone o antistaminici.
- Skincare routine adeguata: Per la prevenzione e il trattamento dei brufoli sottopelle, è essenziale una routine di cura della pelle appropriata, soprattutto per pelli a tendenza acneica. L'idratazione con creme leggere specifiche, l'uso di prodotti a base di acido salicilico o glicolico per accelerare la guarigione, e la protezione solare sono fondamentali.
- Pulizia delicata: È consigliabile lavare la pelle colpita dal rash con detergenti a base oleosa non aggressivi e asciugare tamponando delicatamente.
- Evitare rimedi "fai da te": L'applicazione di rimedi naturali come estratti di aloe vera o camomilla, o prodotti come l'olio di cocco, è sconsigliata nel tentativo di alleviare la sintomatologia. È altresì sconsigliato spremere o schiacciare i brufoli sottopelle, poiché ciò può peggiorare l'infiammazione e causare infezioni.
Gestione dei Brufoli Sottopelle: Consigli Pratici
Per prevenire e trattare i brufoli sottopelle, è essenziale seguire una skincare routine adeguata:
- Idratazione: Applicare al mattino una crema leggera specifica per pelle grassa a tendenza acneica a base di ingredienti non comedogenici, antibatterici, antinfiammatori e sebo assorbenti.
- Trattamenti specifici: Applicare quotidianamente, preferibilmente la sera, prodotti a base di acido salicilico o glicolico nelle zone interessate per accelerarne la guarigione.
- Protezione solare: La pelle con brufoli sottopelle può essere più sensibile ai raggi UV.
- Pulizia delicata: Utilizzare detergenti delicati e poco aggressivi, evitando eccessiva pulizia che può alterare il naturale strato lipidico della pelle.
- Struccarsi sempre: Rimuovere il trucco prima di dormire.
- Evitare scrub e peeling eccessivi.
- Non toccare i capelli: Evitare il contatto dei capelli con il viso.
- Prevenire traumatismi: Evitare di toccare o "spremere" i brufoli, che possono residuare in cicatrici permanenti.
- Evitare creme oleose.
- Gestire lo stress: Evitare condizioni di stress.
- Stile di vita sano: Adottare uno stile di vita sano, evitando sedentarietà, alcolici, fumo e droghe.
- Igiene personale: Non condividere asciugamani e altri oggetti intimi.
Nei casi in cui i brufoli sottopelle diventino un disturbo grave, doloroso o persistente, è necessario rivolgersi a un medico, preferibilmente un dermatologo.

Quando Consultare un Medico
Sebbene molte eruzioni cutanee non richiedano interventi d'emergenza, è fondamentale riconoscere i segnali di allarme. Patologie infettive gravi, come la meningite meningococcica, possono associarsi a eruzioni a petecchie di colore rosso-violaceo o porpora che non sbiancano alla pressione (test del vetro), indicando un'alterazione della coagulazione. In questi casi si parla di rash settico. Anche eruzioni cutanee apparentemente non serie in pazienti fragili (ad esempio, immunocompromessi) meritano un intervento medico tempestivo.
In generale, se un brufolo sottopelle persiste per più di 10 giorni, è consigliabile consultare uno specialista.
Terapie Farmacologiche Specifiche
In alcuni casi, può essere necessario instaurare una terapia farmacologica:
- Antibiotici: Utilizzati per trattare infezioni batteriche, sia per via topica che sistemica. Principi attivi comuni includono clindamicina, eritromicina e metronidazolo.
- Antimicrobici: Spesso usati in alternativa agli antibiotici per prevenire la resistenza farmacologica.
- Benzoile perossido: Inizia a basse dosi, con aumento graduale.
- Acido azelaico: Per casi lievi/moderati.
- Ormoni: Contraccettivi orali per il sesso femminile, prescritti dal medico.
- Retinoidi: Farmaci potenti come l'acido retinoico (tretinoina) o l'isotretinoina, utilizzati per trattare forme severe di acne, ma con importanti controindicazioni e effetti collaterali. Adapalene è un retinoide meno irritante per l'acne di lieve entità.
La scelta del principio attivo e della posologia più indicata spetta al medico, in base alla visita specialistica e all'esperienza maturata.
Le bolle sulla pelle, come quelle che si formano in caso di eczema bolloso, sono lesioni caratterizzate dalla raccolta di liquido limpido. Il trattamento può includere creme a base di corticosteroidi e, se le vesciche diventano troppo grandi, è possibile forarle e applicare un antisettico.
Affrontare le eruzioni cutanee e le lesioni bollose richiede un approccio informato e, quando necessario, l'intervento di professionisti sanitari per garantire una diagnosi accurata e un piano di trattamento efficace.
tags: #eritema #bolle #sottopelle #olio