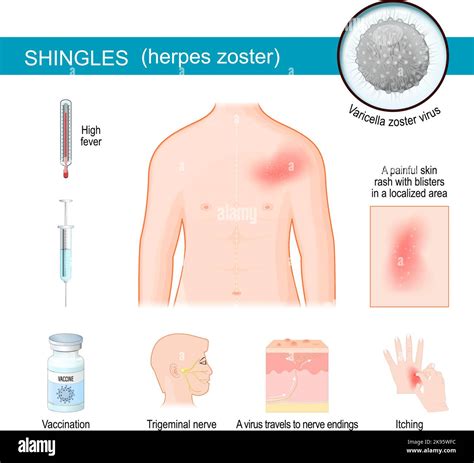
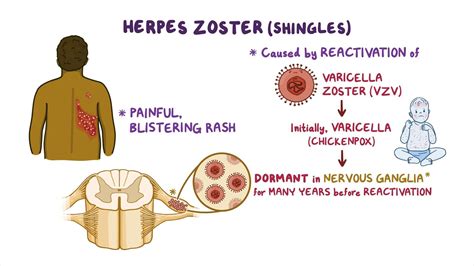
L'Herpes Zoster, comunemente noto come fuoco di Sant'Antonio, è una patologia infettiva causata dalla riattivazione del virus Varicella-Zoster (VZV). Questo virus, lo stesso che provoca la varicella, rimane latente nei gangli nervosi del sistema nervoso centrale dopo l'infezione primaria e può riattivarsi in seguito a un indebolimento temporaneo delle difese immunitarie. La malattia si manifesta tipicamente con dolore, bruciore, formicolio o prurito in una specifica area del corpo, seguiti da un'eruzione cutanea caratterizzata da una striscia di vescicole arrossate lungo il decorso di un nervo, quasi sempre unilaterale.
La maggior parte dei casi di Herpes Zoster si risolve spontaneamente, ma è fondamentale una gestione adeguata per prevenire possibili complicazioni, che possono essere più serie in persone anziane o immunocompromesse. La diagnosi è principalmente clinica, basata sull'osservazione dei sintomi e delle lesioni cutanee. La terapia, che include farmaci antivirali, è più efficace se iniziata entro 3 giorni dall'insorgenza dei sintomi, contribuendo a ridurre la durata e la gravità della malattia, oltre a diminuire il rischio di complicanze. Le vaccinazioni anti-Zoster rappresentano oggi la strategia preventiva più efficace, raccomandate in particolare per le persone over 50.
Sintomatologia e Decorso dell'Herpes Zoster
L'Herpes Zoster si sviluppa tipicamente in fasi successive. I primi segni, che possono precedere l'eruzione cutanea di diversi giorni, includono dolore, bruciore, formicolio o prurito localizzati in una specifica area del corpo. Questi sintomi sono dovuti all'attacco del virus ai nervi sensoriali. La severità del dolore può variare notevolmente, da moderata a insopportabile, e spesso è descritto come bruciante, pulsante, acuto o simile a una scossa elettrica. Un'elevata sensibilità al tatto nella zona colpita è un altro sintomo comune, dove anche il minimo contatto può provocare dolore intenso. Oltre al dolore, molte persone sperimentano anche prurito.
Successivamente, solitamente da uno a cinque giorni dopo l'inizio del dolore, compare l'eruzione cutanea. Questa si sviluppa inizialmente come macchie rosse che evolvono rapidamente in piccole vescicole piene di liquido. Queste vescicole si raggruppano lungo il percorso di un nervo specifico, seguendo un pattern che si estende su una sola parte del corpo, come il tronco, il viso o la schiena. Questa distribuzione è nota come dermatomero. Le vescicole sono inizialmente chiare e piene di un fluido sieroso, ma con il tempo possono diventare più grandi, rompersi e formare croste che persistono per diversi giorni o settimane prima di cadere.
In alcuni casi, l'Herpes Zoster può essere accompagnato da sintomi sistemici come febbre, brividi, mal di testa e affaticamento generale, indicativi di una risposta del sistema immunitario all'infezione virale. Possono anche manifestarsi disturbi gastrointestinali come diarrea, dolore addominale o nausea.
La durata dell'episodio acuto di Herpes Zoster varia da persona a persona, ma generalmente si estende dalle due alle sei settimane. Dopo la guarigione delle lesioni cutanee, in alcuni casi, può persistere una condizione chiamata nevralgia post-erpetica (NPH). Questa è una forma di dolore neuropatico cronico che può durare mesi o addirittura anni, ed è caratterizzata da sensazioni di bruciore, lancinanti o simili a scosse elettriche nella zona precedentemente colpita. La nevralgia post-erpetica può essere debilitante e influenzare significativamente la qualità della vita.
Se l'Herpes Zoster colpisce il viso, può coinvolgere gli occhi (Herpes Zoster oftalmico), causando dolore oculare, arrossamento, sensibilità alla luce e disturbi visivi. In questi casi, è fondamentale un'attenzione medica immediata per evitare danni permanenti alla vista. Allo stesso modo, se il virus coinvolge i nervi vicino alle orecchie, possono manifestarsi problemi uditivi, vertigini o perdita dell'udito. In rari casi, il virus può diffondersi al cervello o al midollo spinale, causando complicazioni neurologiche gravi come encefalite o meningite.
Cause e Fattori di Rischio della Riattivazione Virale
L'Herpes Zoster è causato dalla riattivazione del virus Varicella-Zoster (VZV), lo stesso virus che provoca la varicella. Dopo l'infezione primaria, il VZV non viene eliminato dall'organismo, ma rimane latente, ovvero in uno stato dormiente, nei gangli nervosi, in particolare nei gangli delle radici dorsali del sistema nervoso centrale.
Non è sempre chiaro cosa scateni la riattivazione del virus, ma si ritiene che un sistema immunitario indebolito svolga un ruolo cruciale. Diversi fattori possono contribuire a questo indebolimento e favorire la riattivazione del VZV:
- Età Avanzata: L'incidenza dell'Herpes Zoster aumenta significativamente con l'età. Le persone di età superiore ai 50 anni sono a maggior rischio, e questo rischio cresce ulteriormente con l'invecchiamento. Questo è dovuto a una naturale diminuzione dell'efficacia del sistema immunitario con l'età, che rende più difficile mantenere il virus in uno stato latente. Gli anziani sono anche più suscettibili a complicazioni come la nevralgia post-erpetica.
- Sistema Immunitario Compromesso: Individui con un sistema immunitario indebolito sono particolarmente vulnerabili. Ciò include persone con malattie croniche come HIV/AIDS, coloro che ricevono trattamenti immunosoppressori (come chemioterapia, farmaci post-trapianto o corticosteroidi a lungo termine) o pazienti trapiantati d'organo. Un sistema immunitario debole non è più in grado di controllare efficacemente il virus latente, facilitandone la riattivazione. Queste persone tendono a sviluppare forme più gravi di Herpes Zoster e un rischio maggiore di complicazioni.
- Stress: Sia lo stress psicologico che quello fisico possono agire da fattori scatenanti. Situazioni stressanti come lutti, divorzi, cambiamenti significativi nella vita, traumi emotivi o anche traumi fisici (come interventi chirurgici o infortuni) possono abbassare temporaneamente le difese immunitarie, favorendo la riattivazione del virus.
- Malattie Specifiche: Alcune malattie che influenzano il sistema immunitario possono aumentare il rischio di sviluppare l'Herpes Zoster.
- Gravidanza: Sebbene il rischio sia generalmente basso, in alcuni casi, le donne in gravidanza che non hanno mai avuto la varicella possono contrarre l'infezione primaria, che poi può riattivarsi come Herpes Zoster. Tuttavia, è più comune che la preoccupazione sia legata alla varicella contratta durante la gravidanza e ai suoi potenziali effetti sul feto.
È importante notare che l'Herpes Zoster non è contagioso nel senso che non si trasmette direttamente da una persona all'altra. Tuttavia, il virus VZV può essere trasmesso a individui che non hanno mai avuto la varicella o non sono stati vaccinati. Questo avviene attraverso il contatto diretto con il liquido delle vescicole attive. Una volta che tutte le lesioni si sono trasformate in croste secche, il virus non è più trasmissibile.
HERPES ZOSTER: prevenzione e profilassi per i soggetti a rischio per patologia, per età, per terapie
L'Esposizione al Sole Dopo l'Herpes Zoster: Rischi e Precauzioni
La domanda specifica riguardo all'esposizione al sole dopo un episodio di Herpes Zoster è particolarmente rilevante, soprattutto per chi ha prenotato vacanze estive. È fondamentale comprendere i potenziali rischi e le precauzioni da adottare.
Potenziali Conseguenze dell'Esposizione Solare:
- Rischio di Iperpigmentazione o Cicatrici Permanenti: La pelle che ha subito l'eruzione cutanea dell'Herpes Zoster, specialmente se le vescicole erano estese o si sono verificate lesioni, può essere più sensibile e suscettibile a cambiamenti di pigmentazione. L'esposizione diretta e prolungata ai raggi UV può peggiorare l'iperpigmentazione post-infiammatoria (macchie scure) o ipopigmentazione (macchie chiare) e rendere le cicatrici più evidenti.
- Rischio di Riattivazione o Peggioramento dei Sintomi: Sebbene non ci siano prove definitive che l'esposizione al sole causi direttamente una riattivazione dell'Herpes Zoster, uno stress significativo per la pelle, come un'ustione solare, potrebbe teoricamente indebolire ulteriormente le difese locali e potenzialmente favorire una riattivazione o un peggioramento dei sintomi in soggetti predisposti. Questo è particolarmente vero se il sistema immunitario non si è ancora completamente ripreso dall'episodio di Zoster.
- Rischio di Infezioni Secondarie: La pelle danneggiata dall'Herpes Zoster è più vulnerabile alle infezioni batteriche secondarie. L'eccessiva esposizione al sole, soprattutto in ambienti umidi come la spiaggia o la piscina, potrebbe aumentare questo rischio se le lesioni non sono completamente guarite o se la pelle è ancora irritata.
- Aumento del Rischio di Nevralgia Post-Epetica: Alcune ricerche suggeriscono che l'Herpes Zoster potrebbe essere associato a un aumentato rischio di eventi cardiovascolari come infarto del miocardio e ictus, specialmente nei primi mesi successivi all'infezione. Sebbene l'esposizione solare non sia direttamente collegata a questi rischi, un'eccessiva esposizione che porta a stress per il corpo o a infiammazioni potrebbe indirettamente influire sul recupero generale e sulla gestione dei fattori di rischio.
Precauzioni e Consigli Pratici:
- Consultare il Medico: Prima di qualsiasi esposizione significativa al sole, è fondamentale consultare il proprio medico curante o uno specialista (dermatologo o neurologo). Il medico potrà valutare lo stato di guarigione delle lesioni, la gravità dell'episodio passato e fornire indicazioni personalizzate basate sulla situazione clinica specifica.
- Protezione Solare Massima: Se il medico autorizza l'esposizione al sole, è imperativo utilizzare una protezione solare ad altissimo fattore (SPF 50+). Applicare la crema solare abbondantemente e frequentemente, soprattutto dopo aver nuotato o sudato. È consigliabile scegliere creme solari a largo spettro che proteggano sia dai raggi UVA che UVB.
- Evitare l'Esposizione Diretta nelle Ore Centrali: Limitare l'esposizione al sole durante le ore più calde della giornata (generalmente tra le 11:00 e le 16:00), quando i raggi UV sono più intensi.
- Indumenti Protettivi: Indossare abiti leggeri e coprenti, cappelli a tesa larga e occhiali da sole per proteggere la pelle e gli occhi dai raggi solari diretti.
- Idratazione: Mantenere la pelle idratata è importante per favorire la guarigione e la rigenerazione cutanea. Utilizzare creme idratanti specifiche per pelli sensibili o post-infiammatorie.
- Ascoltare il Proprio Corpo: Prestare attenzione a eventuali segnali di disagio, bruciore o peggioramento dei sintomi. In caso di comparsa di nuovi dolori o eruzioni cutanee, interrompere immediatamente l'esposizione al sole e consultare un medico.
- Nuoto: Il nuoto, di per sé, è generalmente un'attività benefica per la riabilitazione e il benessere generale. Tuttavia, è importante assicurarsi che la pelle sia completamente guarita e non vi siano lesioni aperte prima di immergersi in piscine o mare, per evitare infezioni secondarie o irritazioni.
Nel caso specifico del paziente che ha avuto un Herpes Zoster al trigemino fronto-oftalmico, la cautela deve essere ancora maggiore. Questa localizzazione può comportare complicazioni oculari, e l'esposizione solare, soprattutto senza un'adeguata protezione, potrebbe peggiorare la sensibilità alla luce o causare irritazioni oculari.
Per quanto riguarda le difese immunitarie, è sempre consigliabile mantenere uno stile di vita sano, che includa una dieta equilibrata, un'adeguata attività fisica e un buon riposo. In caso di dubbi o preoccupazioni, il medico può valutare la necessità di specifici integratori o trattamenti per supportare il sistema immunitario.
In conclusione, è possibile andare al mare e nuotare dopo un attacco di Herpes Zoster, ma solo dopo aver ottenuto il parere favorevole del medico e adottando rigorose misure di protezione solare. La priorità deve essere sempre la completa guarigione e la prevenzione di recidive o complicazioni.