L'herpes simplex, una diffusa infezione virale, si manifesta frequentemente con lesioni cutanee dolorose e fastidiose. Sebbene possa colpire diverse parti del corpo, la sua presenza sulla guancia, spesso associata all'herpes labiale, merita un'attenzione specifica per comprendere le cause, riconoscere i sintomi e adottare le strategie di gestione più efficaci. Una volta contratto, il virus rimane nell'organismo per tutta la vita, rendendo la comprensione della sua natura e del suo comportamento fondamentale per chi ne è affetto.
Comprendere il Virus Herpes Simplex
L'herpes simplex è un'infezione virale cronica causata dal virus herpes simplex (HSV), appartenente alla famiglia degli Herpesviridae. Questo virus si distingue per la sua capacità di stabilire un'infezione latente nel sistema nervoso, il che significa che, dopo l'infezione primaria, il virus non viene eliminato dall'organismo ma rimane in uno stato dormiente, pronto a riattivarsi in determinate circostanze.
Esistono due tipi principali di virus herpes simplex che possono causare infezioni nell'uomo:
- HSV-1 (Herpes Simplex Virus di tipo 1): Tradizionalmente associato all'herpes labiale, comunemente chiamato "febbre sul labbro" o "herpes delle labbra". Questo tipo di virus è molto diffuso e spesso contratto durante l'infanzia, solitamente attraverso il contatto con la saliva infetta, baci, o la condivisione di oggetti personali come bicchieri, posate o asciugamani. Sebbene sia la causa più comune dell'herpes labiale, l'HSV-1 può occasionalmente causare anche infezioni genitali, in particolare a seguito di rapporti orali. L'infezione da HSV-1 è particolarmente frequente nei primi 5 anni di vita. La sua localizzazione latente avviene tipicamente nel nervo trigemino, una delle principali vie nervose del viso.
- HSV-2 (Herpes Simplex Virus di tipo 2): È il principale responsabile dell'herpes genitale, una forma che colpisce la zona genitale e perianale. La trasmissione dell'HSV-2 avviene prevalentemente per via sessuale, attraverso rapporti non protetti con un partner infetto. Il virus può diffondersi sia durante un'infezione erpetica attiva, sia nei momenti di latenza attraverso un fenomeno chiamato "shedding virale asintomatico". La localizzazione latente dell'HSV-2 si riscontra nei gangli nervosi sacrali, vicino alla regione genitale.
È importante notare che, sebbene ogni tipo di HSV sia più comunemente associato a specifiche aree del corpo, entrambi possono infettare altre regioni, tra cui gli occhi, le dita e, in casi rari e più gravi, il sistema nervoso centrale.

La famiglia degli Herpesviridae comprende in realtà 8 tipi di virus che possono colpire l'essere umano, ma HSV-1 e HSV-2 sono quelli più comunemente associati alle infezioni ricorrenti di bocca e genitali. Altri herpesvirus, come il Varicella-Zoster Virus (VZV) che causa la varicella e il fuoco di Sant'Antonio, l'Epstein-Barr Virus (EBV) associato alla mononucleosi, e il Citomegalovirus (CMV), presentano caratteristiche, modalità di trasmissione e manifestazioni cliniche distinte, spesso più gravi rispetto a HSV-1 e HSV-2.
Trasmissione e Contagio: Come si Acquisisce l'Herpes
La trasmissione dell'herpes simplex avviene principalmente attraverso il contatto diretto con le lesioni attive o con le secrezioni di una persona infetta. La contagiosità è massima durante le fasi in cui sono presenti vescicole o lesioni visibili, ma la trasmissione può avvenire anche in assenza di sintomi evidenti, grazie allo "shedding virale asintomatico", ovvero quando il virus è presente sulla pelle o sulle mucose senza causare manifestazioni visibili.
Le modalità di trasmissione variano leggermente a seconda del tipo di HSV:
- HSV-1: Si trasmette tipicamente attraverso lo scambio di saliva (baci), la condivisione di oggetti contaminati come bicchieri, posate, spazzolini da denti, asciugamani, rossetti o altri cosmetici. Può essere contratto anche attraverso rapporti sessuali orali, portando a infezioni genitali.
- HSV-2: Il contagio avviene prevalentemente per via sessuale, tramite rapporti vaginali, anali e orali non protetti con un partner infetto. Il virus può diffondersi sia in presenza di ulcere evidenti sia durante i periodi di latenza.
Un'altra importante via di trasmissione è quella verticale, dalla madre al neonato. Questo può verificarsi durante il parto, quando il neonato entra in contatto con le secrezioni infette presenti nel canale vaginale della madre, specialmente se questa ha un'infezione genitale attiva. Raramente, la trasmissione può avvenire anche durante la gravidanza.
È fondamentale sottolineare che l'assenza di consapevolezza sull'infezione contribuisce alla sua diffusione: molte persone con l'herpes non manifestano sintomi palesi e possono quindi trasmettere il virus inconsapevolmente. A livello globale, le stime indicano che oltre il 67% della popolazione mondiale è infetta da HSV-1, mentre circa il 13% è affetta da HSV-2.
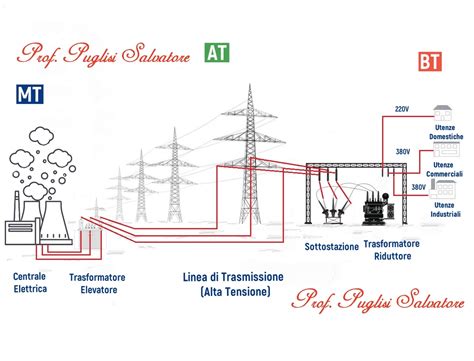
Riconoscere i Sintomi: Dalle Vescicole al Malessere Generale
I sintomi dell'herpes simplex variano in base alla sede dell'infezione e al tipo di virus (HSV-1 o HSV-2), ma condividono caratteristiche comuni. Le manifestazioni possono verificarsi sia durante l'infezione primaria (la prima volta che si contrae il virus) sia negli episodi successivi di riattivazione del virus.
Fase Prodromica:Prima della comparsa delle vescicole, molte persone avvertono sintomi prodromici, ovvero segnali premonitori. Questi includono sensazioni di:
- Formicolio
- Bruciore
- Prurito
- Tensione o fastidio nella zona in cui compariranno le lesioni.Queste sensazioni possono durare da pochi minuti a diverse ore.
Fase delle Vescicole e Ulcere:Il segno caratteristico dell'herpes simplex è la comparsa di piccole vescicole raggruppate su una base eritematosa (arrossata).
- Herpes sulla Guancia/Labbra (HSV-1): Le vescicole si formano tipicamente attorno alla bocca e alle labbra, ma possono estendersi anche ad altre aree del viso. Queste lesioni sono spesso dolorose e possono causare un notevole disagio.
- Herpes Genitale (HSV-2): Le vescicole compaiono sui genitali esterni, nell'area perianale, sulle cosce o sui glutei. Nelle donne possono interessare vulva, vagina e cervice; negli uomini, pene e scroto. Il dolore durante la minzione è un sintomo comune nei casi di herpes genitale.
Dopo alcuni giorni, le vescicole si rompono, lasciando piccole ulcerazioni dolorose. Queste ulcere rapidamente formano una crosta. Dopo circa 5-10 giorni, la crosta cade e l'episodio infettivo si risolve.
Sintomi Sistemici:Durante l'infezione primaria, o in episodi più gravi, possono manifestarsi sintomi sistemici simili all'influenza:
- Febbre
- Mal di testa (cefalea)
- Dolori muscolari (mialgia)
- Malessere generale
- Linfonodi ingrossati, specialmente nella zona del collo o inguinale.
Nelle donne con herpes genitale, possono svilupparsi vescicole interne nella vagina o sulla cervice uterina. Queste lesioni interne provocano meno dolore e non sono visibili esternamente.
Fattori Scatenanti e Riattivazione del Virus
Una volta che l'HSV è entrato nell'organismo, rimane latente nei gangli nervosi e può riattivarsi periodicamente. La frequenza delle recidive varia notevolmente da persona a persona. Alcuni individui hanno episodi molto frequenti (anche mensili), mentre altri possono avere pochissime recidive nell'arco di anni. Le recidive sono spesso meno gravi rispetto alla prima infezione, ma possono essere scatenate da una serie di fattori specifici:
- Stress emotivo o fisico intenso: Periodi di forte stress, ansia o affaticamento possono abbassare le difese immunitarie, favorendo la riattivazione del virus.
- Malattie febbrili: La comparsa di febbre, come quella associata a un raffreddore o a un'influenza, è un comune fattore scatenante.
- Traumi fisici: Eventi come interventi odontoiatrici, lesioni cutanee o traumi nella zona interessata dall'infezione latente possono innescare una riattivazione.
- Esposizione prolungata ai raggi UV: Un'eccessiva esposizione delle labbra o della pelle alla luce solare, specialmente durante l'estate, può essere un fattore scatenante, in particolare per l'herpes labiale.
- Soppressione del sistema immunitario: Condizioni che indeboliscono il sistema immunitario, come l'assunzione di farmaci immunosoppressori (ad esempio, dopo un trapianto d'organo) o patologie come l'HIV, aumentano il rischio di riattivazioni frequenti e più gravi.
- Cambiamenti ormonali: In alcune donne, le fluttuazioni ormonali legate al ciclo mestruale possono scatenare episodi di herpes genitale.
Spesso, la causa scatenante esatta di una riattivazione rimane sconosciuta.
Diagnosi: Come Viene Identificato l'Herpes
La diagnosi dell'herpes simplex si basa principalmente sull'osservazione clinica delle lesioni caratteristiche. Il medico curante, o uno specialista appropriato come un dermatologo, un ginecologo, un otorinolaringoiatra o un oculista a seconda della localizzazione, può solitamente riconoscere le ulcere causate dall'herpes.
Durante la visita, il medico si concentra sull'osservazione delle vescicole e raccoglie informazioni dettagliate sulla storia clinica del paziente, inclusi episodi precedenti di herpes, sintomi recenti e fattori di rischio. In molti casi, l'esame clinico è sufficiente per confermare la diagnosi.
Tuttavia, in caso di dubbi, o per confermare la presenza del virus e distinguerne il tipo, possono essere eseguiti diversi test di laboratorio:
- Esame clinico delle lesioni: Il medico identifica l'herpes osservando le caratteristiche delle lesioni (vescicole o ulcere), valutando la loro distribuzione e localizzazione.
- Test virologici:
- Coltura virale: Consiste nel prelevare un campione di fluido dalle vescicole per coltivare e identificare il virus. Questo test è più efficace se eseguito durante il periodo attivo dell'infezione.
- Test PCR (Polymerase Chain Reaction): Questo test rileva il DNA virale e può confermare la presenza dell'herpes simplex anche quando le lesioni non sono più visibili. La PCR è un esame molto sensibile e specifico.
- Test di Tzanck: Un esame microscopico del materiale raschiato dalla base di una vescicola scoppiata. Permette di osservare cellule infette ingrandite (cellule giganti), caratteristiche delle infezioni virali da herpesvirus.
- Esami del sangue (Test sierologico): Identificano la presenza di anticorpi specifici che il sistema immunitario produce contro il virus dell'herpes simplex. Questi test possono distinguere tra HSV-1 e HSV-2 e indicare se l'infezione è recente o pregressa. Sono particolarmente utili per diagnosticare infezioni asintomatiche o per confermare l'esposizione passata al virus.
Se si sospetta un'infezione cerebrale (encefalite erpetica), possono essere necessarie indagini più approfondite come una risonanza magnetica per immagini (RMI) del cervello e una puntura lombare (rachicentesi) per analizzare il liquido cerebrospinale.
Tutto quello che c'è da sapere sull'Herpes
Trattamento: Gestire i Sintomi e Ridurre le Recidive
Ad oggi, non esiste una cura definitiva in grado di eliminare completamente il virus dell'herpes simplex dall'organismo. Tuttavia, i trattamenti disponibili mirano a gestire i sintomi, alleviare il disagio e ridurre la frequenza e la gravità delle recidive.
I farmaci antivirali rappresentano il cardine del trattamento. Essi agiscono inibendo la replicazione del virus. Possono essere somministrati per via orale, topica (creme, pomate) o, nei casi più gravi, endovenosa. I farmaci antivirali più comuni includono:
- Aciclovir
- Valaciclovir
- Famciclovir
- Penciclovir
- Idoxuridina
- Trifluridina (spesso usata in colliri per l'herpes oculare)
- Foscarnet (utilizzato in casi di resistenza all'aciclovir)
Il trattamento antivirale è più efficace se iniziato precocemente, idealmente ai primi sintomi prodromici (formicolio, bruciore) e prima che le vescicole si sviluppino completamente. L'assunzione tempestiva può abbreviarne la durata e la gravità dei sintomi, riducendo il tempo di guarigione di uno o due giorni.
Per chi soffre di episodi ricorrenti e dolorosi, può essere indicata una terapia soppressiva a lungo termine, che prevede l'assunzione quotidiana di farmaci antivirali per ridurre significativamente la frequenza delle riacutizzazioni e il rischio di trasmissione ad altre persone. Tuttavia, anche con la terapia soppressiva, la trasmissione non è completamente esclusa.
Oltre agli antivirali, altri trattamenti possono offrire sollievo:
- Antibiotici: Vengono prescritti solo per trattare eventuali infezioni batteriche secondarie che possono sovrapporsi alle vescicole erpetiche.
- Anestetici locali: Creme o gel contenenti anestetici (come benzocaina o lidocaina) possono essere applicati per alleviare il dolore e il bruciore associati alle lesioni.
- Cloruro di alluminio: Può essere utilizzato per alleviare il fastidio e il prurito.
- Farmaci antinfiammatori non steroidei (FANS) per uso topico: Possono aiutare a diminuire l'infiammazione locale.
- Creme cicatrizzanti e idratanti: Promuovono la guarigione delle lesioni e leniscono bruciore e irritazione.
È importante notare che alcuni rimedi casalinghi, come l'applicazione di ghiaccio sulla zona colpita per ridurre gonfiore e disagio, o l'uso di aloe vera per le sue proprietà lenitive, possono offrire un sollievo aggiuntivo, ma devono essere utilizzati con cautela e sempre sotto la supervisione di un medico. L'idea che il dentifricio possa trattare l'herpes labiale è un mito privo di fondamento scientifico; al contrario, l'applicazione di sostanze irritanti può aggravare le lesioni.
Prevenzione: Strategie per Ridurre il Rischio di Contagio e Recidive
La prevenzione dell'herpes simplex si articola su due fronti principali: ridurre il rischio di contrarre l'infezione e minimizzare la possibilità di riattivazioni e trasmissione.
Prevenzione del Contagio:
- Evitare il contatto diretto: È fondamentale evitare il contatto con le lesioni attive di persone infette. Questo include non condividere oggetti personali come bicchieri, posate, asciugamani, rossetti o strumenti per il trucco.
- Igiene personale: Lavarsi frequentemente le mani, specialmente dopo aver toccato aree potenzialmente a rischio o dopo aver toccato le proprie lesioni.
- Sesso protetto: L'uso del preservativo durante i rapporti sessuali riduce significativamente il rischio di trasmissione dell'herpes genitale (HSV-2), anche se non garantisce una protezione totale poiché il virus può essere presente su aree non coperte dal preservativo. Limitare il numero di partner sessuali contribuisce ulteriormente alla prevenzione.
- Consapevolezza e comunicazione: Informare il proprio partner sessuale se si è affetti da herpes è cruciale per prendere precauzioni.
Prevenzione delle Recidive e della Trasmissione:
- Identificare e gestire i fattori scatenanti: Essere consapevoli dei propri fattori scatenanti (stress, esposizione solare, febbre) permette di adottare misure preventive. Ad esempio, chi è sensibile al sole dovrebbe evitare l'esposizione prolungata o utilizzare filtri solari ad alta protezione sulle labbra.
- Supporto al sistema immunitario: Una dieta equilibrata, ricca di vitamine, minerali e grassi essenziali omega-3, può supportare il sistema immunitario e contribuire a una migliore gestione dell'infezione.
- Farmaci antivirali preventivi: Per le persone con episodi ricorrenti e frequenti, la terapia soppressiva a lungo termine con farmaci antivirali prescritti dal medico può ridurre significativamente la frequenza delle riattivazioni e il rischio di trasmissione al partner.
- Gestione dello stress: Tecniche di rilassamento e un corretto stile di vita possono aiutare a gestire lo stress, un noto fattore scatenante.
È importante ricordare che, anche con un'adeguata prevenzione, il virus dell'herpes simplex rimane latente nel corpo e può riattivarsi in futuro. La gestione a lungo termine dell'infezione richiede una combinazione di consapevolezza, buone pratiche igieniche e, quando necessario, trattamenti medici mirati.
Complicanze Rare ma Potenzialmente Gravi
Sebbene nella maggior parte dei casi l'herpes simplex si manifesti con lesioni cutanee benigne e autolimitanti, in determinate circostanze, specialmente in soggetti con sistema immunitario compromesso, possono verificarsi complicanze più serie:
- Infezioni diffuse: In neonati o persone con immunodeficienza (ad esempio, affetti da HIV), l'infezione può diffondersi a organi interni come l'esofago, i polmoni o il colon, causando ulcere progressive e infezioni sistemiche.
- Herpes oculare (Cheratite erpetica): L'HSV-1 può infettare la cornea dell'occhio, causando un'ulcera dolorosa, lacrimazione, sensibilità alla luce e vista offuscata. Senza trattamento, può portare a una significativa perdita della vista e cicatrizzazione corneale.
- Eczema herpeticum: I lattanti o gli adulti affetti da eczema atopico possono sviluppare un'infezione da HSV potenzialmente grave nelle aree cutanee interessate dall'eczema.
- Patereccio erpetico: L'HSV può penetrare attraverso una lesione cutanea in un dito, causando gonfiore, dolore e arrossamento del polpastrello. Questo è più comune tra gli operatori sanitari che non indossano guanti.
- Encefalite erpetica: L'HSV può infettare il cervello, causando un'encefalite che si manifesta con stato confusionale, febbre e convulsioni. Questa è una complicanza rara ma potenzialmente letale.
- Herpes neonatale: Se una madre ha un'infezione genitale da herpes attiva durante il parto, c'è il rischio di trasmettere il virus al neonato. L'herpes neonatale è una condizione grave che può portare a malattia diffusa, infezione cerebrale o cutanea, con un alto tasso di mortalità e danni cerebrali permanenti anche con trattamento.
La gestione di queste complicanze richiede un intervento medico tempestivo e spesso trattamenti antivirali endovenosi intensivi.