La fibrillazione atriale (FA) rappresenta la più comune aritmia cardiaca osservata nella pratica clinica, caratterizzata da un ritmo atriale rapido e irregolarmente irregolare. Questa condizione colpisce milioni di adulti, con una prevalenza che aumenta significativamente con l'età e una maggiore incidenza negli uomini e nelle persone di etnia caucasica. La FA non è solo un disturbo del ritmo cardiaco, ma una patologia complessa con profonde implicazioni sulla salute cardiovascolare generale, che richiede un approccio terapeutico multiforme che include la gestione dell'idratazione parenterale in determinati contesti clinici.
Comprendere la Fibrillazione Atriale: Meccanismi Elettrofisiologici e Fattori Scatenanti
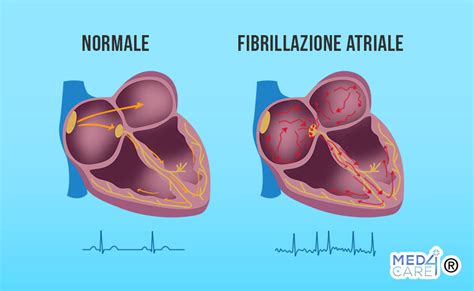
La fibrillazione atriale è iniziata e mantenuta da una complessa interazione di meccanismi elettrofisiologici e strutturali. Inizialmente, la FA è spesso innescata da un automatismo focale o da micro-rientri che originano prevalentemente dai manicotti muscolari delle vene polmonari, strutture adiacenti agli atri. Questo innesco iniziale porta a un rimodellamento elettrico atriale, che favorisce la formazione di circuiti di rientro funzionali, come rotori o onde spirali rapide e localizzate. Con il progredire della patologia, si verifica un rimodellamento strutturale atriale, caratterizzato da fibrosi, che permette la circolazione di fronti d'onda di attivazione rientranti attorno a barriere anatomiche, come cicatrici. Questo processo, insieme ad altri fenomeni, genera molteplici onde di attivazione atriale disorganizzate.
Nella FA, gli atri cessano di contrarsi efficacemente, e il sistema di conduzione atrioventricolare (AV) viene bombardato da un elevato numero di stimoli elettrici. Ciò si traduce in una trasmissione dell'impulso incoerente e in una frequenza ventricolare irregolarmente irregolare, che spesso rientra nel range della tachicardia.
Le cause più frequenti di fibrillazione atriale sono molteplici e includono:
- Ipertensione: La pressione arteriosa elevata cronica esercita uno stress sul cuore, portando a cambiamenti strutturali e funzionali degli atri.
- Coronaropatia: La malattia delle arterie coronarie può compromettere l'apporto di sangue al muscolo cardiaco, inclusi gli atri, favorendo l'insorgenza di aritmie.
- Cardiomiopatia: Qualsiasi malattia del muscolo cardiaco può alterare la sua struttura e funzione elettrica, predisponendo alla FA.
- Patologie valvolari cardiache: Condizioni come la stenosi mitralica, l'insufficienza mitralica e l'insufficienza tricuspidale possono causare un aumento delle pressioni atriali e un rimodellamento che favorisce la FA.
- Ipertiroidismo: L'eccesso di ormoni tiroidei può accelerare il battito cardiaco e aumentare l'eccitabilità miocardica.
- Consumo eccessivo di alcol: La cosiddetta "sindrome del cuore in vacanza" o binge drinking può scatenare episodi di FA.
Cause meno frequenti, ma comunque significative, includono:
- Embolia polmonare: Un coagulo di sangue nei polmoni può stressare il cuore destro e influenzare il ritmo atriale.
- Difetti del setto atriale e altri difetti cardiaci congeniti: Anomalie strutturali presenti dalla nascita possono predisporre alla FA.
- Broncopneumopatia cronica ostruttiva (BPCO): Le patologie respiratorie croniche possono causare ipossia e stress sul cuore.
- Apnea del sonno: Interruzioni della respirazione durante il sonno possono portare a variazioni dell'ossigenazione e stress autonomico, favorendo la FA.
- Miocardite e Pericardite: Infiammazioni del muscolo cardiaco o del sacco pericardico possono alterare la conduzione elettrica.
Si definisce fibrillazione atriale isolata la FA che si verifica in pazienti di età inferiore ai 60 anni senza una causa identificabile sottostante.
Classificazione della Fibrillazione Atriale: Un Quadro Temporale
La comprensione della durata e della ricorrenza degli episodi di fibrillazione atriale è fondamentale per la gestione clinica. La FA viene classificata come segue:
- Fibrillazione atriale parossistica: Episodi che durano meno di una settimana e che si risolvono spontaneamente o con un intervento. Questi episodi possono ripresentarsi.
- Fibrillazione atriale persistente: Episodi che durano più di una settimana e che richiedono un intervento per il ripristino del ritmo sinusale.
- Fibrillazione atriale persistente di lunga durata: Episodi che superano un anno, ma per i quali è ancora possibile tentare il ripristino del ritmo sinusale.
- Fibrillazione atriale permanente: Condizione in cui il ripristino del ritmo sinusale non è più possibile, o non viene più tentato.
Il rimodellamento atriale, un processo indotto dai ritmi rapidi persistenti, rende la conversione al ritmo sinusale più difficile con il passare del tempo. Questo rimodellamento include una diminuzione della refrattarietà atriale, una dispersione spaziale di questa refrattarietà, un rallentamento della velocità di conduzione atriale o una combinazione di questi fattori.
Sintomatologia: Dall'Asintomaticità ai Sintomi Riconoscibili

La fibrillazione atriale è spesso asintomatica, venendo scoperta incidentalmente durante esami di routine o visite mediche per altre ragioni. Tuttavia, quando i sintomi sono presenti, possono variare ampiamente:
- Palpitazioni: La sensazione di battiti cardiaci irregolari, "sfarfallio" o "salti" nel petto è un sintomo comune.
- Astenia e intolleranza allo sforzo: La ridotta efficienza della pompa cardiaca può portare a stanchezza e difficoltà a svolgere attività fisiche.
- Dispnea: Mancanza di respiro, soprattutto durante l'esercizio fisico o in posizione supina.
- Presincope o sincope: Sensazione di svenimento o vero e proprio svenimento, causato da una riduzione del flusso sanguigno al cervello.
- Dolore toracico: Anche se meno comune, può manifestarsi come un disagio o una pressione al petto.
- Sintomi da insufficienza cardiaca: Nei casi più severi, soprattutto con frequenze ventricolari molto elevate, possono comparire edema (gonfiore) agli arti inferiori, tosse e difficoltà respiratorie significative.
I pazienti possono presentarsi anche con sintomi e segni di un ictus cerebrale acuto o di un danno ad altri organi dovuto a embolia sistemica, complicazione grave della FA. Il polso in un paziente con FA è caratteristicamente irregolarmente irregolare, e la perdita delle onde "a" nel polso venoso giugulare è un segno distintivo. Può essere presente un deficit di polso, dove la frequenza cardiaca auscultata è maggiore di quella percepita al polso, poiché ogni battito non è sempre sufficientemente forte da generare un'onda pressoria periferica palpabile.
Diagnosi: Un Approccio Multimodale
La diagnosi di fibrillazione atriale si basa principalmente sull'elettrocardiogramma (ECG).
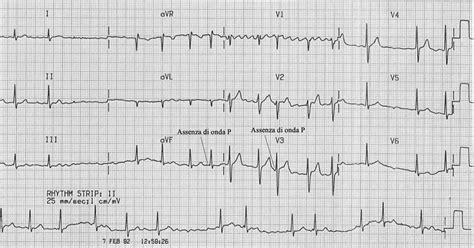
I reperti tipici all'ECG includono:
- Assenza di onde P: Le onde P, che normalmente rappresentano la depolarizzazione atriale, sono assenti.
- Presenza di onde f (fibrillatorie): Queste onde sono irregolari per frequenza e morfologia e rappresentano l'attività elettrica disorganizzata degli atri. Sono solitamente meglio visibili nella derivazione V1 e possono essere difficili da identificare in tutte le derivazioni. La frequenza delle onde f è tipicamente superiore a 300 battiti al minuto.
- Intervalli R-R irregolarmente irregolari: La conduzione degli impulsi al ventricolo è incoerente, determinando intervalli variabili tra i battiti cardiaci.
Altri ritmi irregolari possono mimare la FA all'ECG, ma si distinguono per la presenza di onde P discrete o onde di flutter atriale. Il tremore muscolare o interferenze elettriche possono assomigliare alle onde f, ma il ritmo ventricolare sottostante è solitamente regolare.
Un fenomeno chiamato "fenomeno di Ashman" può simulare extrasistoli ventricolari o tachicardia ventricolare durante la FA. Questo si verifica quando un intervallo R-R breve segue un intervallo R-R lungo; l'intervallo più lungo aumenta il periodo refrattario del sistema di conduzione infra-Hissiano, portando a una conduzione aberrante dei complessi QRS successivi, spesso con una morfologia simile a un blocco di branca destra.
Oltre all'ECG, altri esami sono fondamentali nella valutazione iniziale:
- Ecocardiogramma: Questo esame permette di valutare la struttura e la funzione del cuore, identificando la presenza di cardiopatie strutturali come l'ingrandimento atriale sinistro, alterazioni della cinetica del ventricolo sinistro (suggerendo ischemia), valvulopatie o cardiomiopatie. L'ecocardiogramma transesofageo è particolarmente utile per individuare trombi atriali, specialmente nelle auricole, dove sono più probabili.
- Test della funzione tiroidea: L'ipertiroidismo è una causa comune di FA, quindi è essenziale valutarne la presenza.
In pazienti con FA e complessi QRS larghi, è importante sospettare la sindrome di Wolff-Parkinson-White, in quanto l'uso di farmaci che bloccano il nodo AV può essere pericoloso e potenzialmente fatale.
Trattamento della Fibrillazione Atriale: Un Approccio Strategico
Il trattamento della fibrillazione atriale mira a controllare la frequenza cardiaca, ripristinare e mantenere il ritmo sinusale (se appropriato) e prevenire le complicanze tromboemboliche.
Controllo della Frequenza Ventricolare
Il controllo della frequenza ventricolare è cruciale per alleviare i sintomi, prevenire la cardiomiopatia indotta da tachicardia e migliorare la qualità della vita. L'obiettivo è generalmente mantenere la frequenza a riposo inferiore a 100 battiti al minuto.
- Farmaci bloccanti il nodo AV: Per i parossismi acuti ad elevata frequenza, vengono utilizzati farmaci che rallentano la conduzione attraverso il nodo atrioventricolare. Questi includono beta-bloccanti (es. metoprololo, esmololo), calcio-antagonisti non-diidropiridinici (es. verapamil, diltiazem) e, in alcuni casi, digossina.
- ATTENZIONE: I bloccanti del nodo AV non devono essere usati in pazienti con sindrome di Wolff-Parkinson-White, poiché possono aumentare la conduzione attraverso le vie accessorie, portando a fibrillazione ventricolare.
- Beta-bloccanti: Sono preferiti in caso di sospetto eccesso di catecolamine, come negli stati di ipertiroidismo o in FA indotta da esercizio.
- Calcio-antagonisti non-diidropiridinici: Efficaci nel rallentare la frequenza cardiaca.
- Digossina: Meno efficace nel controllo della frequenza in condizioni acute, ma può essere utile nei pazienti con insufficienza cardiaca.
- Amiodarone: Può essere considerato quando i farmaci di prima linea non sono efficaci, da soli o in combinazione. L'amiodarone ha anche proprietà antiaritmiche che possono favorire la conversione al ritmo sinusale.
Questi farmaci possono essere somministrati sia per via endovenosa che orale per ottenere un controllo della frequenza a lungo termine.
Controllo del Ritmo
Il ripristino del ritmo sinusale può essere indicato in pazienti con insufficienza cardiaca o instabilità emodinamica attribuibile alla FA di recente insorgenza. In altri casi, la conversione può essere ottimale, ma è importante considerare i potenziali effetti avversi e l'aumento della mortalità associati ad alcuni farmaci antiaritmici (classi Ia, Ic, III). La conversione a ritmo sinusale non elimina la necessità di terapia anticoagulante cronica.
- Cardioversione elettrica sincronizzata: Una procedura che utilizza una scarica elettrica per ripristinare il ritmo sinusale. È generalmente ben tollerata e ha un'elevata probabilità di successo, ma il tasso di recidiva può essere elevato. L'efficacia può essere migliorata con la somministrazione di farmaci antiaritmici nelle 24-48 ore precedenti.
- Cardioversione farmacologica: L'uso di farmaci antiaritmici per indurre la conversione a ritmo sinusale.
Prima di tentare la cardioversione, la frequenza ventricolare deve essere controllata e la maggior parte dei pazienti deve essere anticoagulata per ridurre il rischio transitorio di tromboembolia associato alla procedura.
Prevenzione del Tromboembolismo
La fibrillazione atriale aumenta significativamente il rischio di ictus embolico e di altre complicanze tromboemboliche.
- Terapia anticoagulante orale (TAO): È la pietra angolare della prevenzione del tromboembolismo. I farmaci anticoagulanti orali, inclusi gli antagonisti della vitamina K (VKA come warfarin e acenocumarolo) e gli anticoagulanti orali diretti (DOACs come dabigatran, rivaroxaban, apixaban, edoxaban), sono prescritti per ridurre il rischio di ictus.
- Sistemi di punteggio del rischio: Strumenti come il punteggio CHA2DS2-VASc aiutano a stratificare il rischio di eventi tromboembolici nei pazienti con FA non valvolare. Fattori come età avanzata, ipertensione, diabete, storia di ictus o attacco ischemico transitorio, malattie vascolari, e sesso femminile contribuiscono al punteggio. Pazienti con stenosi mitralica moderata-severa, valvola cardiaca meccanica, o ipertiroidismo hanno un rischio intrinsecamente elevato e necessitano di anticoagulazione indipendentemente dal punteggio CHA2DS2-VASc.
- Gestione in pazienti con insufficienza renale: La gestione dell'anticoagulazione nei pazienti con insufficienza renale cronica (CKD) e in particolare con malattia renale terminale (ESRD) è complessa a causa dell'aumentato rischio sia tromboembolico che emorragico, e della mancanza di dati robusti da studi clinici randomizzati in questa popolazione. Le linee guida raccomandano cautela e una valutazione individuale del rischio-beneficio.
Ablazione della Fibrillazione Atriale
Quando i trattamenti farmacologici non sono sufficienti, o in pazienti che desiderano evitare l'assunzione cronica di farmaci, l'ablazione della fibrillazione atriale può essere un'opzione. Questa procedura minimamente invasiva mira a isolare elettricamente le vene polmonari dagli atri, eliminando così i circuiti di rientro che perpetuano l'aritmia.
- Ablazione transcatetere: Utilizza cateteri introdotti attraverso i vasi sanguigni per applicare energia (radiofrequenza o crioablazione) alle aree che generano o mantengono la FA. L'elettroporazione rappresenta una tecnica più recente.
- Successo dell'ablazione: I tassi di successo variano a seconda del tipo di FA (più alti nelle forme parossistiche a cuore sano, inferiori nelle forme persistenti con cardiopatia strutturale) e dell'esperienza del centro.
Idratazione Parenterale nel Contesto della Fibrillazione Atriale
L'idratazione parenterale, ovvero la somministrazione di fluidi per via endovenosa, assume un ruolo critico nella gestione dei pazienti con fibrillazione atriale in diverse circostanze cliniche. Sebbene non sia un trattamento diretto per la FA, una corretta gestione dei fluidi è essenziale per mantenere l'equilibrio emodinamico, prevenire o trattare complicazioni e ottimizzare l'efficacia di altre terapie.
Indicazioni per l'Idratazione Parenterale in Pazienti con FA
- Instabilità Emodinamica: Nei pazienti con FA che presentano instabilità emodinamica (ipotensione, shock, edema polmonare acuto), la somministrazione rapida di fluidi per via endovenosa può essere necessaria per supportare la pressione sanguigna e la perfusione degli organi. La scelta della soluzione (es. cristalloidi come soluzione fisiologica o Ringer lattato) e la velocità di infusione dipenderanno dalla gravità della condizione e dalla presenza di altre comorbidità.
- Prevenzione e Trattamento della Disidratazione: La disidratazione può precipitare o peggiorare gli episodi di FA, specialmente in pazienti anziani o debilitati. La somministrazione di fluidi per via endovenosa è indicata quando l'apporto orale è insufficiente o impossibile, ad esempio in pazienti con vomito, diarrea, ridotto stato di coscienza, o che necessitano di procedure mediche che impediscono l'assunzione orale.
- Gestione Perioperatoria: Durante interventi chirurgici, i pazienti con FA possono richiedere idratazione parenterale per mantenere un adeguato volume intravascolare, soprattutto se vi sono perdite ematiche significative o se l'assunzione orale è limitata nel periodo post-operatorio. La gestione dei fluidi in questo contesto deve essere attentamente monitorata per evitare sovraccarico idrico, che potrebbe peggiorare la funzione cardiaca.
- Somministrazione di Farmaci Endovenosi: Molti farmaci utilizzati nel trattamento della FA (es. amiodarone, farmaci antiaritmici per la cardioversione, agenti inotropi in caso di scompenso cardiaco) vengono somministrati per via endovenosa. L'idratazione parenterale può essere necessaria per diluire questi farmaci o per mantenere una via venosa aperta.
- Condizioni Specifiche associate alla FA: In pazienti con FA e insufficienza renale cronica, la gestione dei fluidi è particolarmente delicata. L'eccesso di fluidi può portare a sovraccarico idrico e scompenso cardiaco, mentre una disidratazione può peggiorare la funzione renale. L'idratazione parenterale, se necessaria, deve essere attentamente calibrata e monitorata. In pazienti sottoposti a emodialisi, la gestione dei fluidi è un aspetto centrale del trattamento.
Considerazioni Importanti nella Gestione dei Fluidi
- Monitoraggio Attento: La valutazione dello stato di idratazione, della funzione renale e della perfusione tissutale è essenziale. Parametri come la diuresi, il bilancio idrico, la pressione venosa centrale, la saturazione venosa mista di ossigeno e la pressione sanguigna devono essere monitorati regolarmente.
- Soluzioni Appropriate: La scelta della soluzione parenterale deve essere guidata dalla condizione clinica del paziente. Soluzioni ipotoniche dovrebbero essere evitate in pazienti a rischio di iponatriemia o ipertensione endocranica. Ipertoniche soluzioni possono essere necessarie in casi specifici ma richiedono un monitoraggio più stringente.
- Evitare il Sovraccarico Idrico: Nei pazienti con FA, specialmente quelli con compromissione della funzione ventricolare sinistra o destra, un eccesso di fluidi può rapidamente portare a scompenso cardiaco e peggioramento dei sintomi. Un'attenta valutazione del volume e della velocità di infusione è fondamentale.
- Ruolo degli Elettroliti: La correzione degli squilibri elettrolitici (es. ipokaliemia, ipomagnesiemia) è cruciale, poiché questi squilibri possono aumentare il rischio di aritmie, inclusa la FA. L'idratazione parenterale può essere utilizzata per correggere tali deficienze.
Come Bere Acqua: I Segreti di un'Idratazione Efficace
In sintesi, mentre l'idratazione parenterale non è una terapia specifica per la fibrillazione atriale, essa gioca un ruolo di supporto indispensabile nella gestione complessiva dei pazienti affetti da questa aritmia, specialmente in contesti di instabilità emodinamica, disidratazione o durante trattamenti intensivi. Una gestione prudente e personalizzata dei fluidi è essenziale per ottimizzare gli outcome clinici.
tags: #idratazione #parenterale #con #cuore #in #fibrillazione