L’orticaria è una condizione cutanea che si manifesta con la comparsa improvvisa di pomfi: lesioni rilevate, rosse o rosa pallido al centro, circondate da eritema, che causano un prurito più o meno intenso e talvolta bruciore. Questi pomfi, caratterizzati da margini arrossati e ben definiti, possono variare in dimensioni e forme, talvolta confluendo in lesioni più ampie. Possono comparire su qualsiasi area del corpo, dal cuoio capelluto alla pianta dei piedi, ma si localizzano più frequentemente al volto e agli arti. La loro formazione è rapida, così come la loro regressione, con una singola lesione che raramente dura più di 24 ore, venendo poi sostituita da nuove manifestazioni.
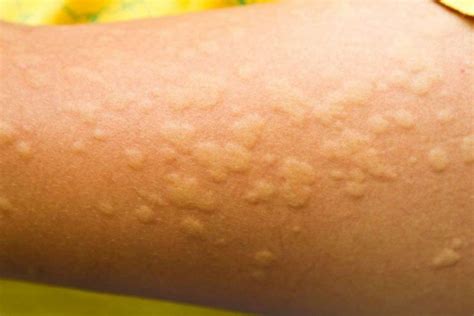
Comprendere l'Orticaria: Classificazione e Meccanismi
L’orticaria si distingue principalmente in due forme in base alla durata dei sintomi: acuta e cronica. L’orticaria acuta presenta sintomi che durano meno di sei settimane. Se la durata supera le sei settimane, anche se non in modo continuo, si parla di orticaria cronica. Questa distinzione non è solo temporale, ma riflette anche differenze nella gravità dei disturbi.
L’orticaria acuta è la forma più comune, colpendo frequentemente bambini, soggetti atopici e giovani adulti. Può manifestarsi come un episodio unico e risolutivo, con pomfi che compaiono in maniera localizzata o diffusa su tutto il corpo. I pomfi, che durano tipicamente da qualche minuto a qualche ora, raramente superano le 24-48 ore. Questa forma è spesso collegabile a un evento scatenante specifico, come infezioni o farmaci, e le lesioni cutanee tendono a comparire maggiormente la sera e la mattina.
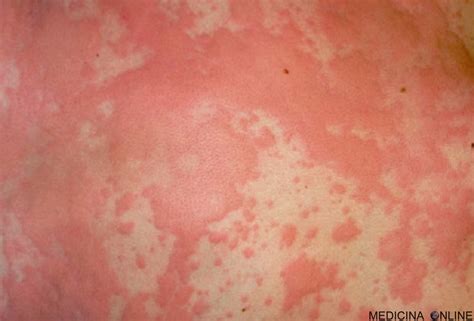
Alla base della comparsa dell'orticaria vi è il rilascio di istamina, un mediatore molecolare, da parte di alcune cellule del sistema immunitario, in particolare mastociti e basofili. Questo rilascio provoca la dilatazione dei vasi sanguigni e la fuoriuscita di siero dai capillari a livello del derma, determinando la formazione dei pomfi.
Le Molteplici Cause dell'Orticaria nei Bambini
Le cause dell'orticaria nei bambini sono varie e spesso dipendono dall'età di insorgenza.
Orticaria Post-Infettiva e Virale
Nell’età pediatrica, la maggior parte delle orticarie sono di natura para o post-infettiva, manifestandosi durante o subito dopo un episodio infettivo. Le infezioni virali sono considerate il fattore scatenante più frequente, ma anche infezioni batteriche o parassitarie possono esserne la causa. È importante notare che, nell'orticaria "virale", non è il virus in sé a causare i pomfi attraverso un meccanismo infettivo diretto, poiché non vi è presenza del virus nelle lesioni cutanee. La dicitura fuorviante non deve quindi ingannare.
Allergie Alimentari e Altri Allergeni
Contrariamente a quanto si pensa comunemente, l'orticaria allergica è meno frequente (circa il 5% dei casi). Può manifestarsi a seguito dell'ingestione di alimenti, farmaci o dopo la puntura di insetti. Gli alimenti più frequentemente coinvolti nelle reazioni allergiche nei bambini includono:
- Latte (soprattutto nei bambini fino a 2 anni)
- Uova
- Frutta secca (noci, nocciole, mandorle)
- Pesce e crostacei
- Arachidi
- Soia
- Frumento
- Legumi
I prodotti freschi sono spesso più implicati nelle reazioni allergiche rispetto a quelli cotti. Oltre agli alimenti, altri allergeni comuni includono peli di animali, polline, acari della polvere e muffe.

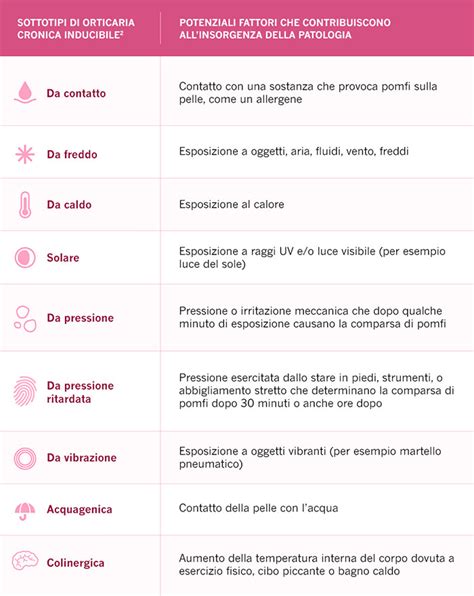
Orticaria Fisica e Indotta da Stimoli
Le orticarie fisiche sono scatenate da specifici stimoli fisici. In età pediatrica, le varianti più frequenti sono:
- Dermografismo: Una reazione indotta da stimoli da contatto, come graffiare o strofinare la pelle, che determina la comparsa di pomfi, ad esempio nelle zone di contatto con cinture o elastici di vestiti aderenti. Il dermografismo non deve essere confuso con il dermografismo semplice.
- Orticaria da Freddo: Causata dall'esposizione ad aria fredda, liquidi o solidi freddi. Può manifestarsi in inverno, ma anche in seguito all'uso di oggetti freddi, all'ingestione di bevande ghiacciate o all'ingresso in ambienti climatizzati. Il contatto prolungato con il freddo, come durante immersioni in acqua fredda, può provocare sintomi sistemici di tipo anafilattico.
- Orticaria Solare: Una variante rara indotta dall'esposizione ai raggi UV-A. La reazione si presenta pochi minuti dopo l'esposizione, con pomfi, bruciore, prurito e irritazioni, e in alcuni casi può associarsi a nausea, mal di testa o dispnea.
- Orticaria da Pressione: Caratterizzata da angioedema localizzato in corrispondenza delle aree cutanee sottoposte a pressione, come quella esercitata da borse pesanti, sedie dure o scarpe strette. Esiste anche un'orticaria ritardata da pressione, causata dopo uno sforzo eccessivo come il sollevamento di un peso.
- Orticaria da Vibrazione: Estremamente rara, si manifesta con angioedema di breve durata a seguito di stimolazioni ripetitive della cute dovute a sfregamento o vibrazioni (es. uso di martelli pneumatici).
- Orticaria Acquagenica: Una reazione cutanea rara che compare a seguito del contatto della pelle con acqua o altri liquidi, indipendentemente dalla temperatura o concentrazione salina. Si manifesta con pomfi follicolo-centrici e altri pomfi di diametro maggiore.
- Orticaria Colinergica: Scatenata da un improvviso aumento della temperatura cutanea, ad esempio a causa di eccessiva sudorazione, stress emozionale, o ingestione di alimenti piccanti o molto caldi.
- Orticaria da Contatto: Risposta al contatto diretto con sostanze irritanti o allergeni come alimenti, piante, lattice, farmaci, cosmetici, prodotti chimici o tessuti.
Altre Cause e Fattori Predisponenti
- Farmaci: L'orticaria può comparire come effetto avverso all'assunzione di alcuni farmaci, in particolare antibiotici e antinfiammatori.
- Stress: Anche lo stress emotivo può essere una causa diretta di orticaria acuta o peggiorare i sintomi dell'orticaria cronica.
- Reazioni Autoimmuni: In alcuni casi, l'orticaria cronica può essere associata a malattie autoimmuni, in cui il sistema immunitario attacca erroneamente le cellule dell'organismo. Le malattie della tiroide, come la tiroidite di Hashimoto, sono spesso associate a orticaria cronica.
- Punture di Insetti: Le punture di insetto sono possibili cause di orticaria, con la localizzazione e la tempistica dell'insorgenza che aiutano nella diagnosi.
- Angioedema Ereditario: Una malattia ereditaria rara caratterizzata da episodi ripetuti di gonfiore, potenzialmente grave se coinvolge le vie respiratorie.
- Fattori Idiopatici: In più della metà dei casi, specialmente nell'orticaria cronica, la causa rimane ignota e la condizione viene definita idiopatica.
Fattori di rischio per lo sviluppo dell'orticaria includono la familiarità, la presenza di malattie allergiche (rinite allergica, dermatite atopica, asma) e malattie autoimmuni. L'età di insorgenza più frequente è tra i 20 e i 30 anni, ma nei bambini le forme para o post-infettive sono più comuni nei bambini in età scolare, mentre quelle alimentari sono più frequenti nei primi cinque anni di vita.
Riconoscere l'Orticaria nei Bambini
Identificare l'orticaria in un bambino richiede l'osservazione di alcuni segnali tipici:
- Pomfi: Lesioni cutanee rosse, rialzate, con margini netti e rossastri e un centro più chiaro. Possono variare in dimensioni da pochi millimetri a diversi centimetri, e hanno un andamento fugace e migrante, ovvero scompaiono in un'area per riapparire altrove. Possono essere isolati o confluire.
- Prurito: L'orticaria è quasi sempre accompagnata da prurito intenso, a volte con sensazione di bruciore.
- Durata Variabile: I pomfi possono durare da poche ore a diversi giorni, ma solitamente non lasciano segni permanenti. L'orticaria acuta dura meno di 6 settimane, mentre quella cronica persiste per più di 6 settimane.
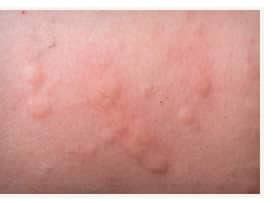
Angioedema
A volte, l'orticaria può associarsi all'angioedema, un gonfiore localizzato negli strati più profondi della pelle o nelle mucose. Questo può interessare labbra, palpebre, lingua o gola.
Quando Preoccuparsi
È essenziale consultare immediatamente un medico o recarsi al Pronto Soccorso se l'eruzione cutanea si accompagna a:
- Sintomi respiratori (broncospasmo, difficoltà a respirare)
- Gonfiore del viso o della lingua
- Difficoltà a deglutire
- Perdita di conoscenza
- Febbre, diarrea (soprattutto se associati a orticaria)
Questi sintomi potrebbero indicare una reazione allergica grave come l'anafilassi, una condizione potenzialmente pericolosa. È opportuno allertare il pediatra anche se il prurito è così intenso da disturbare il sonno del bambino o se la reazione è avvenuta dopo l'ingestione di un alimento o una puntura d'insetto.
ORTICARIA E ANGIOEDEMA
Diagnosi e Test
La diagnosi di orticaria si basa prevalentemente sull'osservazione clinica e sull'anamnesi del paziente. Il medico raccoglie informazioni sulla storia clinica, le abitudini di vita, la storia familiare e le modalità di insorgenza dei sintomi.
Esami Diagnostici
- Anamnesi Accurata: Fondamentale per identificare possibili fattori scatenanti.
- Esame Obiettivo: Valutazione delle lesioni cutanee.
- Test Allergici: Come il Prick-test cutaneo o il dosaggio degli anticorpi IgE specifici, utilizzati per indagare sospette allergie a specifici allergeni. Sono raramente utili e trovano applicazione solo in casi di forte sospetto.
- Ricerca di Autoanticorpi: Utile nel sospetto di orticaria autoimmune.
- Test di Riproducibilità: Esponendo nuovamente il paziente all'agente sospetto per confermare la causa.
- Studio del Complemento: Eseguito su campioni di sangue, utile nel sospetto di angioedema ereditario.
- Esami del Sangue Generali: In casi specifici, possono essere richiesti emocromocitometrico completo, dosaggio elettroliti e ormone tireostimolante (TSH) per escludere patologie sottostanti.
Nella maggior parte dei casi pediatrici, soprattutto per l'orticaria acuta, gli esami di laboratorio e le prove allergiche non sono quasi mai indicati, a meno di specifici sospetti diagnostici.
Trattamento e Gestione dell'Orticaria nei Bambini
Il trattamento dell'orticaria mira ad alleviare i sintomi e, quando possibile, a prevenire le ricadute.
Evitare i Fattori Scatenanti
La strategia preventiva più efficace consiste nell'evitare l'esposizione ai fattori scatenanti noti (allergeni o stimoli fisici). Se si sospetta un alimento come causa, è utile escluderlo temporaneamente dalla dieta e reintrodurlo gradualmente sotto supervisione medica.
Farmacoterapia
- Antistaminici: Sono i farmaci di prima linea per controllare il prurito e ridurre i pomfi. Vengono somministrati per via orale e solitamente hanno un rapido effetto. La durata della terapia per l'orticaria acuta è generalmente di una settimana. Sono fortemente sconsigliati gli antistaminici topici (pomate) a causa del rischio di ipersensibilizzazione. Farmaci come cetirizina, bilastina o fexofenadina sono spesso preferiti.
- Corticosteroidi: Utilizzati per via orale (come il prednisone) solo nei casi più gravi, persistenti o che non rispondono alla terapia antistaminica, o in caso di associazione con forme respiratorie. Il loro uso è limitato a brevi periodi a causa dei potenziali effetti collaterali.
Rimedi e Consigli Pratici
- Impacchi Freddi e Lozioni Lenitive: Possono aiutare a calmare il prurito e l'irritazione cutanea.
- Abbigliamento: Indossare abiti comodi in cotone o fibre naturali.
- Igiene: Lavare i bambini con acqua tiepida, evitando saponi o detergenti aggressivi e preferendo l'amido di riso.
- Unghie Corte: Mantenere le unghie corte per ridurre il rischio di lesioni da grattamento.
- Idratazione: Mantenere la pelle ben idratata.

Durata dell'Orticaria nei Bambini
L'orticaria acuta, la forma più comune nei bambini, di solito si risolve entro poche ore o giorni, ma può durare fino a sei settimane. L'orticaria cronica è più rara e persistente, con sintomi che si presentano quasi quotidianamente per oltre sei settimane. Nella maggior parte dei casi, l'orticaria acuta non comporta rischi a lungo termine e scompare senza lasciare segni permanenti.
Prevenzione
La prevenzione si concentra sull'identificazione e l'evitamento dei trigger noti. Per le forme di orticaria cronica o idiopatica, la gestione si focalizza sul controllo sintomatico e sul miglioramento della qualità di vita del bambino.
L'orticaria, sebbene possa causare notevole disagio, è generalmente una condizione benigna nei bambini. Una corretta identificazione delle cause e un adeguato trattamento sintomatico sono fondamentali per la gestione di questa comune eruzione cutanea. È sempre consigliabile rivolgersi al proprio medico curante o pediatra per una diagnosi e un piano terapeutico personalizzato.