L'Herpes Zoster, comunemente noto come "fuoco di Sant'Antonio", è una patologia che colpisce un numero significativo di persone, soprattutto anziane, e che comporta costi sanitari considerevoli. Si stima che circa 157.000 italiani ne siano affetti ogni anno, con un'incidenza che aumenta drasticamente con l'età e con un rischio significativamente più elevato per gli individui immunodepressi. Questa condizione, causata dalla riattivazione del virus della varicella-zoster (VZV) latente nell'organismo, rappresenta una sfida per la salute pubblica, non solo per la sua frequenza ma anche per le sue potenziali complicanze, tra cui la debilitante nevralgia post-erpetica.
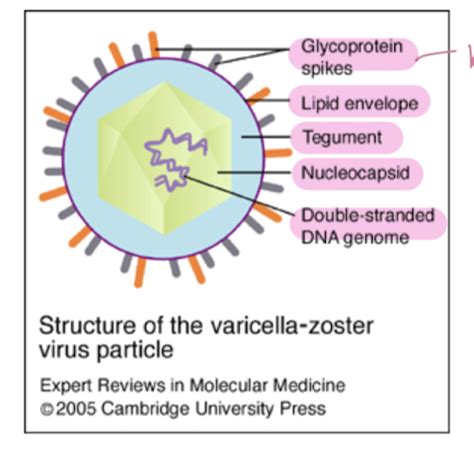
La Patogenesi dell'Herpes Zoster: Un Virus Latente che Riemerge
L'Herpes Zoster non è un'infezione nuova, bensì una riattivazione del virus della varicella che, una volta contratto, rimane latente nell'organismo, annidato nei gangli nervosi. Questa quiescenza virale è mantenuta da un'adeguata sorveglianza immunologica. Tuttavia, quando il sistema immunitario viene compromesso, per ragioni legate all'età avanzata, a condizioni di immunodepressione (anche iatrogena, indotta da farmaci), o a patologie croniche come il diabete, il virus può riattivarsi. La dottoressa Antonella d’Arminio Monforte, già direttrice della Struttura complessa di malattie infettive, spiega che questa riattivazione porta alla comparsa delle caratteristiche lesioni cutanee e a un dolore spesso intenso. La gravità della malattia aumenta con l'età, e le persone immunodepresse hanno un rischio più che doppio di svilupparla.
Il meccanismo molecolare attraverso il quale l'Herpes Zoster si ripresenta periodicamente è stato oggetto di approfonditi studi. La ricerca internazionale, coordinata dal Gaslini di Genova e pubblicata sulla rivista PNAS, ha individuato nello Herpesvirusalfa (che include l'Herpes Simplex e il virus Varicella-Zoster) la capacità di eludere il controllo delle cellule NK (Natural Killer), un tipo di globuli bianchi essenziali nella difesa contro infezioni virali e tumori. Il virus utilizza la proteina virale gD per "ingannare" sia i linfociti T che le cellule NK. Questa proteina gD degrada la nectina-2, una molecola che funge da "sensore di allarme" per le cellule NK, impedendo loro di riconoscere e attaccare le cellule infettate. Questo ingegnoso stratagemma virale permette al virus di rimanere dormiente nell'organismo, sfuggendo alla completa eradicazione da parte del sistema immunitario.
L'Impatto dell'Herpes Zoster sulla Salute e sul Sistema Sanitario
La patologia ha un impatto significativo non solo sulla qualità della vita dei pazienti, ma anche sulle risorse del Servizio Sanitario Nazionale. Si stima che i costi per il SSN superino i 41 milioni di euro annui. La maggior parte dei casi colpisce individui con più di 50 anni, con circa 120.000 persone in questa fascia d'età affette dalla malattia. Oltre al dolore acuto e alle lesioni cutanee, l'Herpes Zoster può portare a complicanze debilitanti come la nevralgia post-erpetica, una condizione di dolore cronico che può persistere per mesi o anni dopo la guarigione delle lesioni cutanee. In rari casi, l'infezione può interessare il sistema nervoso centrale, causando complicanze neurologiche gravi come l'encefalite da varicella, con potenziale decadimento cognitivo. Esistono inoltre studi che suggeriscono correlazioni tra questa infezione virale e un meccanismo infiammatorio a livello vascolare arterioso, nonché possibili legami con malattie autoimmuni, un'associazione comune a molti virus erpetici.
La Prevenzione: Il Ruolo Cruciale della Vaccinazione
Di fronte alla gravità e alle complicanze dell'Herpes Zoster, la vaccinazione emerge come uno strumento fondamentale di prevenzione. Il vaccino anti-Herpes Zoster è in grado di ridurre in maniera efficace il rischio di sviluppare la nevralgia post-erpetica, una delle complicanze più frequenti e debilitanti della malattia. Per questo motivo, la vaccinazione è offerta gratuitamente dal Servizio Sanitario Nazionale agli over 65enni, con un ciclo di 1 o 2 dosi a seconda del vaccino utilizzato. Viene inoltre consigliata la co-somministrazione con il vaccino antinfluenzale, e a differenza di quest'ultimo, può essere effettuata in qualsiasi momento dell'anno.
Nonostante le facilitazioni e le raccomandazioni, anche alla luce del nuovo Piano Nazionale della Prevenzione Vaccinale 2023-2025, le coperture vaccinali rimangono preoccupantemente basse. Una recente survey condotta in Lombardia ha evidenziato che, sebbene la maggior parte dei cittadini sia a conoscenza dell'esistenza del vaccino, una percentuale esigua si dichiara ben informata. Questo dato sottolinea la necessità di una campagna comunicativa più incisiva, che coinvolga attivamente i medici di medicina generale e i farmacisti, figure chiave nel promuovere il valore della prevenzione vaccinale.
Il nuovo vaccino disponibile è di tipo ricombinante, a differenza dei precedenti vaccini a virus vivo attenuato. Questo nuovo vaccino offre una protezione più duratura, stimata intorno ai 7 anni, con un'efficacia di circa l'80-90% nella prevenzione della malattia conclamata, leggermente inferiore per quanto riguarda la prevenzione dell'infezione in sé. La dottoressa d'Arminio Monforte sottolinea l'importanza di valutare attentamente i pro e i contro di qualsiasi vaccinazione, riconoscendo che, sebbene ogni sostanza possa comportare un minimo rischio, le complicanze della malattia originale superano di gran lunga quelle potenziali legate al vaccino. La vaccinazione rappresenta un progresso fondamentale della medicina, poiché la prevenzione delle malattie è prioritaria rispetto alla loro cura, come dimostrato dal successo nell'eradicazione di patologie gravi del passato come la poliomielite.

Dibattito sull'Efficacia e la Sicurezza dei Vaccini: Prospettive Divergenti
Nonostante l'evidente efficacia e sicurezza del vaccino anti-Herpes Zoster, il dibattito scientifico sulla vaccinazione in generale, e in particolare in relazione all'immunità, è un campo in continua evoluzione. Alcune voci critiche, come quelle della ricercatrice Loretta Bolgan, hanno sollevato preoccupazioni riguardo a un possibile legame tra vaccinazioni (incluse quelle anti-COVID-19) e una potenziale riattivazione del virus. Secondo questa prospettiva, i vaccini a mRNA potrebbero interferire con la risposta dell'interferone, un elemento cruciale nella regolazione delle risposte immunitarie innate e adattative, potenziando un effetto immunosoppressore.
Il Professor Mantovani, pur riconoscendo l'importanza degli anticorpi circolanti, evidenzia la necessità di valutare anche la memoria cellulare, in particolare i linfociti T (CD4 e CD8). Uno studio su personale sanitario, citato dal professore, avrebbe mostrato una minore memoria immunologica verso l'Herpes Zoster nei soggetti vaccinati. Questa osservazione viene attribuita alla specificità dei vaccini, che si concentrano su un singolo antigene, portando il sistema immunitario a produrre anticorpi troppo specifici e a "dimenticare" potenziali mutazioni virali. Mantovani suggerisce inoltre che l'indicazione di vaccinazione indiscriminata per gli anziani potrebbe non essere del tutto appropriata, definendo il sistema immunitario anziano come "calmierato dall'età" piuttosto che propriamente immunodepresso, e beneficiando dell'immunità di memoria accumulata nel corso della vita.
Viene inoltre sollevata la questione della farmacocinetica dei vaccini, sottolineando che le loro componenti circolano nel corpo, raggiungendo vari organi e potenzialmente causando effetti sistemici. L'inclusione di adiuvanti, agenti pro-infiammatori necessari per stimolare la risposta immunitaria, e degli involucri lipidici nei vaccini a mRNA, viene vista da alcuni come un potenziale fattore di rischio per una continua stimolazione del sistema immunitario, che potrebbe rivelarsi pericolosa. Studi citati da Mantovani suggeriscono che una risposta immunitaria "iper-regolata" può portare a uno squilibrio, con possibili esiti in patologie croniche o auto-infiammatorie. La continua presentazione dello stesso antigene potrebbe inoltre indurre alcuni linfociti a diventare "drivers" per patologie autoimmuni, riducendo l'adattabilità del sistema immunitario.
Tuttavia, è fondamentale sottolineare che queste sono prospettive che si discostano dal consenso scientifico prevalente. La stragrande maggioranza degli studi e delle raccomandazioni delle autorità sanitarie internazionali conferma l'efficacia e la sicurezza dei vaccini approvati, inclusi quelli contro l'Herpes Zoster. La ricerca scientifica è in costante progresso, e il continuo monitoraggio degli effetti dei vaccini, unito a studi rigorosi e ben progettati, è essenziale per garantire la salute pubblica.
Vaccino contro l'Herpes Zoster: la dottoressa Alessandra Fantuzzi a "In Onda" di TVQUI
Terapie Antivirali: Gestire le Infezioni Esterne
Quando la vaccinazione non è stata effettuata o non è stata sufficiente a prevenire l'infezione, o in casi di riattivazione, le terapie antivirali rappresentano il pilastro del trattamento dell'Herpes Zoster e di altre infezioni erpetiche. Gli antivirali sono farmaci che agiscono inibendo diverse fasi del ciclo replicativo del virus, dall'ingresso nella cellula ospite alla maturazione delle particelle virali.
Per l'Herpes Zoster, il farmaco di riferimento è stato storicamente l'aciclovir, introdotto negli anni '80. Sebbene l'aciclovir rimanga efficace rispetto al placebo, studi più recenti suggeriscono che altri farmaci come il brivudin potrebbero offrire una riduzione del tempo di eruzione di nuove lesioni vescicolose e un tempo simile di crostizzazione e scomparsa del dolore acuto. Anche valaciclovir e famciclovir sono utilizzati e hanno dimostrato efficacia comparabile all'aciclovir in diversi contesti clinici.
Questi farmaci sono disponibili in diverse formulazioni, tra cui compresse, capsule e soluzioni per iniezione, e devono essere sempre utilizzati sotto prescrizione medica, seguendo scrupolosamente le indicazioni riguardo a dosaggio e modalità di assunzione. La durata del trattamento varia a seconda dell'infezione, potendo richiedere da pochi giorni per l'Herpes simplex a 1-2 settimane per l'Herpes Zoster.
Oltre all'Herpes Zoster, gli antivirali sono impiegati anche per trattare altre forme di herpes, come l'herpes labiale e genitale. L'aciclovir, ad esempio, è ampiamente utilizzato per queste infezioni, sia in formulazione topica (creme) che orale. Altri farmaci come penciclovir, famciclovir, trifluridina e idoxuridina sono anch'essi disponibili per il trattamento topico delle lesioni, specialmente quando l'aciclovir risulta meno efficace. Il valaciclovir, un profarmaco dell'aciclovir, offre una migliore biodisponibilità orale e viene utilizzato per trattare le infezioni da herpes, inclusi il fuoco di Sant'Antonio, l'herpes genitale e l'herpes labiale.
Particolare attenzione è rivolta all'uso degli antivirali in gravidanza e allattamento, dove la somministrazione richiede un'attenta valutazione dei benefici clinici rispetto ai rischi potenziali. Per l'infezione da HIV, viene impiegata la terapia HAART (Highly Active Anti-Retroviral Therapy), un'associazione di più antivirali necessaria per contrastare la rapida resistenza del virus alla monoterapia.
È importante sottolineare che, sebbene esistano trattamenti per alleviare i sintomi e accelerare la guarigione, non esiste una cura definitiva per le infezioni da herpes, poiché il virus tende a rimanere latente nell'organismo. La ricerca continua a esplorare nuove strategie terapeutiche e preventive, inclusi vaccini specifici che potrebbero offrire protezione contro il virus dell'herpes simplex in futuro.
tags: #immunolips #per #herpes