L'impetigine è un'infezione batterica superficiale della pelle che colpisce prevalentemente i bambini, in particolare quelli in età prescolare e scolare. Caratterizzata da lesioni cutanee tipiche, questa patologia è nota per la sua elevata contagiosità, rendendo fondamentale una diagnosi tempestiva e un'adeguata gestione per prevenire la diffusione.
Cos'è l'Impetigine e Come si Manifesta
L'impetigine, il cui nome deriva dal verbo latino "impetere" che significa "assalire", è una piodermite, ovvero un'infezione della pelle causata da batteri che, in determinate condizioni, possono diventare più aggressivi e diffondersi rapidamente. Si tratta dell'infezione batterica più comune che interessa la cute, colpendo soprattutto i bambini in età infantile e scolare, con una netta riduzione della prevalenza dopo i 15 anni di età.
La malattia si manifesta inizialmente sotto forma di piccole macule rosse che evolvono rapidamente in vescicole o bolle piene di siero (flittene). Queste lesioni sono spesso circondate da un alone rosso, segno di infiammazione. Le aree più frequentemente colpite sono quelle esposte del corpo, come il viso, le mani, il collo e le estremità. Le zone infettate per prime sono in genere i contorni delle narici, della bocca e degli occhi, ma le lesioni possono comparire in qualunque parte del corpo.
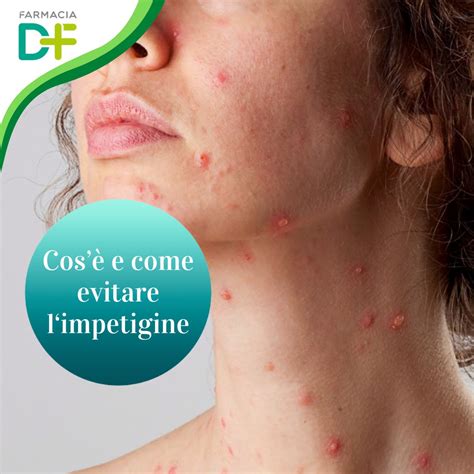
Quando queste bolle si aprono, si formano delle piccole ferite che, successivamente, si ricoprono di crosticine di colore giallo-marrone, spesso descritte come color miele. Queste croste si separano facilmente, rivelando una superficie rossa, liscia e umida sulla quale si sviluppa rapidamente una nuova crosta. Se l'infezione interessa il cuoio capelluto, i capelli possono apparire intrisi di essudato. La pelle vicina alla crosta può arrossarsi e provocare un forte prurito, che spinge il bambino a grattarsi. Se il bambino si gratta, le bolle piene di siero si aprono e si trasformano in crosticine di colore giallo-marrone. Il grattamento, infatti, favorisce l'espansione dell'infezione sia localmente che in altre parti del corpo, soprattutto se il piccolo si tocca con le mani sporche, diffondendo in questo modo i germi e di conseguenza l'infezione.
L'impetigine può presentarsi in due forme principali:
- Impetigine non bollosa: Questa è la forma più comune, rappresentando circa l'80% dei casi. Si caratterizza per la comparsa di piccole vescicole che evolvono in croste color miele.
- Impetigine bollosa: Questa forma, meno frequente (circa il 20% dei casi), presenta bolle più grandi e fragili, che possono rompersi facilmente lasciando aree arrossate e umide. L'impetigine bollosa è sostenuta unicamente dallo Staphylococcus Aureus.
Un'ulteriore variante, definita ectima, si manifesta con piccole ulcere purulente superficiali perforate all'apice, ricoperte da croste spesse, color marrone nerastro, circondate da eritema. L'impetigine e l'ectima causano generalmente fastidio e dolore lieve.
Cause e Agenti Etiologici
A provocare l'impetigine sono principalmente due tipi di batteri: lo Staphylococcus Aureus e lo Streptococcus Pyogenes. Questi batteri si attaccano facilmente in zone di vita in comune, come asili e scuole, dove i bambini sono a stretto contatto tra loro.
È importante notare che, contrariamente a quanto si potrebbe pensare, l'agente etiologico più comune della impetigine NON bollosa è lo Staphylococcus Aureus, che sostiene circa il 70% dei casi. Lo Streptococcus Pyogenes è responsabile unico in circa il 10% dei casi, e i due germi possono essere presenti contemporaneamente. I ceppi di Staphylococcus Aureus responsabili della impetigine sono solitamente meticillino-sensibili, quindi la frequente associazione di impetigine con Staphylococcus Aureus meticillino-resistente (MRSA) è un'affermazione falsa.
Il periodo di incubazione, ovvero il tempo che intercorre tra il contagio e la comparsa dei primi sintomi, può variare da 1 a 10 giorni, a seconda del batterio interessato.
Fattori di Rischio e Contagio
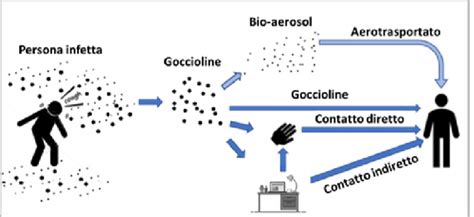
L'impetigine è un'infezione molto contagiosa. La trasmissione avviene prevalentemente per contagio interumano diretto e indiretto. Il paziente affetto rappresenta la fonte principale di contagio, anche se la trasmissione può avvenire attraverso superfici od oggetti contaminati, come asciugamani, lenzuola, giocattoli o pettini.
Diversi fattori possono favorire la diffusione dell'infezione:
- Ambienti di comunità: Asili nido, scuole e centri estivi sono luoghi in cui i bambini si ammalano con più frequenza a causa della vicinanza e del contatto ravvicinato.
- Clima caldo e umido: La malattia è più frequente nei climi caldi ed umidi e nella stagione estiva, poiché queste condizioni favoriscono la moltiplicazione dei batteri. L'umidità, in particolare, accelera la macerazione della pelle attraverso il sudore, che può anche portare a irritazioni come la sudamina.
- Lesioni cutanee: Condizioni che compromettono l'integrità della cute, come piccoli traumi, graffi (frequenti nei bambini), punture di insetto, scabbia, eczema o herpes simplex, creano vie d'accesso per i batteri.
- Scarsa igiene: Una salute compromessa, scarsa igiene e malnutrizione possono predisporre gli adulti all'impetigine. Alcuni pazienti possono essere portatori sani di S. Aureus o S. Pyogenes in sede nasofaringea, rappresentando un importante fattore di rischio per la diffusione.
L'impetigine può facilmente diffondersi ad altre parti del corpo della stessa persona o trasmettersi ad altri membri della famiglia che toccano il paziente o usano asciugamani o pettini macchiati con l'essudato delle lesioni.
Complicanze Potenziali
Sebbene l'impetigine sia generalmente un'infezione benigna che si risolve senza lasciare danni permanenti, in certe situazioni, un'impetigine non curata o trascurata può evolvere manifestando sintomi più seri.
Una delle complicanze più significative, sebbene rara, è l'infezione da Streptococco Beta Emolitico di Gruppo A (SBEGA), che può portare a complicanze renali. In particolare, l'impetigine streptococcica può indurre una glomerulonefrite post-streptococcica, una malattia renale che può essere grave o, in casi estremamente rari, mortale. I disturbi associati a questa complicanza includono l'emissione di urina scura e l'innalzamento della pressione sanguigna. L'efficacia della terapia nell'evitare questa complicanza non è stata chiaramente dimostrata, ma un trattamento tempestivo dell'infezione cutanea è comunque raccomandato.
Altre infezioni potenzialmente gravi, sebbene non direttamente causate dall'impetigine ma che possono sovrapporsi o essere associate, includono la cellulite batterica, un'infezione che colpisce i tessuti sotto la pelle (derma).
Diagnosi
La diagnosi dell'impetigine è solitamente clinica e si basa sull'aspetto tipico delle lesioni cutanee osservate durante una visita dermatologica. Il medico valuta la presenza di vescicole, bolle e le caratteristiche crosticine giallo-marrone. La diagnosi è semplice, perché viene effettuata sostanzialmente partendo dai sintomi che presenta il paziente.
In caso di impetigine resistente al trattamento, può essere necessario eseguire un tampone per esame colturale sia dalle lesioni cutanee che dall'interno delle coane nasali per identificare con precisione lo S. Aureus e valutare la sua sensibilità agli antibiotici.
Trattamento e Gestione
La terapia dell'impetigine varia in base alla tempestività della cura e all'estensione delle lesioni. È fondamentale che il trattamento sia prescritto dal proprio medico o da uno specialista dermatologo.
Terapia Topica
Nelle forme ad estensione limitata e diagnosticate precocemente, la terapia topica è altrettanto efficace quanto quella sistemica. La cura consiste nella pulizia delicata delle lesioni con acqua tiepida e nell'applicazione di antibiotici locali sotto forma di creme o pomate. Gli antibiotici topici più utilizzati e sui quali esiste maggiore esperienza sono: acido fusidico, mupirocina, retapamulina e ozenoxacina. Non ci sono prove che dimostrino una significativa superiorità terapeutica di uno di questi principi attivi rispetto agli altri.
Prima dell'applicazione delle creme antibiotiche, le lesioni vengono bagnate o deterse delicatamente con acqua e sapone per rimuovere la parte centrale di crescita batterica e permettere agli antibiotici di agire sull'area infetta. Le croste non vanno rimosse con forza, ma si staccano progressivamente man mano che la pelle guarisce. Dopo aver rimosso delicatamente le croste, si può applicare una pomata antibiotica.
In certe situazioni, se le bolle e le croste ricoprono una superficie ampia della cute e risulta difficile impedire al bambino di toccarla e grattarsi, può essere utile, dopo aver applicato la crema antibiotica, ricoprire la cute con delle garze e bendarla, in modo da ridurre al minimo i rischi di contatto e diffusione.
Terapia Sistemica
La terapia sistemica (antibiotici per bocca) è indicata nelle infezioni estese, con numerose lesioni, o in corso di epidemia, per ridurre rapidamente il rischio di trasmissione. Le penicilline penicillinasi resistenti, la cefalexina e l'amoxicillina/clavulanato sono tra gli antibiotici sistemici indicati dalle linee guida più recenti. Nei pazienti sensibili alla penicillina, l'eritromicina è considerata un'efficace alternativa.
È importante sottolineare che non esistono prove sufficienti per consigliare l'utilizzo di antisettici come clorexidina, iodio povidone o altri, come misura unica o complementare nel trattamento della impetigine.
Prevenzione e Controllo del Contagio
L'alta contagiosità dell'impetigine impone una strategia mirata alla prevenzione della diffusione. Le regole d'oro includono:
- Isolamento del bambino: È necessario tenere il bambino a casa durante i giorni di contagio e fin quando le lesioni non iniziano a seccarsi e il pediatra conferma che può tornare in comunità. Il paziente affetto è contagioso per almeno 24 ore dall'inizio di una terapia idonea. Il rientro a scuola è possibile quando le lesioni iniziano a seccarsi e il pediatra lo consente.
- Igiene personale: Lavarsi accuratamente le mani dopo aver applicato pomate o creme sulle lesioni è fondamentale. Ai pazienti e ai familiari si dovrebbe consigliare di fare il bagno almeno una volta al giorno con sapone, preferibilmente neutro e poco aggressivo, come il sapone di Marsiglia o il sapone di Aleppo.
- Cura delle unghie: Tagliare le unghie del bambino e tenerle sempre corte e pulite riduce il rischio che i batteri si "nascondano" sotto le unghie e le usino come mezzo di trasporto per insediarsi e penetrare altrove.
- Gestione degli oggetti personali: Asciugamani, lenzuola e indumenti vanno cambiati spesso e non condivisi tra i membri della famiglia per ridurre la diffusione dell'infezione.
- Monitoraggio delle lesioni: Il controllo costante delle lesioni e la loro protezione, se necessario con medicazioni, aiutano a prevenire la diffusione.
La prevenzione dell'impetigine passa quindi attraverso il monitoraggio delle lesioni, l'igiene rigorosa e l'isolamento del bambino durante il periodo di contagio.
L'impetigine
Impetigine vs. Tigna: Due Infezioni Diverse
Con l'arrivo dell'estate e l'aumento delle occasioni di gioco all'aria aperta, è comune che emergano alcune infezioni della pelle, frequenti soprattutto tra i bambini. Oltre all'impetigine, un'altra infezione comune è la tigna (o tinea). È fondamentale distinguerle:
- Impetigine: Come descritto, è un'infezione batterica superficiale della pelle, causata per lo più da Staphylococcus aureus o Streptococcus pyogenes. È altamente contagiosa e si manifesta con bolle e croste giallo-marrone.
- Tigna: La tigna, o tinea, è una micosi, cioè un'infezione della pelle causata da funghi dermatofiti. Può colpire diverse parti del corpo come cuoio capelluto, tronco e arti. Inizialmente si manifesta con una papula rossa, simile a una puntura di insetto, che entro pochi giorni diventa una chiazza rotondeggiante, con guarigione centrale e arrossata in periferia, ricoperta da desquamazione sottile. Anche la tigna è contagiosa, ma la diffusione è generalmente più lenta rispetto all'impetigine.
Per la tigna, il trattamento prevede l'utilizzo di antimicotici, da applicare localmente o, nei casi più estesi, da assumere per via orale. La durata della cura per la tigna può richiedere oltre un mese, mentre l'impetigine tende a risolversi in circa 8-10 giorni con una cura adeguata.
Considerazioni Finali
L'impetigine è un'infezione cutanea che, sebbene comune nei bambini, richiede attenzione per la sua elevata contagiosità. La tempestività nella diagnosi e nell'inizio del trattamento, unita a rigorose pratiche igieniche e all'isolamento del bambino durante il periodo infettivo, sono cruciali per limitare la sua diffusione e prevenire eventuali complicanze. La collaborazione con il pediatra è essenziale per definire il percorso terapeutico più idoneo e garantire una rapida guarigione.
tags: #impetigine #non #buns #contagio