Le sensazioni anomale che possono manifestarsi dopo un intervento chirurgico, come l'iperestesia e il prurito, sono fenomeni complessi ma comuni, legati ai processi di guarigione del corpo e alla risposta dei nervi. Sebbene spesso associate al dolore, queste sensazioni possono emergere come sintomi distinti e, a volte, più fastidiosi, richiedendo una comprensione approfondita per una gestione efficace.
Alterazioni della Sensibilità: Parestesie e Iperestesia
Una condizione caratterizzata da un'alterata percezione della sensibilità a diversi stimoli sensitivi sono le parestesie. Queste sono disturbi soggettivi avvertiti come una sensazione elementare di formicolio, intorpidimento, pizzicore, solletico, prurito, o punture d'aghi di spillo. Una parestesia è una reazione anormale al tatto, agli stimoli termici, ai dolori e alle vibrazioni. Le parestesie possono essere lievi e transitorie, occasionali oppure ricorrenti e croniche. Il disturbo può essere infatti frequente, duraturo e persistente nonché molto fastidioso. Si manifestano come una diminuita (anestesia) o alterata sensibilità (disestesia) oppure con un'aumentata sensibilità al dolore (iperalgesia) e alle temperature (iperestesia). Possono comparire, con durata variabile, in qualsiasi regione corporea. La localizzazione dipende dall'affezione responsabile, solitamente sono più frequenti agli arti superiori ed inferiori nonché alle loro estremità, mani e piedi, soprattutto alle dita.
L'iperestesia, in particolare, è una condizione caratterizzata da una maggiore sensibilità agli stimoli sensoriali, che può far sì che sensazioni come il tatto, il dolore, la temperatura o il suono siano percepite come più intense del solito. Questa maggiore sensibilità può interessare diverse parti del corpo ed essere collegata a diverse condizioni mediche. L'iperestesia è una condizione in cui una persona sperimenta una risposta esagerata a stimoli che normalmente non causerebbero disagio o dolore. Ad esempio, un tocco leggero potrebbe risultare doloroso, oppure i suoni normali potrebbero sembrare eccessivi. Questa condizione può verificarsi in qualsiasi parte del corpo e può interessare uno o più sensi. L'iperestesia può verificarsi a causa di molteplici fattori, tra cui lesioni fisiche, disturbi neurologici o persino determinati stili di vita. Traumi o lesioni: Traumi fisici, come incidenti stradali o interventi chirurgici, possono danneggiare i nervi e causare iperestesia. Condizioni di dolore cronico: Anche condizioni di dolore cronico, come l'artrite o il mal di schiena, possono portare a una maggiore sensibilità. Stress emotivo o psicologico: Stress e ansia possono aumentare la sensibilità al dolore e al disagio, rendendo gli individui più suscettibili all'iperestesia.
Oltre a una maggiore sensibilità agli stimoli sensoriali, l'iperestesia può essere accompagnata da una serie di altri sintomi, a seconda della causa sottostante. Dolore o disagio: Il sintomo più comune dell'iperestesia è una maggiore sensibilità al dolore. Se si avverte una maggiore sensibilità che interferisce con le attività quotidiane o causa un disagio significativo, è importante consultare un medico. La diagnosi di iperestesia richiede in genere una valutazione approfondita da parte di un medico, che effettuerà un esame fisico, esaminerà la storia clinica e potrebbe prescrivere ulteriori esami per individuare la causa sottostante. Il trattamento dell'iperestesia dipende dalla causa sottostante e dalla gravità dei sintomi. Farmaci antidolorifici come i FANS (farmaci antinfiammatori non steroidei), il paracetamolo o gli antidolorifici su prescrizione possono essere raccomandati per ridurre l'intensità del dolore o del fastidio. La fisioterapia può essere raccomandata se l'iperestesia è correlata a disfunzione muscolare o nervosa. Sì, l'iperestesia può essere trattata intervenendo sulla causa sottostante. L'iperestesia può essere temporanea o cronica, a seconda della causa sottostante. Sì, lo stress e i fattori emotivi possono esacerbare l'iperestesia aumentando la sensibilità del corpo al dolore e al disagio. L'iperestesia è una condizione complessa che può avere un impatto significativo sulla qualità della vita di una persona. Comprendere le cause e cercare un trattamento appropriato è essenziale per gestire i sintomi e migliorare il benessere generale.
Una diagnosi più accurata, volta ad identificare la causa sottostante delle parestesie, può essere formulata con l'esecuzione di esami strumentali di imaging (ecografia, radiografia, Tac, risonanza magnetica nucleare) indagando i distretti corporei interessati dal disturbo. Il trattamento dipende dalla causa che ne è all'origine. Se l'intorpidimento degli arti è dovuto a posizioni errate, può bastare un massaggio ed attendere che la circolazione torni alla normalità. Praticare una regolare attività fisica migliora la circolazione e limita il disturbo oltre a contrastare sovrappeso ed obesità, due condizioni note che favoriscono la comparsa di disturbi circolatori. Le carenze vitaminiche, talvolta responsabili delle parestesie, possono essere risolte con un'alimentazione corretta, ricca di frutta e verdura. Solitamente antiepilettici ed alcuni antidepressivi possono ridurre le parestesie. Se la parestesia provoca un eccessivo dolore, possono essere indicati anestetici locali.
Il Prurito Post-Operatorio: Una Reazione Naturale
Il sintomo che tutti associano all'intervento chirurgico è il dolore e la maggior parte dei pazienti è ben preparata con le prescrizioni analgesiche e la forza mentale. Inaspettatamente, circa sette giorni dopo l’operazione, compare un nuovo e spesso più irritante sintomo, che è diverso dal dolore: il prurito. Alcune persone affermano addirittura che il prurito sia sei volte più insopportabile del dolore. Può essere percepito come una sensazione di grande irritazione sotto la pelle e che non si riesce a grattare, o come una sensazione di nervosa stimolazione della pelle intorno alle incisioni. Questa condizione, detta medico "prurito", è tipica del corpo e dell’ambiente, quindi non c’è motivo di preoccuparsi. In realtà, è il ritorno dello stato di salute della pelle e una reazione dei nervi che si attivano, e per questo motivo rappresenta un segnale positivo. Anche se i farmaci antidolorifici hanno fatto effetto, il prurito ritorna sempre.
Meccanismi del Prurito Post-Operatorio
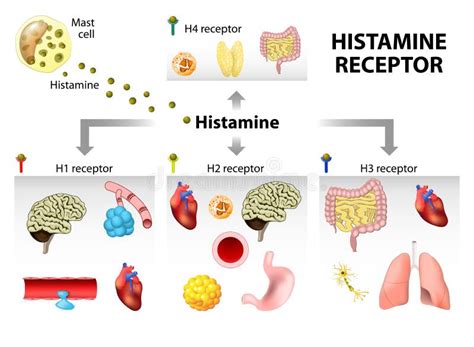
Il prurito post-operatorio deriva principalmente dall'azione dell'istamina. Dopo un taglio chirurgico, il sistema immunitario del corpo entra in azione, caratterizzato dal rilascio di istamina, una sostanza chimica che aiuta a eliminare batteri e riparare la ferita. Sono proprio i globuli rossi a fornire all’area ossigeno e nutrienti che rendono perfetto il processo di guarigione. L'istamina, tuttavia, provoca anche la stimolazione delle terminazioni nervose della pelle che, a loro volta, inviano al cervello un segnale che la pelle dovrebbe essere grattata. Questa sostanza chimica è la stessa rilasciata quando si viene punti da una zanzara. La ferita post-operatoria è, per tutti gli scopi, infiammata dall’istamina per almeno la prima settimana.
Se il prurito persiste, soprattutto se si presenta come una sensazione profonda, si può attribuire la causa alla rigenerazione nervosa. Poiché i nervi continuano a crescere verso l’esterno, diventano molto sensibili agli stimoli. Inviando impulsi elettrici disorganizzati e casuali al cervello, che nella maggior parte dei casi interpreta tali segnali come sensazioni di prurito, bruciore e scossa elettrica. La condizione di prurito neuropatico può persistere per un certo periodo.
L’influenza dell’ambiente circostante non può essere sottovalutata.
- Secchezza: Un indumento di compressione è tessuto in modo tale da assorbire il sudore, mentre lo sfregamento costante sulla pelle da parte del tessuto in parte priva gli oli naturali e la lubrificazione della pelle.
- Calore: La natura sintetica dell’indumento stretto impedisce al calore prodotto dal corpo di uscire. La sudorazione diventa molto irritante per la pelle quando si siede sotto la compressione.
- Dermatite da contatto: Raramente, il paziente può sviluppare una reazione ai detergenti usati per lavare l’indumento o alla stessa fibra di lattice.
Gestione del Prurito e Prevenzione delle Complicanze
La regola fondamentale che regola il recupero del corpo dopo un intervento è che le incisioni non devono mai essere grattate. Grattarsi in questo modo introduce batteri sotto le unghie e può provocare infezioni. Inoltre, graffiando meccanicamente la ferita, si può danneggiare il tessuto nuovo e delicato, causando la parziale apertura della ferita (deiscenza) e lasciando una cicatrice ipertrofica.
Per alleviare il prurito, si raccomanda:
- Idratazione: Applicare una lozione senza profumo e specifica per pelli sensibili.
- Modifica della terapia farmacologica: In caso di prurito intenso che impedisce il sonno, è possibile che il medico modifichi la terapia farmacologica. Alcuni narcotici su prescrizione (oppioidi) hanno come effetto collaterale l’insorgenza di prurito estremo.
- Igiene dell'indumento: Mantenere correttamente l'igiene dell'indumento di compressione è importante. Si consiglia di indossare sotto il tessuto di compressione una canottiera di cotone morbido al 100%.
È normale che il prurito sia più forte di notte. Di notte, i livelli di cortisolo (che aiuta a controllare l’infiammazione) diminuiscono, e la temperatura corporea spesso aumenta a letto, quindi il prurito si intensifica quando si cerca di dormire.
Non mettere creme, lozioni o oli su una ferita ancora aperta e sanguinante a meno che il tuo chirurgo non ti abbia dato il consenso. Potrebbero causare infezioni o indebolire i punti.
Il prurito superficiale che si avverte probabilmente non durerà più di 2-3 settimane. Tuttavia, il prurito nervoso profondo, «elettrico», potrebbe ancora disturbarti intermittentemente per 3-6 mesi finché non si ripristinerà completamente la sensibilità.
Il prurito non significa necessariamente un'infezione. È un segno di guarigione della pelle. Tuttavia, se il prurito è accompagnato da pelle molto rossa, calore, secrezioni gialle o febbre, potrebbe indicare un’infezione.
A volte la causa del prurito su una parte del corpo diversa dal sito chirurgico è che il tessuto di compressione sfrega sulla schiena o dalla reazione ai farmaci antidolorifici. Mantenere la pelle idratata e muoversi frequentemente può aiutare.
Reazioni all'Anestesia Locale e Gestione
La gestione delle possibili reazioni all’anestesia locale è di fondamentale importanza, perché in alcuni casi possono esitare in situazioni a volte drammatiche. Nell’ambito di una reazione spiacevole dobbiamo distinguere quella che può essere prevista, in quanto dipendente dall’azione propria dell’anestetico o del vasocostrittore, da quella legata a una iper-reattività individuale, che si esprime in una abnorme liberazione di istamina e altre sostanze istamino-simili e può avere esiti a volte notevoli.
All’interno di questo secondo tipo di reazione ci sono due casi distinti:
- Reazioni allergiche “vere” IgE mediate: sono la conseguenza di una interazione tra allergene e anticorpi altamente affini ai mastociti. Questi, mediante una reazione “a cascata” talvolta imponente, possono portare a rilevanti liberazioni di istamina, indipendentemente dalla quantità di allergene introdotto.
- Reazioni “pseudo-allergiche”: non sono il risultato di una risposta immunologia IgE mediata verso un allergene esterno, ma piuttosto la conseguenza della liberazione di istamina a seguito di un legame diretto del farmaco con i mastociti; tali reazioni sono più frequenti e possono essere strettamente connesse al dosaggio del farmaco; sono generalmente meno pericolose e meno imponenti delle reazioni allergiche “vere”.
I fattori che condizionano l’entità di una risposta allergica o pseudoallergica sono numerosissimi e spesso imprevedibili; a volte possono essere legati al farmaco, ma molto spesso sono frutto di una sensibilità che varia da individuo a individuo e addirittura, nella stessa persona, da momento a momento. Ne deriva una difficoltà di prevedere il tipo e l’entità della risposta, non solo tra un paziente e l’altro, ma nello stesso individuo a seconda delle modalità e del momento dell’esposizione all’allergene. Vale la regola che, ogni qual volta il paziente riferisce un episodio di allergia a una determinata sostanza, occorre seguire un iter procedurale che preveda una anamnesi dettagliata per avere la certezza che il problema sia legato a una reazione da “liberazione di istamina”. Qualora il dubbio persista, è opportuno il rinvio della somministrazione fino all’esecuzione di test diagnostici in centri specializzati.
Una reazione allergica “vera”, e quindi potenzialmente pericolosa, a seguito di un’anestesia locale è una evenienza alquanto rara; le reazioni avverse invece sono riconducibili a cause che nulla hanno a che fare con una allergia nei confronti dei componenti delle tubofiale a uso odontoiatrico. Secondo i dati della letteratura, il 97-98% di questi casi è rappresentato da reazioni psicogene scatenate dalla paura e dall’ansia che affliggono il paziente prima e durante la seduta odontoiatrica; in questa situazione il corteo sintomatologico che ne deriva è quanto mai vario: sensazione di svenimento, agitazione, fame d’aria, visioni, formicolii, e così via.
Le reazioni “tossiche” direttamente legate al dosaggio dell’anestetico utilizzato e del vasocostrittore eventualmente contenuto nella tubofiala sono generalmente responsabili del rimanente 2-3% dei casi. Da un punto di vista teorico, tutti gli anestetici esercitano un’azione depressiva sulle membrane cellulari, che si esprime in una riduzione della produzione e della conduzione dell’impulso elettrico a livello locale e sistemico. Tuttavia, per avere reazioni indesiderate del sistema nervoso centrale (dalle convulsioni al coma) o dell’apparato cardiovascolare (ipertensione prima, ipotensione e shock poi) è necessario l’equivalente di almeno sei tubofiale iniettate direttamente in vena - evenienza molto improbabile nella pratica quotidiana. Per quanto riguarda il vasocostrittore, la situazione è invece leggermente differente. Dati della letteratura hanno infatti evidenziato che, mentre, nel soggetto con anamnesi negativa sono necessarie moltissime tubofiale iniettate endovena per provocare alterazioni dell’apparato cardio-vascolare, nel cardiopatico anche una piccola quantità di adrenalina, associata a quella liberata dallo stress, può portare a fenomeni di scompenso cardiocircolatorio.
Le reazioni da liberazione di istamina invece rappresentano una eventualità veramente rara e la probabilità di una reazione allergica “vera” è assolutamente eccezionale. Infatti, alcuni studi hanno evidenziato che la maggior parte delle reazioni da “liberazione di istamina” sono da imputarsi a reazioni pseudoallergiche (angioedema, rash cutanei, orticaria, gonfiori, pruriti, e così via) che possono presentarsi da qualche minuto a qualche ora dopo l’iniezione e che sono provocate dal contatto diretto dell’anestetico con i mastociti e dal contatto diretto dell’adrenalina presente nella tubofiala o liberata in seguito allo stress per la seduta odontoiatrica. Tali reazioni, pur causando una certa preoccupazione per l’odontoiatra e per il paziente, sono di scarsa pericolosità e soprattutto, non essendo legate a fenomeni immunitari, non necessariamente si possono ripetere nel tempo.
Questo spiega perché il numero di episodi gravi legati a fenomeni allergici “veri” e riportati nella letteratura internazionale degli ultimi trenta anni siano circa una ventina e non di più. Tali episodi si riferiscono ad allergie più frequentemente indirizzate verso i componenti conservanti (paraben, metabisolfito, e così via) utilizzati nelle tubofiale con vasocostrittori. Tuttavia, anche se “l’allergia” all’anestesia locale lamentata dal paziente durante l’anamnesi è probabilmente da mettere in relazione a cause diverse, occorre prendere in seria considerazione la possibilità di una reazione allergica “vera” a qualche componente della tubofiala (anestetico, conservanti), in quanto una reazione allergica “vera” può essere molto pericolosa e difficile da trattare.
L’approccio iniziale a un paziente che si dichiara allergico all’anestesia locale deve comprendere un’anamnesi accurata, finalizzata a comprendere le manifestazioni che si sono verificate durante il presunto fenomeno allergico. Sintomi quali formicolii, giramenti di testa, svenimenti, crampi, tremolii, palpitazioni, disturbi visivi depongono per una reazione avversa che non è da mettere in relazione a una “liberazione di istamina”, sia essa di natura allergica vera o pseudoallergica. In questo caso l’anestesia locale può essere praticata senza alcun dubbio o preoccupazione.
La presenza di fatica respiratoria riferita durante il presunto fenomeno allergico impone una maggiore attenzione, in quanto occorre stabilire se la dispnea sia da imputarsi a una reazione psicogena, magari su un paziente con asma allergico all’anamnesi, oppure a una reazione di tipo allergico/pseudoallergico ai componenti dell’anestesia locale. Sintomi riconducibili a edema della glottide (dispnea importante con sensazione di soffocamento), angioedema (rapida tumefazione a carico delle parti molli del cavo orale) o rash cutanei sono molto sospetti per una reazione allergica o pseudoallergica. Nel caso in cui emerga dall’anamnesi la certezza (ricovero ospedaliero con accertamenti positivi per allergia all’anestetico locale), ma anche il solo sospetto che il paziente abbia avuto in passato una manifestazione da liberazione di istamina è consigliabile non praticare l’anestesia locale ma inviare il paziente dall’allergologo. La negatività ai test eseguiti dall’allergologo giustifica l’utilizzo dell’anestetico se testato in tempi brevi, cioè di poco successivi all’esecuzione del test.
Le emergenze allergiche e pseudoallergiche che interessano l’odontoiatra sono quelle che si scatenano dopo pochi minuti dal contatto con la sostanza e, come precedentemente accennato, sono scatenate dalla liberazione, più o meno massiva, di istamina e altre sostanze, che svolgono azioni complesse a livello del territorio vascolare, bronchiale e cutaneo. Generalmente meno tempo trascorre tra il contatto e l’inizio della reazione e più grave e imponente è la reazione.
Gli effetti possono essere:
- Crisi asmatica e/o edema della glottide: la liberazione di sostanze tipo istamina a livello della laringe e dell’albero respiratorio mediante costrizione dei bronchi e dei bronchioli determina la comparsa di dispnea più o meno imponente. La dispnea è di tipo espiratorio e deve essere considerata in maniera diversa dalla dispnea cardiaca che, al contrario, è di tipo inspiratorio. A seconda della gravità della dispnea si procederà con varie tappe terapeutiche: dapprima si utilizzeranno sostanze ad azione broncodilatatrice (salbutamolo) e/o antiallergica (cortisonici) e andranno nebulizzate direttamente all’interno dell’apparato bronchiale; in caso di insuccesso, dopo 5-10 minuti è giustificata la somministrazione di cortisonici i.m. o e.v. a seconda della gravità della crisi. La somministrazione di adrenalina dovrà essere riservata a situazioni cliniche drammatiche. Analogo discorso va fatto per la tracheotomia chirurgica in caso di grave edema della glottide.
- Shock anafilattico: è la conseguenza di una imponente liberazione di sostanze ad azione vascolare in grado di provocare la morte del paziente in pochissimi minuti.
Allergia all'anestesia locale o reazioni avverse? Come ci si comporta in questi casi?
Le Cicatrici: Un Processo di Guarigione e Possibili Sintomi
Una cicatrice rappresenta una marcatura visibile sul corpo, costituita da tessuto cicatriziale, risultato di un processo biologico di riparazione innescato in risposta a una lesione, un trauma o un intervento chirurgico. Questa formazione cutanea segue una sequenza di fasi ben definite che si manifestano durante il ciclo di guarigione, riflettendo l’instancabile sforzo del corpo nel ripristinare l’integrità del tessuto danneggiato.
Inizialmente, il processo inizia con la coagulazione del sangue, un meccanismo che mira a fermare l’emorragia attraverso la formazione di un coagulo. Tale fase è seguita dall’infiammazione, un processo di pulizia che coinvolge la rimozione di detriti cellulari e batteri presenti nella zona danneggiata. Successivamente, durante la fase di proliferazione, si assiste alla produzione intensiva di nuove cellule, un passo fondamentale per rimpiazzare quelle danneggiate. Il collagene svolge un ruolo fondamentale nella formazione delle cicatrici, poiché rappresenta la proteina principale coinvolta nella struttura e nella forza dei tessuti connettivi nel corpo umano. Durante il processo di cicatrizzazione, il collagene viene prodotto in quantità significative per rimpiazzare il tessuto danneggiato e ripristinare l’integrità della pelle. Infine, il rimodellamento del tessuto cicatriziale si completa nel tentativo di ripristinare la struttura e la funzionalità del tessuto circostante.
La genetica gioca un ruolo significativo, influenzando la propensione a sviluppare cicatrici più evidenti o persistenti. La posizione della ferita sulla pelle e la cura adeguata durante il processo di guarigione rappresentano ulteriori fattori che possono modellare l’aspetto finale delle cicatrici.
Sintomi Associati alle Cicatrici
Le cicatrici in sé non sono associate a sintomi specifici, poiché rappresentano semplicemente il risultato del processo di guarigione del corpo in risposta a una lesione o a un danno ai tessuti. Tuttavia, è possibile che alcune persone possano avvertire disagi o esperire determinate sensazioni in relazione alle cicatrici:
- Prurito: Durante le prime fasi della formazione di una cicatrice, il prurito è uno dei sintomi più comuni. Questa sensazione è strettamente legata al processo di guarigione, in cui il corpo sta rigenerando i tessuti danneggiati. Le terminazioni nervose nella pelle danneggiata diventano più sensibili a causa della crescita di nuovi vasi sanguigni e delle fibre di collagene. Il prurito può essere particolarmente intenso se la ferita è ampia o localizzata in una zona soggetta a movimento o sfregamento.
- Dolore o Sensibilità: Durante il processo di guarigione, le cicatrici possono essere dolorose o ipersensibili. Questo dolore si verifica perché le terminazioni nervose nella pelle danneggiata stanno cercando di rigenerarsi e ristabilire le connessioni con i tessuti circostanti. All’inizio, la sensibilità può essere acuta, manifestandosi come un dolore pulsante o una sensazione di bruciore. Col tempo, man mano che il tessuto cicatriziale matura e si stabilizza, il dolore tende a diminuire gradualmente.
- Discomfort o Irritazione: Le cicatrici che si sviluppano in aree soggette a movimento, sfregamento o pressione costante, come le pieghe cutanee o le zone vicino a cinture e indumenti aderenti, possono causare un notevole discomfort. Questo disagio è spesso accentuato quando la cicatrice è prominente, come nel caso di cicatrici ipertrofiche o cheloidi.
- Cambiamenti nella Sensazione della Pelle: Le cicatrici possono alterare significativamente la sensibilità della pelle nella zona interessata. Questo cambiamento può manifestarsi in due modi: una riduzione della sensibilità, nota come ipoestesia, o un aumento della sensibilità, chiamata iperestesia. Questi cambiamenti sono il risultato del danneggiamento o del rimodellamento delle terminazioni nervose durante la guarigione.
- Rigidità o Limitazioni nei Movimenti: Le cicatrici che si sviluppano in prossimità di articolazioni, muscoli o tendini possono influenzare negativamente la mobilità. La rigidità si verifica quando il tessuto cicatriziale si contrae durante il processo di guarigione, tirando la pelle e i tessuti sottostanti. Questo effetto è particolarmente evidente nelle cicatrici più ampie o profonde.
- Cambiamenti Estetici: Per molte persone, l’aspetto visibile delle cicatrici rappresenta una delle maggiori preoccupazioni. Le cicatrici che si trovano in aree esposte possono avere un impatto significativo sull’autostima e sulla percezione di sé.
Cause delle Cicatrici
Le cicatrici rappresentano testimonianze tangibili del complesso processo di guarigione del nostro corpo in risposta a varie forme di danno o trauma cutaneo. Esse si formano come parte integrante del processo naturale di riparazione tissutale, che può essere scatenato da diversi fattori:
- Ferite e Lesioni: Le cicatrici si formano come risultato naturale del processo di riparazione del corpo in risposta a ferite e lesioni cutanee, inclusi tagli, abrasioni, contusioni o traumi estesi.
- Interventi Chirurgici: Le cicatrici chirurgiche si formano quando la pelle viene incisa durante operazioni mediche. La loro dimensione e aspetto dipendono dalla tecnica chirurgica, dalla precisione dell’incisione e dalla risposta individuale del paziente.
- Malattie della Pelle: Condizioni come l’acne o la varicella possono portare alla formazione di cicatrici, specialmente se le lesioni sono profonde o infette.
- Ustioni: Le bruciature causano danni significativi alla pelle e spesso lasciano cicatrici permanenti, la cui gravità dipende dalla profondità della bruciatura.
- Condizioni Patologiche: Alcuni individui possono sviluppare cicatrici patologiche, come cheloidi o cicatrici ipertrofiche, in risposta a danni cutanei relativamente minori, spesso influenzate da fattori genetici.
In presenza di sintomi persistenti o preoccupazioni significative riguardo alle cicatrici, è sempre consigliabile consultare un dermatologo esperto che possa valutare la situazione specifica e fornire indicazioni appropriate per la gestione e l’eventuale trattamento.
Considerazioni Chirurgiche e Parestesie
In alcuni casi, le parestesie possono essere una conseguenza di interventi chirurgici, in particolare quelli che coinvolgono nervi o aree ricche di terminazioni nervose. Ad esempio, a seguito di un intervento per ernia inguinale destra con anestesia peridurale, un paziente ha riferito, circa 15 giorni dopo l'intervento, di camminare con la gamba destra perennemente indolenzita. Dopo otto mesi, la ferita continuava a dare fastidio con un prurito insopportabile o fitte lancinanti a seconda della posizione.
La tecnica chirurgica nel trattamento delle ernie inguinali si avvale da diversi anni dell'impianto di efficaci materiali protesici non riassorbibili e biologicamente ben tollerati (le cosiddette reti o mesh). In una piccola percentuale di casi questi disturbi non si attenuano con il tempo diventando motivo di ripetute visite di controllo presso gli ambulatori. La causa di questa patologia post-operatoria viene spesso attribuita all'irritazione di piccoli nervi che attraversano la regione inguinale (parestesia temporanea), al loro intrappolamento nella reazione cicatriziale sollecitata dalla protesi (parestesia cronica) o dai mezzi di fissazione della stessa. In altri casi è la tensione della rete a determinare fastidi nei movimenti. Allorchè i disturbi diventino duraturi e non accennino ad attenuarsi si può ricorrere alla revisione della ferita ed al riposizionamento della protesi.
È fondamentale valutare con il proprio medico se il caso specifico rientri tra quelli che possono beneficiare di un intervento chirurgico di revisione della ferita.

tags: #iperestesia #prurito #intervento #chirurgico