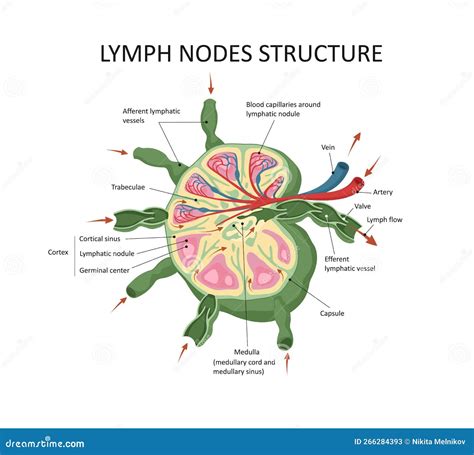
Il linfoma cutaneo, una rara forma di cancro della pelle, origina da cellule linfatiche alterate, i linfociti, che si insediano nella cute. Queste cellule, normalmente parte integrante del sistema immunitario deputato alla difesa dell'organismo, subiscono una mutazione nel loro materiale genetico, trasformandosi in cellule cancerose. A differenza delle cellule sane, queste cellule tumorali hanno la capacità di dividersi e moltiplicarsi in modo incontrollato, invadendo i tessuti circostanti e potenzialmente formando metastasi in altri organi. Gli esperti classificano il linfoma cutaneo nel gruppo dei "linfomi non-Hodgkin extranodali", dove il termine "extranodale" indica che il tumore si sviluppa al di fuori dei linfonodi.
Un Quadro Clinico Complesso e Variabile
Esistono numerose forme distinte di linfomi cutanei, ognuna con caratteristiche e aspetti peculiari. Una prima, fondamentale distinzione si basa sul tipo di linfocita coinvolto:
- Linfomi a cellule T: Rappresentano la maggioranza dei linfomi cutanei, costituendo circa il 65% dei casi. Derivano da linfociti T, cellule cruciali per la risposta immunitaria che attaccano direttamente i patogeni o producono sostanze come le citochine per combatterli. Esistono diversi sottogruppi di linfomi a cellule T, ciascuno associato a manifestazioni cliniche specifiche. La micosi fungoide (MF) è il linfoma a cellule T più comune, rappresentando circa il 50% di tutti i casi. La sindrome di Sézary è una variante molto aggressiva e rara, costituendo circa il 2% dei casi. Altre forme includono la papulosi linfomatoide e il linfoma anaplastico a grandi cellule.
- Linfomi a cellule B: Costituiscono circa il 25% dei linfomi cutanei e si sviluppano da linfociti B alterati, cellule responsabili della produzione di anticorpi. Tra i linfomi a cellule B cutanei primari, i più comuni includono il linfoma primitivo cutaneo a cellule B della zona marginale (PCMZL), caratterizzato dalla comparsa di papule e noduli principalmente sul tronco e sulle estremità superiori, e il linfoma primitivo cutaneo diffuso a grandi cellule B (tipo gamba) (PCBLT), che si manifesta con tipici noduli rosso-bluastri, prevalentemente sulla pelle della parte inferiore delle gambe.
Sintomi: Un Esordio Spesso Silente
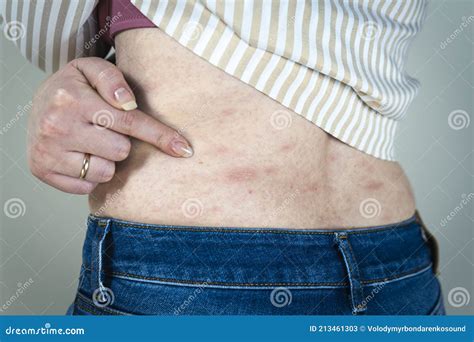
Il linfoma cutaneo spesso non è facile da riconoscere, sia per i pazienti che per i medici, a causa del suo sviluppo lento e della quasi assenza di sintomi nelle fasi iniziali. A differenza di altri tumori della pelle, non presenta le tipiche alterazioni cutanee che li contraddistinguono. In alcuni pazienti, i sintomi possono manifestarsi come pelle secca e pruriginosa o la comparsa di chiazze rosse. Le manifestazioni possono essere estremamente eterogenee e includere:
- Chiazze rossastre: Spesso associate a prurito, possono somigliare a un eczema, da cui il termine "stadio dell'eczema" per descrivere le fasi iniziali della micosi fungoide. Queste lesioni possono persistere per anni senza subire modifiche significative.
- Placche: Le lesioni cutanee si ispessiscono e sporgono al di sopra del normale livello della pelle, apparendo "sollevate". Le placche possono comparire in qualsiasi parte del corpo.
- Noduli: Le cellule tumorali si moltiplicano formando noduli, che possono variare da pochi millimetri a due o tre centimetri di diametro. Nella papulosi linfomatoide, questi noduli possono guarire spontaneamente in poche settimane.
- Eritrodermia: Un arrossamento diffuso della pelle su tutto il corpo, spesso accompagnato da desquamazione e prurito intenso, tipico della sindrome di Sézary.
- Ulcere: In alcuni casi, le lesioni cutanee possono evolvere in ulcere.
- Tumefazioni: Gonfiori localizzati.
- Desquamazioni e fuoriuscita di liquidi: Alterazioni della superficie cutanea.
- Cambiamenti di colore della pelle: In alcuni casi, la pelle può assumere un colorito scuro.
- Sintomi sistemici: In rari casi, il linfoma cutaneo può provocare sintomi generali come febbre, perdita di peso, aumento della sudorazione, specialmente notturna, e prurito generalizzato.
È importante sottolineare che queste lesioni possono essere facilmente scambiate per altre patologie cutanee come eczema, psoriasi o infezioni, ritardando la diagnosi corretta.
Diagnosi: Un Percorso Multidisciplinare
Il percorso diagnostico per il linfoma cutaneo inizia con una visita medica, solitamente dal medico di base o dal dermatologo. Dopo un'attenta valutazione della storia clinica del paziente, dei sintomi e un esame approfondito della pelle e dei linfonodi, lo specialista potrà decidere i passi successivi.
La biopsia cutanea rappresenta l'esame diagnostico più cruciale. Consiste nel prelievo di un piccolo campione di tessuto dalla lesione sospetta per essere analizzato al microscopio. L'analisi istologica permette di identificare la presenza di cellule linfomatose e, in alcuni casi, di determinare la diffusione del tumore. A volte, per valutare l'estensione della malattia, possono essere prelevati campioni da linfonodi sospetti, midollo osseo o, più raramente, liquido cerebrospinale.
Ulteriori approfondimenti diagnostici includono:
- Esami di laboratorio: Permettono di identificare specifici marcatori sulle cellule tumorali, cambiamenti genetici, e di valutare il numero e il tipo di cellule ematiche, nonché la funzionalità di fegato e reni, che possono essere alterati in presenza di tumore. Questi esami sono fondamentali per distinguere i diversi sottotipi di linfoma cutaneo e per guidare la scelta terapeutica.
- Esami strumentali: La TAC (Tomografia Computerizzata) e la PET (Tomografia ad Emissione di Positroni) sono essenziali per determinare con precisione l'estensione del linfoma nell'organismo, valutando il coinvolgimento di linfonodi, organi interni e altre aree.
La classificazione dei linfomi cutanei è complessa e si basa sul metodo proposto dalla World Health Organization-European Organization for Research and Treatment of Cancer (WHO-EORTC), aggiornato regolarmente. Questa classificazione considera l'aspetto delle cellule al microscopio, la presenza di proteine specifiche sulle cellule tumorali e la correlazione con le caratteristiche cliniche della malattia.
Tumori della pelle: Diagnosi precoce attraverso la microscopia confocale
Fattori di Rischio e Prevenzione
Le cause esatte del linfoma cutaneo rimangono in gran parte sconosciute, rendendo difficile l'identificazione di strategie di prevenzione specifiche. Tuttavia, alcuni fattori sono stati associati a un aumento del rischio:
- Radiazioni radioattive: L'esposizione a dosi elevate di radiazioni radioattive è l'unico fattore di rischio accertato, in quanto può alterare il materiale genetico dei linfociti. È fondamentale adottare adeguate misure di protezione in caso di esposizione professionale.
- Sistema immunitario compromesso: Un sistema immunitario indebolito può avere difficoltà a riconoscere ed eliminare le cellule patologiche. Fattori come infezioni da HIV, Borrelia o Epstein-Barr possono alterare il funzionamento del sistema immunitario. L'uso di farmaci immunosoppressori è un altro potenziale fattore di rischio.
Contrariamente ad altri tumori cutanei, l'eccessiva esposizione al sole senza protezione non sembra giocare un ruolo primario nel linfoma cutaneo. Pertanto, le misure di prevenzione si concentrano principalmente sulla gestione dei fattori di rischio noti e sull'adozione di stili di vita sani. Non esistono misure speciali per la diagnosi precoce del linfoma cutaneo, ma uno screening generale del cancro della pelle può essere utile.
Trattamento: Un Approccio Personalizzato
Il trattamento del linfoma cutaneo è altamente personalizzato e dipende da una serie di fattori cruciali: il tipo specifico di linfoma, la sua aggressività, l'estensione della malattia, l'età del paziente e il suo stato di salute generale.
Le opzioni terapeutiche possono essere suddivise in:
Terapia locale: Mirata a trattare specificamente l'area cutanea interessata dalla malattia. Le opzioni includono:
- Chirurgia: Utilizzata per rimuovere lesioni facilmente asportabili.
- Radioterapia: Impiega radiazioni ionizzanti per eliminare le cellule tumorali e può stimolare la risposta immunitaria.
- Fototerapia: Utilizza la luce ultravioletta (UVA o UVB) per colpire le cellule tumorali, particolarmente efficace nella micosi fungoide con lesioni superficiali diffuse.
- Trattamenti topici: Farmaci chemioterapici (come la clormetina) o corticosteroidi applicati direttamente sulla pelle.
Terapia sistemica: Utilizzata quando la malattia è in stadio avanzato, aggressiva o ha colpito altri organi. Coinvolge trattamenti che agiscono su tutto l'organismo:
- Farmaci sistemici: Steroidi, retinoidi, chemioterapici, farmaci mirati (come anticorpi monoclonali: rituximab, mogamulizumab, brentuximab vedotin) e interferoni.
- Fotoferesi extracorporea (ECP): Una procedura in cui i linfociti vengono separati dal sangue, trattati con un farmaco per renderli sensibili ai raggi UVA e poi esposti a questi raggi che li uccidono selettivamente. I linfociti trattati vengono poi reinfusi nel circolo sanguigno. L'ECP ha anche un'azione immunoterapica.
- Chemioterapia: Somministrata per via endovenosa, può essere a singolo agente o in combinazione.
- Trapianto allogenico di cellule staminali del sangue: Considerato per pazienti con malattia ad alto rischio.
In alcuni casi, come nella papulosi linfomatoide, il linfoma cutaneo può regredire spontaneamente. La scelta del trattamento più idoneo è un processo dinamico che viene costantemente rivalutato in base alla risposta del paziente.

Prognosi: Variazioni Significative
Il decorso e la prognosi del linfoma cutaneo dipendono in larga misura dal tipo specifico di linfoma, dalla sua aggressività e dall'estensione della malattia al momento della diagnosi. In molti casi, i linfomi cutanei rimangono confinati alla pelle per molti anni, talvolta per tutta la vita, senza diffondersi ad altri tessuti e organi. In queste circostanze, la prognosi è generalmente molto buona. Tuttavia, esistono varianti più aggressive che crescono rapidamente e possono colpire altri organi, compromettendo la prognosi. Nella sindrome di Sézary, ad esempio, le cellule tumorali possono diffondersi attraverso il flusso sanguigno, rendendo la prognosi meno favorevole. La continua ricerca e lo sviluppo di nuove terapie mirate offrono speranza per migliorare ulteriormente gli esiti per i pazienti affetti da questa rara patologia.