Le macchie sul cuoio capelluto possono presentarsi in diverse forme e manifestazioni, spesso generando preoccupazione e disagio. Sebbene la loro comparsa possa destare allarme, è importante sottolineare che, contrariamente a quanto si possa pensare, questa condizione della pelle non è causata dalla mancanza di igiene. Si tratta di una malattia della pelle piuttosto comune che causa uno sfogo, il quale può manifestarsi con la comparsa di una o più lesioni sul corpo, talvolta accompagnate da prurito.
La Dermatite Seborroica: Una Condizione Comune
Una delle cause più frequenti di macchie sul cuoio capelluto, specialmente nei neonati, è la dermatite seborroica. Questa condizione si manifesta con la formazione di aree dall'aspetto grasso e squamoso sul cuoio capelluto del bambino. Queste aree possono diventare spesse e dure, ma è fondamentale sapere che la crosta lattea, come viene comunemente chiamata nei neonati, non è pericolosa e normalmente svanisce nel giro di qualche mese.
I bebè possono sviluppare la dermatite seborroica anche in altre zone del corpo, come la zona pannolino o altrove. Nella zona pannolino, lo sfogo viene spesso scambiato per un semplice rossore causato dall'uso del pannolino.
Quando la dermatite seborroica si presenta negli adulti, la condizione può manifestarsi in modo intermittente, andando e venendo per il resto della loro vita. Le manifestazioni e i sintomi della dermatite seborroica variano con l'età. Nei bambini, la dermatite seborroica può formarsi anche sul viso, solitamente sulle palpebre, attorno al naso o alle orecchie.
I ricercatori stanno ancora indagando sulle cause esatte di questa comune malattia della pelle. Da quello che si è potuto comprendere, le cause sono complesse. La dermatite seborroica può colpire persone di ogni colore ed età. È una condizione che i dermatologi diagnosticano e trattano frequentemente. Se si sospetta di avere la dermatite seborroica, è consigliabile consultare un dermatologo per una diagnosi accurata. A volte, la dermatite seborroica può essere il segno di un'altra patologia sottostante.
Sebbene la terapia non possa curare definitivamente la dermatite seborroica, il trattamento porta benefici significativi nel gestire i sintomi e migliorare la qualità della vita.
- Bambini (cuoio capelluto): La cosiddetta crosta lattea tende a scomparire completamente senza la necessità di un trattamento specifico.
- Bambini (altre zone della pelle all'infuori del cuoio capelluto): Anche in queste aree, la dermatite seborroica solitamente scompare del tutto.
- Adolescenti ed adulti (cuoio capelluto e resto del corpo): Dopo l'infanzia, la dermatite seborroica non tende normalmente a scomparire senza un adeguato trattamento.
Per ottenere i migliori risultati, un dermatologo considera diversi fattori prima di elaborare un piano terapeutico personalizzato. Gli shampoo antiforfora possono essere efficaci sia sulla pelle che sul cuoio capelluto, e il dermatologo può fornire indicazioni precise sul loro corretto utilizzo. Spesso, si ottengono risultati ottimali combinando due o più trattamenti, che possono includere creme medicali, farmaci e una specifica cura della pelle.
La dermatite seborroica nei bambini spesso scompare tra i 6 mesi e il primo anno di vita. Negli adolescenti o negli adulti, alcune persone vedono la propria dermatite seborroica regredire spontaneamente senza averla trattata in alcun modo.
Per quanto riguarda la zona pannolino e il resto del corpo nei bambini, se si sospetta la presenza di dermatite seborroica, è sempre meglio consultare un dermatologo per una diagnosi corretta. Questo sfogo comune può somigliare a eczema, psoriasi o una reazione allergica.
Nei pazienti adolescenti o adulti, per il cuoio capelluto, molte persone trovano sollievo utilizzando shampoo antiforfora. Nei pazienti di origine caucasica, lavare i capelli tutti i giorni può aiutare, tuttavia è necessario utilizzare uno shampoo antiforfora almeno due volte a settimana. Se lo shampoo antiforfora non porta alcun beneficio, si può provare a cambiare prodotto (esistono vari marchi in commercio) e usarli in modo alternato. Si consiglia di lavare i capelli con il primo shampoo antiforfora per due volte di seguito, poi usare il secondo e, se necessario, continuare a cambiare shampoo fino a trovare quello più adatto ed efficace.
Ogni shampoo antiforfora contiene generalmente un principio attivo differente. Per ottenere risultati ottimali, è importante seguire attentamente le istruzioni riportate sulla confezione. Alcuni shampoo richiedono di essere lasciati agire per circa cinque minuti prima del risciacquo, mentre altri non necessitano di un tempo di posa prolungato sul cuoio capelluto.
Se si utilizza uno shampoo contenente catrame minerale, è necessario fare attenzione a proteggere il cuoio capelluto dai raggi solari, indossando un cappello o evitando l'esposizione ai raggi UV dei lettini o delle lampade abbronzanti.
Chi ha la pelle scura dovrebbe usare lo shampoo antiforfora solo una volta alla settimana.
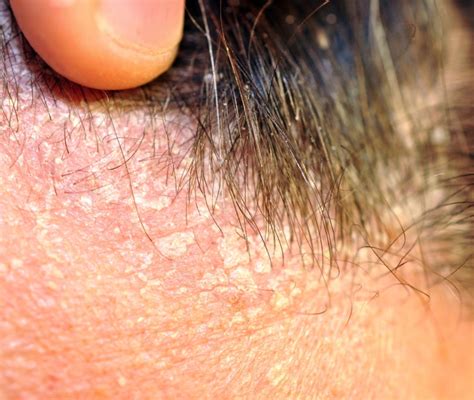
La Cheratosi: Ispessimento e Alterazioni della Pelle
Un'altra condizione che può manifestarsi con macchie o alterazioni sul cuoio capelluto, ma anche in altre aree esposte al sole, è la cheratosi. La cheratosi è un ispessimento dello strato corneo dell'epidermide, una condizione cutanea comune che può avere diverse origini. Può essere di natura reattiva, come conseguenza di uno stimolo cronico continuativo (es. callosità, grattamento da prurito cronico), o proliferativa (es. verruca, cheratosi seborroica, cheratosi solare).
Molte persone in tutto il mondo hanno la cheratosi, una condizione cutanea abbastanza comune. È generalmente benigna, ma è importante prestare attenzione alle lesioni cutanee e consultare un medico o dermatologo in caso di cambiamenti o sintomi sospetti. Per ridurre al minimo il rischio di sviluppare cheratosi, è fondamentale proteggere la pelle dai raggi ultravioletti (UV) e monitorare regolarmente l'aspetto della pelle nel tempo.
Le lesioni cheratosiche possono presentarsi come macchie ruvide, secche e squamose di dimensioni, forme e colori diversi. Esistono diverse forme di cheratosi, ognuna con le proprie caratteristiche, anche se spesso è causata dall'esposizione eccessiva ai raggi ultravioletti del sole. È fondamentale identificare la cheratosi e il trattamento appropriato per evitare complicazioni e prevenire lo sviluppo del carcinoma a cellule squamose.
Sintomi della Cheratosi Cutanea
La cheratosi cutanea è caratterizzata dalla formazione di piccole escrescenze ruvide, solitamente di colore marrone o rosato, sulla superficie della pelle. Queste lesioni, chiamate cheratosi seborroiche, non sono cancerose ma possono essere fastidiose o imbarazzanti.
- Escrescenze sulla pelle: Le lesioni si sviluppano gradualmente, variando in dimensioni da pochi millimetri a diversi centimetri. La loro superficie è spesso ruvida al tatto, ricoperta da uno strato cheratinico che conferisce una sensazione granulosa o rugosa.
- Colore variabile: Le cheratosi mostrano una vasta gamma di colori, che includono tonalità di marrone chiaro, marrone scuro, nero, grigio, rosa e persino giallastro. Questo spettro di colori è dovuto all'accumulo di pigmento e alla presenza di cheratina.
- Localizzazione comune: Le cheratosi seborroiche tendono a svilupparsi in aree del corpo frequentemente esposte al sole, come il viso, il cuoio capelluto, il collo, il torace, la schiena e le spalle. Tuttavia, possono apparire anche in altre zone meno esposte.
- Aspetto ceroso o incrostato: Una caratteristica comune è il loro aspetto ceroso o incrostato, che le rende visivamente distintive. Sembrano spesso “appiccicate” alla superficie della pelle.
- Prurito occasionale: Sebbene molte cheratosi siano asintomatiche, alcune persone possono avvertire prurito intermittente o persistente.
- Possibile irritazione o infiammazione: Le cheratosi possono diventare irritate o infiammate a causa del graffio, dell'attrito continuo o dell'esposizione a sostanze irritanti.
- Aumento delle dimensioni nel tempo: Le escrescenze possono iniziare come piccole macchie e crescere gradualmente nel corso degli anni.
- Variazioni individuali: La presentazione clinica può variare notevolmente tra gli individui, con alcune persone che sviluppano poche lesioni isolate e altre decine o centinaia.
- Reazioni emotive: L'impatto visivo delle lesioni, specialmente sul viso, può influenzare negativamente l'autostima e il benessere emotivo.
- Differenziazione da altre lesioni cutanee: Le cheratosi seborroiche possono essere confuse con nevi, verruche, cheratosi attiniche o melanomi, rendendo essenziale una valutazione dermatologica.
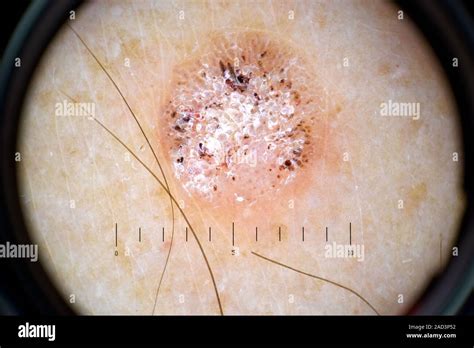
Cause della Cheratosi
La cheratosi cutanea è causata da una combinazione di fattori genetici, ambientali e ormonali.
- Fattori genetici: La predisposizione genetica gioca un ruolo importante. Persone con una storia familiare di cheratosi hanno una probabilità maggiore di sviluppare questa condizione.
- Esposizione al sole: L'esposizione prolungata e non protetta ai raggi ultravioletti (UV) è uno dei fattori ambientali più influenti. I raggi UV danneggiano il DNA delle cellule cutanee, accelerando la produzione di cheratina.
- Invecchiamento: La cheratosi cutanea è più comune con l'avanzare dell'età. Con il tempo, la capacità della pelle di rigenerarsi diminuisce, rendendola più vulnerabile ai danni.
- Sbalzi ormonali: Cambiamenti nei livelli ormonali, come quelli che si verificano durante la gravidanza o la menopausa, possono influenzare la produzione di cheratina.
- Condizioni della pelle preesistenti: Condizioni come la dermatite seborroica o la psoriasi possono aumentare la predisposizione alla cheratosi cutanea.
- Obesità: Studi recenti suggeriscono un possibile legame tra obesità e cheratosi cutanea.
La Cheratosi Attinica: Una Lesione Precancerosa
È importante distinguere la cheratosi seborroica dalla cheratosi attinica, classificata come una lesione precancerosa obbligata. Le cheratosi attiniche si presentano come placche o papule eritematose, soprattutto in aree esposte cronicamente al sole come il volto, le orecchie, le spalle, il dorso delle mani e il cuoio capelluto calvo. Al tatto, danno una caratteristica sensazione di "carta vetrata".
I fattori di rischio per la cheratosi attinica includono: sesso maschile, età avanzata, carnagione chiara, elevata esposizione solare cumulativa, immunosoppressione e disordini genetici della pigmentazione. Il rischio aumenta in particolare se non si protegge adeguatamente la pelle dai raggi UV o in seguito a ustioni solari ripetute.
Le cheratosi attiniche possono regredire spontaneamente, rimanere invariate, ma nel 10% dei casi possono trasformarsi in formazioni maligne. I segni di progressione includono indurimento della lesione, aumento delle dimensioni, sanguinamento ed eritema.
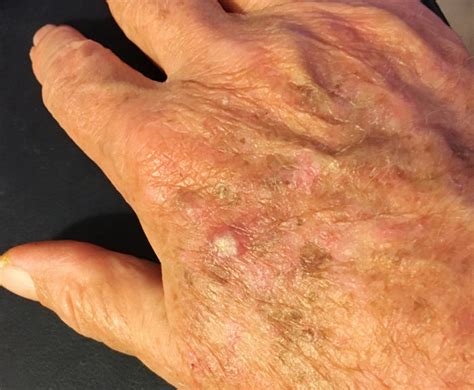
Psoriasi del Cuoio Capelluto: Una Sfida Cronica
Un'altra condizione che può manifestarsi sul cuoio capelluto, spesso confusa con la dermatite seborroica, è la psoriasi del cuoio capelluto. Questa patologia interessa quasi due milioni di italiani e poche persone affette da psoriasi non hanno mai avuto manifestazioni anche sul cuoio capelluto.
Sulla testa la psoriasi si presenta come una o più placche circoscritte, rosse e con desquamazione anche molto abbondante, con una corona eritematosa a margini netti, coperta da squame bianco-argentee secche, localizzata all'attaccatura dei capelli. Nei casi più gravi, le squame si intensificano coprendo gran parte del capo, e in questi casi viene chiamata "psoriasi a calotta".
A differenza della dermatite seborroica, la psoriasi ai primi stadi non si presenta su tutta la cute della testa, ma solo in alcuni punti non uniformi. Nei casi più dubbi, la diagnosi è facilitata dalla presenza di tipiche lesioni di psoriasi o di dermatite seborroica in altre sedi.
Le cause della psoriasi, compresa quella del cuoio capelluto, non sono completamente chiare. Se la manifestazione al cuoio capelluto è inserita in un quadro di psoriasi estesa, verranno prescritti farmaci per trattare tutte le lesioni del corpo con una terapia sistemica. Se invece è colpita solo la testa o poche lesioni sul corpo, la cura prevede shampoo o lozioni con sostanze che rimuovono le squame, quando l'ipercheratosi (ispessimento della pelle) è l'aspetto principale. Qualora prevalga l'infiammazione, si usano shampoo e lozioni con antimicotici o cortisonici locali.
È importante sottolineare che la psoriasi non è infettiva, ma riducendo alcuni lieviti normalmente presenti sulla nostra pelle si può ridurre l'infiammazione. Non bisogna fidarsi di informazioni su prodotti miracolosi in vendita su internet. È fondamentale parlare con il proprio medico o dermatologo, che prescrive la terapia efficace e la calibra in base al singolo paziente. Trattandosi di una malattia cronica, la condivisione delle cure e delle decisioni tra medico e malato è cruciale.
GESTIRE LA PSORIASI: psoriasi del cuoio capelluto
Rimedi e Trattamenti
La gestione delle macchie sul cuoio capelluto dipende dalla causa sottostante.
Trattamenti per la Dermatite Seborroica
Il trattamento mira a ridurre l'infiammazione, il prurito e la desquamazione.
- Shampoo medicati: Shampoo contenenti principi attivi come piritione di zinco, ketoconazolo, solfuro di selenio o acido salicilico sono efficaci nel controllare la crescita dei lieviti Malassezia e nel ridurre la desquamazione. È importante seguire le istruzioni d'uso, che spesso prevedono di lasciare agire lo shampoo per alcuni minuti.
- Creme e lozioni: In alcuni casi, possono essere prescritte creme o lozioni antifungine (come ketoconazolo, ciclopirox) o corticosteroidi per le aree interessate, al fine di ridurre l'infiammazione e il prurito.
- Cura della pelle: Mantenere la pelle pulita e idratata, evitando l'uso di detergenti aggressivi e acqua troppo calda, può aiutare a ridurre l'irritazione.
- Evitare fattori aggravanti: Gestire lo stress, mantenere un peso corporeo sano, limitare il consumo di alcol e tabacco può contribuire a ridurre la frequenza e la gravità degli episodi.
Trattamenti per la Cheratosi
Il trattamento della cheratosi dipende dal tipo e dall'estensione delle lesioni.
- Terapia topica: Creme o gel a base di 5-fluorouracile, Imiquimod o Diclofenac possono essere prescritti per trattare le cheratosi attiniche.
- Crioterapia: L'applicazione di azoto liquido sulla lesione causa la formazione di vesciche e desquamazione, portando alla caduta della lesione. È un trattamento rapido e comune per le cheratosi attiniche.
- Raschiatura (Curettage): La procedura chirurgica consiste nell'eliminazione delle cellule tramite un dispositivo chiamato curet. Può essere seguita da elettrochirurgia.
- Laserterapia: Il laser CO2 viene utilizzato per rimuovere le singole lesioni.
- Terapia fotodinamica: Prevede l'applicazione di una soluzione fotosensibilizzante e la successiva esposizione a una luce speciale per distruggere le cellule alterate.
- Protezione solare: L'applicazione regolare di prodotti con alto fattore di protezione solare (SPF 30 o superiore) è fondamentale per prevenire la formazione di nuove cheratosi e proteggere la pelle dai danni UV. Evitare l'esposizione solare nelle ore centrali della giornata e utilizzare abbigliamento protettivo è altrettanto importante.
Gestione della Psoriasi del Cuoio Capelluto
La gestione della psoriasi del cuoio capelluto richiede un approccio personalizzato.
- Shampoo e lozioni specifiche: Vengono utilizzati prodotti contenenti sostanze cheratolitiche per rimuovere le squame e agenti antinfiammatori o antimicotici per ridurre l'infiammazione.
- Terapie sistemiche: Nei casi più severi o quando la psoriasi è estesa ad altre parti del corpo, possono essere prescritte terapie sistemiche.
È sempre fondamentale consultare un dermatologo per una diagnosi accurata e per definire il piano di trattamento più adatto alla propria specifica condizione. La prevenzione, soprattutto attraverso una corretta protezione solare, gioca un ruolo cruciale nella gestione di molte di queste condizioni cutanee.