La mastocitosi rappresenta un gruppo di patologie rare caratterizzate dalla proliferazione clonale e dall’accumulo di mastociti in diverse zone anatomiche, quali organi e tessuti. Quando l’infiltrato mastocitario è limitato alla sola cute, si parla di mastocitosi cutanea (MC). Al contrario, si definisce mastocitosi sistemica (MS) quando i mastociti proliferano anche in altri organi e tessuti come il midollo osseo, il tratto gastrointestinale, il polmone, la milza, il fegato e i linfonodi.
Comprendere i Mastociti: Ruolo e Disfunzione
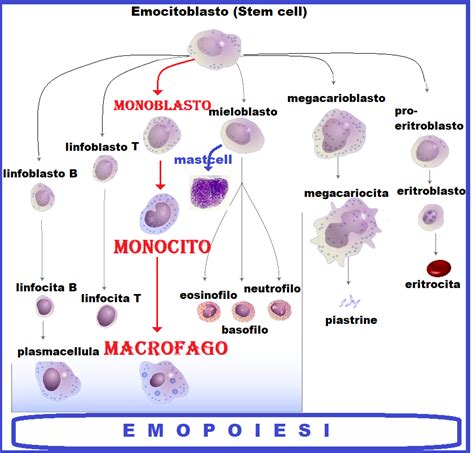
I mastociti sono cellule del sistema immunitario tissutale, originariamente derivate dal midollo osseo. In condizioni normali, svolgono un ruolo cruciale nella difesa dell'organismo contro infezioni batteriche e parassitarie, e sono attivamente coinvolti nelle reazioni allergiche. La loro presenza è particolarmente concentrata nelle "frontiere" del corpo con l'ambiente esterno, come la pelle, ma si trovano anche nell'apparato gastrointestinale e respiratorio. I mastociti sono responsabili del rilascio di una vasta gamma di mediatori chimici, tra cui istamina, eparina, leucotrieni, citochine infiammatorie, triptasi, chimasi, VEGF, PAF, prostaglandine PGD2, e fosfolipasi A2. Questi mediatori sono fondamentali nelle risposte infiammatorie e allergiche.
Nella mastocitosi, una trasformazione tumorale acquisita, quasi sempre benigna, colpisce uno di questi mastociti, portando a una riproduzione eccessiva e a un conseguente accumulo in vari organi. Questo fenomeno è frequentemente associato a mutazioni genetiche acquisite, in particolare nel gene KIT, che codifica per un recettore di membrana essenziale per la crescita, la moltiplicazione e il differenziamento dei mastociti. La mutazione più comune è la D816V, che altera la funzione del recettore KIT, inducendo una proliferazione incontrollata e indipendente dal fattore di crescita stem cell factor (SCF). Sebbene la causa esatta di queste mutazioni rimanga poco chiara, fattori ambientali e genetici sono implicati. In casi estremamente rari, la mutazione può essere ereditaria, con alcune famiglie che presentano una storia di mastocitosi.
Classificazione delle Mastocitosi: Dalla Cute agli Organi Interni
La classificazione delle mastocitosi si basa principalmente sulla localizzazione dell'accumulo di mastociti e sulla presenza o assenza di coinvolgimento sistemico.
Mastocitosi Cutanea (MC)
La mastocitosi cutanea rappresenta circa l'80% dei casi e colpisce prevalentemente i bambini, tendendo a regredire spontaneamente durante l'adolescenza. Le manifestazioni cutanee possono variare:
- Orticaria Pigmentosa (Mastocitosi Cutanea Maculo-Papulare): È la forma più comune, caratterizzata da macule o papule brunastre, pruriginose, che possono evolvere in pomfi, vesciche o noduli, specialmente nelle aree soggette a sfregamento (segno di Darier). Questo segno si manifesta con un sollevamento e arrossamento della lesione dopo essere stata strofinata, indicativo del rilascio di mediatori dai mastociti stimolati meccanicamente. L'accumulo di melanina nello strato basale dell'epidermide contribuisce alla pigmentazione.
- Mastocitosi Cutanea Diffusa: Si presenta con un ispessimento diffuso della cute, di consistenza pastosa, e un imbrunimento dovuto all'iperplasia reattiva dei melanociti, mediata dai recettori c-kit.
- Mastocitoma Cutaneo (Mastocitoma Solitario di Tilbury Fox): Descritto per la prima volta nel XIX secolo, si manifesta come un nodulo isolato di colorito variabile, solitamente presente alla nascita o nei primi mesi di vita. Nella maggior parte dei casi, tende a risolversi spontaneamente nel giro di alcuni anni.
Sebbene le forme cutanee pediatriche abbiano generalmente un decorso favorevole, è importante un monitoraggio per riconoscere eventuali evoluzioni sistemiche, specialmente in caso di persistenza nell'età adulta. Negli adulti, la remissione spontanea è meno frequente.
Mastocitosi Sistemica (MS)
La mastocitosi sistemica si verifica quando i mastociti, oltre a infiltrarsi nella cute, si accumulano anche in uno o più organi diversi dalla pelle. Questa forma colpisce prevalentemente gli adulti, con un'età media alla diagnosi di circa sessant'anni. La prevalenza in Europa è stimata tra 1/7.700 e 1/10.400, con una maggiore incidenza nelle popolazioni caucasiche. La MS può essere ulteriormente classificata in diverse sottocategorie:
- Mastocitosi Sistemica Silente (ISM) e Mastocitosi Sistemica Asintomatica (SSM): Queste forme sono caratterizzate da una proliferazione di mastociti senza segni evidenti di disfunzione d'organo. La SSM è a progressione lenta e presenta reperti B (segni indiretti di accumulo mastocitario).
- Mastocitosi Sistemica Aggressiva (ASM): Questa forma comporta sintomi disabilitanti e può progredire, ma senza un rischio immediato di mortalità o riduzione significativa dell'aspettativa di vita.
- Mastocitosi Sistemica Associata a Neoplasia Ematologica (SM-AHN): La MS si associa a un'altra neoplasia ematologica clonale, come disturbi mieloproliferativi, mielodisplasia o linfoma.
- Leucemia Mastocitaria (MCL): Una forma rara e aggressiva, caratterizzata da una percentuale elevata di mastociti nel midollo osseo (>20%), insufficienza multiorgano e prognosi infausta.
- Sarcoma Mastocitario: Una forma estremamente rara e maligna.
Le ultime tre forme (ASM, SM-AHN, MCL) sono definite come Mastocitosi Sistemica Avanzata (advSM).

Sintomatologia: Dal Prurito all'Anafilassi
I sintomi della mastocitosi sono principalmente dovuti al rilascio dei mediatori chimici da parte dei mastociti, che possono causare infiammazione e irritazione. La sintomatologia è eterogenea e può variare significativamente tra i pazienti e le diverse forme della malattia.
Sintomi Cutanei:Il sintomo più comune nella mastocitosi cutanea è il prurito. Possono essere presenti anche pomfi (simili all'orticaria classica), vesciche, bolle o noduli. Il flushing (arrossamento cutaneo temporaneo, specialmente del volto e del tronco) è un sintomo frequente, legato al rilascio di istamina e altri vasodilatatori. L'orticaria pigmentosa è caratterizzata da macule o papule brunastre che, se strofinate, provocano un sollevamento pruriginoso (segno di Darier). La mastocitosi teleangectasica si presenta con macule rossastre senza il segno di Darier.
Sintomi Sistemici (mediati dal rilascio di mediatori):
- Gastrointestinali: Ipersecrezione gastrica (con conseguente bruciore di stomaco, gastrite, ulcere duodenali), nausea, diarrea cronica, dolori addominali.
- Cardiovascolari: Palpitazioni, ipotensione, sincope (svenimento).
- Respiratori: Dispnea, broncospasmo.
- Neurologici/Psichiatrici: Cefalea, irritabilità, depressione, labilità dell'umore.
- Muscoloscheletrici: Dolori ossei e muscolari, artralgie.
- Anafilassi: La reazione più severa, una risposta di ipersensibilità sistemica potenzialmente pericolosa per la vita, caratterizzata dall'insorgenza acuta di sintomi multiorgano come orticaria, prurito, sintomi gastrointestinali, broncospasmo, ipotensione e/o sincope. L'anafilassi si verifica con una frequenza riportata tra il 22% e il 49% negli adulti con mastocitosi. Nei soggetti con allergia documentata a imenotteri, le reazioni anafilattiche possono avvenire anche in risposta a punture di api o vespe, spesso con un meccanismo non mediato dalle IgE.
Sintomi da Infiltrazione d'Organo:Quando i mastociti proliferano e si accumulano in organi specifici, possono comprometterne la normale funzione. Questo può portare a:
- Ossa: Osteoporosi, lesioni osteolitiche (che indeboliscono l'osso), fratture ossee (soprattutto vertebrali).
- Fegato e Milza: Epatomegalia (ingrossamento del fegato), splenomegalia (ingrossamento della milza), ipertensione portale con conseguente ascite, aumento delle transaminasi, patologie delle vie biliari. La milza ingrossata può iniziare ad attaccare i globuli rossi.
- Midollo Osseo: Fibrosi midollare, alterazioni nella produzione delle cellule ematiche.
La sintomatologia può presentarsi in qualsiasi forma di mastocitosi e in qualsiasi momento della malattia, con gravità variabile.
Vivere al meglio con la Mastocitosi Sistemica
Diagnosi Differenziale: Distinguere la Mastocitosi da Altre Condizioni
La diagnosi di mastocitosi può essere complessa, soprattutto nei pazienti senza lesioni cutanee tipiche, che rappresentano circa il 15-30% dei casi. La rarità della patologia e la natura spesso sfumata delle manifestazioni cliniche possono portare a ritardi diagnostici significativi, con un tempo mediano per la diagnosi che può raggiungere i 3,5 anni.
La diagnosi differenziale si pone con:
- Sindrome da Attivazione Mastocitaria (MCAS): A differenza della mastocitosi, nella MCAS i mastociti sono presenti in quantità normale ma sono ipersensibili agli stimoli, portando a un rilascio inappropriato di mediatori. La MCAS non presenta proliferazione clonale né infiltrazione d'organo da parte dei mastociti. Si distingue in MCAS primitiva (clonale, ma non rientrante nei criteri diagnostici della SM), MCAS secondaria (associata ad allergie IgE-mediate o altri processi infiammatori) e MCAS idiopatica (senza cause identificabili).
- Reazioni Allergiche IgE-mediate: Sintomi simili a quelli della mastocitosi possono essere scatenati da allergie alimentari, farmacologiche o ambientali.
- Altre Condizioni Cutanee: Chiazze caffelatte, neurofibromatosi, lichen simplex, vulvodinia, acquadinia, sindrome della bocca urente (in cui i mastociti cutanei svolgono un ruolo).
- Altre Patologie Ematologiche: In particolare, la SM-AHN richiede la differenziazione da altre neoplasie mieloproliferative o mielodisplastiche.
- Condizioni Gastrointestinali: La sindrome carcinoide, il VIPoma e il gastrinoma (sindrome di Zollinger-Ellison) possono mimare alcuni sintomi gastrointestinali della mastocitosi.
- Orticaria Cronica: Può presentare sintomi cutanei simili.
Strumenti Diagnostici:La diagnosi di mastocitosi si basa su una combinazione di valutazione clinica, esami di laboratorio e biopsie.
- Valutazione Clinica: Anamnesi dettagliata e esame obiettivo per raccogliere informazioni sui sintomi e sui segni cutanei.
- Dosaggio della Triptasi Sierica: La triptasi è un enzima prodotto quasi esclusivamente dai mastociti. Livelli stabilmente elevati di triptasi sierica (> 20 ng/mL, o > 11,4 ng/mL secondo alcuni laboratori) possono indicare la presenza di una patologia dei mastociti. Tuttavia, la triptasi può essere elevata anche in altre condizioni (insufficienza renale cronica, malattie mieloproliferative, alpha-triptasemia familiare). Nella mastocitosi sistemica, i livelli basali sono tipicamente elevati, mentre nella mastocitosi cutanea sono solitamente normali. Un aumento della triptasi sierica in un paziente con mastocitosi cutanea può suggerire un'evoluzione verso la forma sistemica. La misurazione della triptasi durante un episodio sintomatico può rivelare aumenti significativi (es. > 20% + 2 ng/mL sopra il basale nella MCAS).
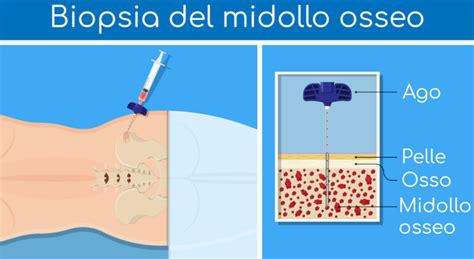
- Biopsia Osteomidollare: Considerato il "gold standard" per la diagnosi di mastocitosi sistemica. L'esame istologico del midollo osseo permette di identificare aggregati di mastociti, valutare la loro morfologia (atipica, fusiforme) e il loro immunofenotipo (espressione aberrante di marcatori come CD25 e/o CD2). È fondamentale ricercare la mutazione di KIT (in particolare D816V) tramite analisi molecolari (PCR ultrasensibile). La biopsia midollare è raccomandata negli adulti, mentre nei bambini con MC pura di solito non è necessaria, a meno di triptasi sierica elevata o sospetto di coinvolgimento sistemico.
- Biopsia Cutanea: Utile per confermare la presenza di mastociti infiltranti nella cute, ma non sostituisce la biopsia midollare per la stadiazione.
- Esami di Laboratorio Aggiuntivi: Emocromo completo, sideremia, ferritina, funzionalità epatica (AST, ALT), ANA, fosfatasi alcalina, colesterolo, trigliceridi, istaminemia, complementemia, dosaggio IgE totali, metaboliti urinari della triptasi (N-metilistamina, acido N-metilimidazolacetico), metaboliti urinari delle prostaglandine.
- Imaging: Mineralometria Ossea Computerizzata (MOC) per valutare la densità ossea, TAC, radiografia dello scheletro o scintigrafia ossea per identificare lesioni ossee, ecografia epatosplenica ed endoscopia digestiva per valutare il coinvolgimento gastrointestinale.
- Sistemi di Score: Il REMA score (basato su sesso, livelli di triptasi sierica, assenza di sintomi cutanei durante anafilassi, presenza di sincope/presincope) può aiutare a predire la probabilità di mastocitosi in pazienti con anafilassi, indicando la necessità di biopsia osteomidollare.
Trattamento e Gestione: Un Approccio Personalizzato
Il trattamento della mastocitosi è mirato alla gestione dei sintomi, alla prevenzione delle complicanze e, nelle forme aggressive, al controllo della proliferazione mastocitaria. Non esiste una cura definitiva, ma terapie mirate possono migliorare significativamente la qualità della vita.
Terapie Sintomatiche e di Supporto
- Antistaminici (anti-H1 e anti-H2): Fondamentali per controllare sintomi come prurito, flushing, sintomi gastrointestinali e orticaria.
- Corticosteroidi: Utilizzati topicamente per le lesioni cutanee o sistemicamente in casi di sintomi severi o infiammazione.
- Sodio Cromoglicato e Ketotifene: Stabilizzatori dei mastociti che aiutano a prevenire il rilascio di mediatori.
- Antileucotrieni (es. Montelukast): Possono essere utili per contrastare gli effetti dei leucotrieni.
- Farmaci Gastroprotettori (Inibitori di Pompa Protonica): Per gestire l'iperacidità gastrica.
- Terapia per l'Osteoporosi: Calcio, Vitamina D3, bifosfonati per contrastare l'indebolimento osseo.
- Adrenalina Autoiniettabile: Essenziale per tutti i pazienti con mastocitosi sistemica a rischio di anafilassi. Devono portarla sempre con sé e i familiari devono essere istruiti sul suo utilizzo.
Terapie Mirate e Antiproliferative
- Fototerapia (PUVA, UVB a banda stretta): Utilizzata per le manifestazioni cutanee, specialmente il prurito, nella mastocitosi cutanea.
- Inibitori della Tirosin-Chinasi (KIT Inhibitors): Farmaci di nuova generazione come Midostaurina e Avapritinib sono diventati trattamenti di prima linea per le forme avanzate di mastocitosi sistemica. Agiscono inibendo la proteina KIT mutata che guida la proliferazione mastocitaria. L'efficacia può variare a seconda della specifica mutazione (la mutazione D816V può conferire resistenza ad alcuni inibitori). L'Avapritinib è indicato anche per la gestione sintomatica della mastocitosi indolente. L'Imatinib è efficace in alcuni casi ma inefficace nei pazienti con mutazione D816V.
- Terapie Citoriduttive:
- Interferone Alfa-2b: Può indurre la regressione delle lesioni ossee e ridurre la proliferazione mastocitaria.
- Idrossiurea (HU): Utilizzata principalmente nei pazienti con SM-AHN.
- Cladribina (2-cloro-deossiadenosina): Un farmaco chemioterapico con attività immunomodulatoria e citotossica, utilizzato in forme più severe.
- Agenti Biologici:
- Omalizumab: Un anticorpo anti-IgE, talvolta utilizzato per prevenire l'anafilassi in pazienti con mastocitosi o MCAS.
Gestione dei Fattori Scatenanti
È cruciale identificare ed evitare i fattori che possono indurre la degranulazione dei mastociti. Questi includono:
- Farmaci: Acido acetilsalicilico (aspirina), FANS, oppioidi, alcuni antibiotici.
- Alimenti: Cibi istamino-liberatori (formaggi stagionati, crostacei, pesce conservato o affumicato), alcol, cibi piccanti, cioccolato, agrumi, fragole, noci.
- Stimoli Fisici: Strofinamenti, compressioni, esercizio fisico intenso, stress emozionali, sbalzi di temperatura.
- Punture di Insetti: Veleno di imenotteri.
La gestione terapeutica deve essere personalizzata, basata sulla forma specifica di mastocitosi, sull'età del paziente, sulla presenza di sintomi e sul coinvolgimento d'organo, e sempre sotto la guida di specialisti (ematologi, allergologi, dermatologi, internisti).
Decorso della Malattia e Prospettive Future
Il decorso della mastocitosi varia ampiamente. La maggior parte dei bambini con mastocitosi cutanea guarisce spontaneamente entro l'adolescenza. Negli adulti, le forme cutanee tendono a essere stabili o a peggiorare, e l'evoluzione da cutanea a sistemica è più comune. Le mastocitosi sistemiche indolenti hanno una prognosi generalmente buona, mentre le forme aggressive e la leucemia mastocitaria hanno una prognosi più riservata.
La ricerca continua a concentrarsi sullo sviluppo di terapie sempre più selettive e mirate, che agiscano specificamente sulla mutazione genetica che causa la proliferazione mastocitaria, al fine di migliorare la tollerabilità e l'efficacia a lungo termine, migliorando significativamente la qualità della vita dei pazienti.
La comprensione approfondita della diagnosi differenziale, dei meccanismi patogenetici e delle opzioni terapeutiche è fondamentale per una gestione ottimale dei pazienti affetti da mastocitosi.
tags: #mastocitosi #cutanea #diagnosi #differenziale