Il melanoma è un tumore maligno della pelle che origina dai melanociti, le cellule responsabili della produzione di melanina, il pigmento che conferisce colore alla nostra pelle, agli occhi e ai capelli. Sebbene in passato fosse considerato un tumore raro e prevalentemente associato all'età avanzata, l'incidenza del melanoma è in costante aumento, interessando fasce d'età sempre più giovani. Questo cancro cutaneo, sebbene meno frequente di altre forme, è il più aggressivo a causa della sua rapida capacità di crescita, invasione dei tessuti circostanti e potenziale diffusione ad altre parti del corpo attraverso il processo metastatico.
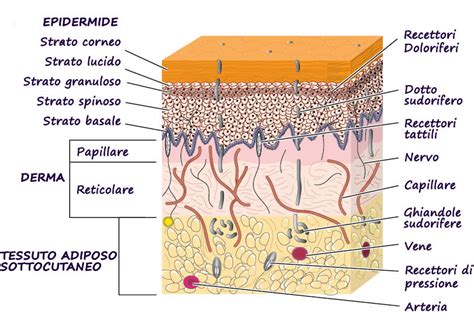
Le Origini del Melanoma: Danni al DNA e Fattori di Rischio
La genesi del melanoma è strettamente legata a un danno a carico del DNA contenuto nei melanociti. Le cellule del nostro organismo dispongono di sofisticati sistemi di riparazione del DNA, volti a correggere le mutazioni e prevenire l'insorgenza di tumori. Tuttavia, questi meccanismi, pur essendo molto efficienti, possono talvolta omettere di correggere alcune alterazioni genetiche. Queste mutazioni residue diventano potenziali fattori di rischio per lo sviluppo di neoplasie, tra cui il melanoma.
Il principale fattore di rischio per il melanoma cutaneo è rappresentato dall'esposizione eccessiva e ripetuta alla luce ultravioletta (UV), sia di origine solare (raggi UVA e UVB) sia artificiale, come quella emessa da lampade e lettini abbronzanti. L'esposizione smodata ai raggi UV, soprattutto in giovane età, può danneggiare il DNA delle cellule cutanee, innescando un processo di trasformazione tumorale che può manifestarsi anni dopo. È fondamentale ricordare che anche le lampade e i lettini solari rappresentano una fonte di radiazioni ultraviolette e il loro utilizzo dovrebbe essere ridotto al minimo, se non evitato del tutto, sempre con l'applicazione di adeguate protezioni solari.
Oltre all'esposizione ai raggi UV, altri fattori di rischio significativi includono:
- Predisposizione genetica e familiarità: Avere un parente stretto colpito da melanoma o da un altro tumore della pelle aumenta il rischio. In alcuni casi, rare alterazioni genetiche ereditarie possono predisporre allo sviluppo della malattia.
- Sistema immunitario compromesso: Un'insufficienza funzionale del sistema immunitario, dovuta a malattie, chemioterapie o trapianti, può aumentare la suscettibilità al melanoma.
- Condizioni ereditarie specifiche: Malattie come lo xeroderma pigmentoso, caratterizzato da un'incapacità di riparare i danni al DNA causati dalle radiazioni, aumentano notevolmente il rischio.
- Caratteristiche individuali: Il rischio è maggiore negli individui caucasici, con pelle chiara, lentiggini, molti nei, occhi chiari e capelli chiari. Le persone che hanno riportato numerose scottature solari, specialmente in età pediatrica, sono anch'esse più a rischio.
- Storia clinica personale: Aver avuto un precedente melanoma o un altro tipo di tumore cutaneo (come il carcinoma a cellule squamose o basocellulare) è un fattore di rischio importante.
L'incidenza del melanoma è in costante crescita a livello globale. Nel 2023, in Italia, sono state stimate circa 12.700 nuove diagnosi, con una leggera prevalenza negli uomini (7.000 casi) rispetto alle donne (5.700 casi). Sebbene rappresenti solo una piccola percentuale (circa il 5%) di tutti i tumori cutanei, è indubbiamente il più aggressivo.
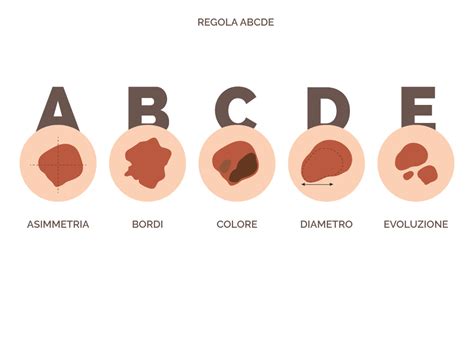
Riconoscere il Melanoma: I Sintomi Chiave e la Regola ABCDE
Il segno distintivo del melanoma è una modifica nell'aspetto di un neo preesistente o la comparsa di una nuova lesione cutanea sospetta. Per facilitare l'identificazione precoce, i dermatologi utilizzano la regola dell'ABCDE, un acronimo che riassume le caratteristiche da osservare:
- A - Asimmetria: Una metà del neo non è simmetrica rispetto all'altra. Un neo benigno è generalmente circolare o tondeggiante, mentre un melanoma tende ad essere più irregolare.
- B - Bordi (Borders): I bordi del neo sono irregolari, frastagliati, sfumati o mal definiti. I nei normali hanno bordi lineari e regolari.
- C - Colore (Color): La lesione presenta variazioni di colore al suo interno, con sfumature che possono variare dal marrone scuro al nero, ma anche al blu, al rosa o al bianco. Un neo benigno ha solitamente un colore uniforme.
- D - Dimensioni (Diameter): Il diametro della lesione è superiore a 6 millimetri (la dimensione di una gomma da matita). Tuttavia, è importante notare che i melanomi possono essere anche più piccoli. Le dimensioni possono aumentare sia in larghezza che in spessore.
- E - Evoluzione (Evolution): Il neo mostra cambiamenti nel tempo in termini di dimensione, forma, colore o presenta nuovi sintomi come prurito, sanguinamento o la comparsa di un nodulo. Qualsiasi alterazione significativa in un periodo relativamente breve è un campanello d'allarme.
Oltre a questi criteri, altri segnali che devono indurre a consultare un medico includono un neo che sanguina anche minimamente, che prude persistentemente, o che è circondato da un nodulo o da un'area arrossata.
È importante sottolineare che il melanoma non è confinato esclusivamente alle zone più esposte al sole. Può svilupparsi su qualsiasi parte del corpo, comprese aree meno visibili come le piante dei piedi, il palmo delle mani, sotto le unghie (melanoma acro-lentigginoso), le mucose (orali, genitali) e persino gli occhi (melanoma oculare).
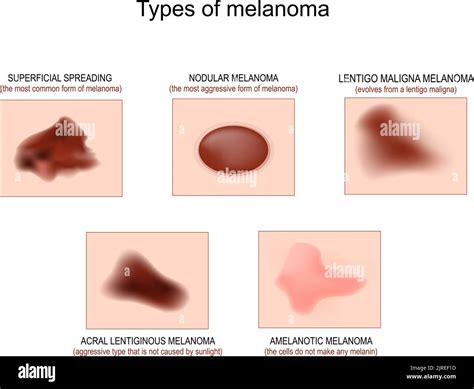
Le Diverse Tipologie di Melanoma
Dal punto di vista clinico e istopatologico, si distinguono diverse tipologie di melanoma cutaneo, ognuna con caratteristiche peculiari:
- Melanoma a diffusione superficiale: È il tipo più comune, rappresentando circa il 70% di tutti i casi. Si presenta inizialmente come una macchia piatta o leggermente rialzata, asimmetrica, scolorita e con bordi irregolari. Tende ad allargarsi lentamente sulla superficie della pelle prima di invadere gli strati più profondi. Si localizza più frequentemente sul tronco negli uomini e sulle gambe nelle donne, ed è tipico della fascia d'età tra i 30 e i 50 anni. La sua natura apparentemente "innocua" iniziale può renderlo insidioso, portando a una diagnosi tardiva se non si presta attenzione ai cambiamenti cutanei.
- Melanoma lentigo maligna: Caratterizzato da un'evoluzione molto lenta, può impiegare anni prima di diventare invasivo. Inizia con uno sviluppo superficiale e presenta caratteristiche simili al melanoma a diffusione superficiale, ma tende a comparire più frequentemente sul volto, sulle orecchie e sulle braccia di persone anziane, in aree cronicamente esposte al sole. Si manifesta come una macchia ampia e piatta, dal colore olivastro o bruno, con sfumature variabili. La sua sottile e progressiva natura può renderlo difficile da distinguere da una semplice macchia solare. Costituisce circa il 5% di tutti i melanomi.
- Melanoma nodulare: Considerato il più aggressivo, rappresenta circa il 10-15% dei melanomi. A differenza degli altri tipi, invade il tessuto in profondità sin dalle sue prime fasi. Si presenta come un nodulo a forma di cupola, di colore blu scuro, ma può anche essere rosso o rosa. Spesso non nasce da un neo preesistente. La sua rapida progressione lo rende difficile da diagnosticare precocemente, e viene spesso identificato in uno stadio avanzato. Si localizza più frequentemente su testa, collo e tronco, e tende a svilupparsi più spesso negli uomini.
- Melanoma lentigginoso acrale: È una forma rara ma insidiosa, spesso scoperta tardivamente. Colpisce le estremità, come i palmi delle mani, le piante dei piedi o si manifesta come una striscia scura sotto un'unghia. Può essere confuso con un trauma o un livido. È la forma più comune di melanoma nelle persone con pelle scura, ma può colpire chiunque.
L'Importanza dei Linfonodi Ingrossati e la Stadiazione
Un aspetto cruciale nella valutazione del melanoma e nella definizione della sua prognosi è l'eventuale coinvolgimento dei linfonodi. I linfonodi sono piccole ghiandole che fanno parte del sistema linfatico, una rete di vasi che trasporta la linfa in tutto il corpo. Essi agiscono come filtri, intrappolando batteri, virus e altre sostanze estranee, ma anche, purtroppo, cellule tumorali che si sono staccate dal tumore primario.
Quando il melanoma si diffonde, le cellule tumorali viaggiano attraverso i vasi linfatici e raggiungono i linfonodi più vicini all'area del tumore primario. Questi linfonodi possono ingrossarsi a causa della proliferazione delle cellule tumorali al loro interno. L'ingrossamento dei linfonodi, quindi, è un segnale di allarme che indica una possibile diffusione locale del tumore.
Per valutare la presenza di metastasi linfonodali, i medici utilizzano la biopsia del linfonodo sentinella. Il linfonodo sentinella è il primo linfonodo che riceve la linfa drenata direttamente dal sito del melanoma. Identificando e analizzando questo linfonodo, i medici possono determinare se le cellule tumorali si sono diffuse. Se il linfonodo sentinella risulta negativo, le probabilità che il tumore si sia diffuso ad altri linfonodi sono basse. Al contrario, se è positivo, significa che il melanoma ha iniziato a diffondersi e potrebbe essere necessario rimuovere chirurgicamente tutti i linfonodi della regione interessata o instaurare terapie mediche specifiche.
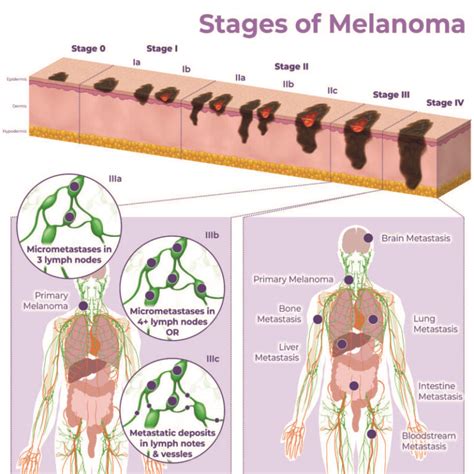
La stadiazione del melanoma è un processo fondamentale per classificare l'avanzamento della malattia e definire la strategia terapeutica più appropriata. Generalmente, i melanomi vengono classificati in stadi da 0 a IV, sulla base del sistema di classificazione TNM (Tumore, Linfonodi, Metastasi), che considera:
T (Tumore): Lo spessore del melanoma (misurato in millimetri, noto come spessore di Breslow), la presenza di ulcerazioni e altre caratteristiche del tumore primario.
N (Linfonodi): Il coinvolgimento dei linfonodi regionali.
M (Metastasi): La presenza di metastasi a distanza in altri organi.
Stadio 0 (Melanoma in situ): Il tumore è confinato allo strato più superficiale della pelle (epidermide) e non è considerato invasivo. Il rischio di recidiva o metastasi è molto basso.
Stadio I: Il melanoma ha uno spessore inferiore a 1-2 millimetri, con o senza ulcerazione, e non si è diffuso ai linfonodi o ad altri organi. La prognosi è generalmente ottima.
Stadio II: Il melanoma ha uno spessore maggiore (tra 1 e oltre 4 millimetri) e/o presenta ulcerazioni. Non vi è diffusione ai linfonodi o metastasi a distanza, ma il rischio di recidiva o diffusione regionale è intermedio-alto.
Stadio III: Il melanoma ha raggiunto almeno un linfonodo regionale o ha causato metastasi "in transit" (localizzate nello strato intermedio della cute o sottocutaneo, a più di 2 cm dal tumore originario). Questo stadio indica una diffusione regionale.
Stadio IV: Caratterizzato dalla presenza di metastasi a distanza in organi come polmoni, fegato, cervello o ossa. Questo stadio è associato a una prognosi peggiore.
Diagnosi e Prevenzione: Gli Strumenti per Combattere il Melanoma
La diagnosi precoce è la chiave per aumentare le possibilità di guarigione dal melanoma. La diagnosi si basa su diversi passaggi:
- Auto-esame della pelle: È fondamentale ispezionare regolarmente la propria pelle, idealmente una volta al mese, prestando attenzione a eventuali cambiamenti nei nei o alla comparsa di nuove lesioni sospette, utilizzando la regola ABCDE.
- Visita specialistica dermatologica: Il dermatologo effettua un esame visivo completo della pelle, spesso avvalendosi della dermatoscopia, una tecnica di ingrandimento e illuminazione che permette di analizzare le lesioni con maggiore dettaglio.
- Biopsia: Per una diagnosi definitiva, la lesione sospetta viene rimossa chirurgicamente (biopsia escissionale) e analizzata al microscopio da un anatomopatologo. In caso di conferma di melanoma, possono essere eseguiti ulteriori esami, come la biopsia del linfonodo sentinella e indagini strumentali (TAC, PET, risonanza magnetica) per valutare l'eventuale diffusione a distanza.
La prevenzione gioca un ruolo cruciale nella riduzione del rischio di sviluppare il melanoma. Le strategie preventive includono:
- Protezione solare: Evitare l'esposizione diretta al sole nelle ore centrali della giornata (tra le 10 e le 16), utilizzare creme solari con un alto fattore di protezione (SPF) adeguato al proprio fototipo, applicandole generosamente e ripetutamente, indossare indumenti protettivi, cappelli a tesa larga e occhiali da sole.
- Evitare lampade abbronzanti: L'uso di lettini e lampade solari artificiali è fortemente sconsigliato.
- Moderazione nell'esposizione solare: Soprattutto in età pediatrica, è fondamentale prevenire le scottature solari, poiché i danni accumulati in giovane età possono manifestarsi anni dopo.
- Controlli regolari: Sottoporsi a visite dermatologiche periodiche per un monitoraggio dei nei e della pelle, soprattutto in presenza di fattori di rischio.
Melanoma della pelle: sintomi, prevenzione, cause, diagnosi
Trattamenti Innovativi e Prognosi
Le opzioni di trattamento per il melanoma sono molteplici e dipendono dallo stadio della malattia.
- Chirurgia: È il trattamento principale per il melanoma in fase iniziale. L'obiettivo è l'asportazione completa della lesione con margini di tessuto sano circostanti per eliminare tutte le cellule tumorali. Nei casi più avanzati, può includere la rimozione dei linfonodi.
- Immunoterapia: Ha rivoluzionato il trattamento del melanoma metastatico, stimolando il sistema immunitario del paziente a riconoscere ed attaccare le cellule tumorali. Farmaci come gli inibitori dei checkpoint immunologici hanno migliorato significativamente la sopravvivenza. Può essere utilizzata anche a scopo preventivo dopo l'intervento chirurgico.
- Terapia a bersaglio molecolare: Utilizza farmaci mirati contro specifiche mutazioni genetiche presenti nelle cellule tumorali (come quelle nei geni BRAF o MEK). È efficace in pazienti con queste specifiche alterazioni genetiche.
- Radioterapia: Utilizzata in casi specifici, ad esempio per trattare metastasi cerebrali o ossee, o come terapia palliativa per alleviare i sintomi.
- Terapie loco-regionali: Somministrano farmaci in dosi elevate in aree circoscritte dell'organismo.
La prognosi del melanoma è strettamente legata alla precocità della diagnosi e allo stadio della malattia. Se diagnosticato nelle fasi iniziali e trattato tempestivamente, il melanoma ha un'eccellente prognosi, con tassi di sopravvivenza molto elevati. Nelle forme metastatiche, i progressi nelle terapie hanno migliorato significativamente le prospettive di vita, trasformando in alcuni casi il melanoma da una malattia incurabile a una condizione cronica gestibile.
È fondamentale la consapevolezza che la prevenzione attraverso comportamenti corretti e la diagnosi precoce tramite auto-esame e controlli dermatologici regolari sono gli strumenti più potenti a nostra disposizione per combattere questo aggressivo tumore della pelle. La ricerca continua a fare passi da gigante, offrendo speranza e migliorando costantemente le opzioni terapeutiche per i pazienti affetti da melanoma.
tags: #melanoma #e #linfonodi #ingrossati