Il melanoma è una forma di cancro della pelle che origina dai melanociti, le cellule responsabili della produzione di melanina, il pigmento che conferisce colore alla pelle e la protegge dai danni solari. Sebbene in passato fosse considerato un tumore raro, oggi rappresenta una delle neoplasie cutanee più aggressive e preoccupanti, soprattutto a causa della sua capacità di diffondersi rapidamente ad altri organi. Comprendere le cause, i sintomi, i fattori di rischio e le opzioni di trattamento è fondamentale per la prevenzione e la gestione efficace di questa patologia.
Cos'è il Melanoma e Come si Sviluppa
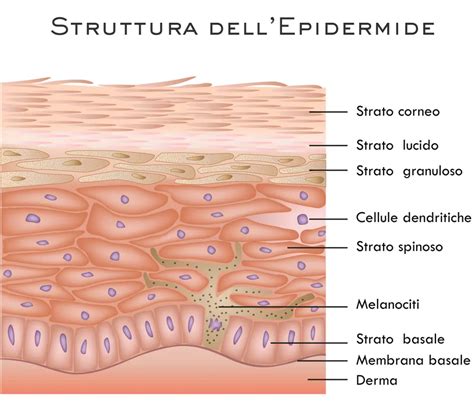
Il melanoma cutaneo è un tumore che deriva dalla trasformazione neoplastica dei melanociti, cellule che fanno parte dell'epidermide, lo strato più esterno della pelle. La loro funzione principale è quella di produrre melanina, un pigmento che agisce come uno scudo protettivo contro gli effetti dannosi dei raggi ultravioletti (UV) del sole. In condizioni normali, i melanociti possono aggregarsi formando i nei (o nevi), macchie scure visibili sulla superficie cutanea.
Tuttavia, un danno a carico del DNA contenuto nei melanociti può portare alla loro proliferazione incontrollata e alla formazione di un tumore maligno. Le cellule dell'organismo umano possiedono sistemi di riparazione del DNA molto efficienti, capaci di annullare i danni al materiale genetico e prevenire la formazione di tumori. Ciononostante, in alcune circostanze, questi sistemi possono non riuscire a correggere tutte le mutazioni, le quali diventano così potenziali fattori di rischio per lo sviluppo di neoplasie, incluso il melanoma.
Il melanoma può insorgere sia come una nuova formazione cutanea, sia come un'alterazione di un nevo preesistente. In circa il 40-50% dei casi, il melanoma si sviluppa a partire da un nevo melanocitico già presente, mentre nel restante 50-60% dei casi, emerge su cute precedentemente sana, simulando inizialmente un neo.
Cause e Fattori di Rischio del Melanoma
La causa esatta del melanoma non è completamente compresa, ma si ritiene che una combinazione di fattori genetici e ambientali giochi un ruolo significativo nello sviluppo della malattia.
Esposizione ai Raggi Ultravioletti (UV)
Il principale fattore di rischio per il melanoma cutaneo è l'esposizione eccessiva e ripetuta alla luce ultravioletta (UV), veicolata principalmente dai raggi del sole. Sia i raggi UVA che UVB, che filtrano l'atmosfera terrestre, recano danno alla pelle. Un'esposizione solare intensa, specialmente in età precoce, rappresenta un pericolo poiché può danneggiare il DNA delle cellule cutanee e innescare la trasformazione tumorale, che può manifestarsi molti anni dopo. È fondamentale ricordare che anche le lampade e i lettini solari sono sorgenti di raggi ultravioletti e devono essere utilizzati con estrema cautela, se non del tutto evitati. L'abbronzatura reiterata secondaria all'esposizione ai raggi UV o trattamenti con psoraleni più UVA costituiscono un ulteriore fattore di rischio.
Predisposizione Genetica e Familiarità
Alcuni individui possono ereditare una predisposizione genetica al melanoma. Mutazioni in specifici geni, come quelli coinvolti nella riparazione del DNA, possono aumentare il rischio di sviluppare la malattia. Avere un parente stretto (genitore, fratello, figlio) colpito da melanoma aumenta significativamente il rischio, suggerendo un possibile ruolo della genetica. La presenza di un alto numero di nei, in particolare nevi congeniti di grandi dimensioni o nevi atipici (displastici), è un altro fattore di rischio importante. La sindrome del nevo displastico, caratterizzata dalla presenza di numerosi nei atipici, e la sindrome familiare del nevo displasico-melanoma sono condizioni ereditarie che conferiscono un rischio notevolmente maggiore.
Fototipo Cutaneo
Le persone con fototipo cutaneo chiaro, ovvero con pelle chiara, capelli biondi o rossi e occhi chiari, hanno una maggiore suscettibilità ai danni causati dai raggi UV e, di conseguenza, un rischio più elevato di sviluppare melanoma. La presenza di lentiggini e una storia di scottature solari, soprattutto in età pediatrica, aumentano ulteriormente questo rischio.
Altri Fattori di Rischio
Altri fattori di rischio noti includono:
- Immunosoppressione: Un sistema immunitario compromesso, dovuto a malattie, trattamenti chemioterapici o trapianti, può aumentare il rischio.
- Invecchiamento cutaneo: L'esposizione cumulativa ai raggi UV nel corso degli anni può causare danni al DNA delle cellule cutanee.
- Cicatrici da ustioni: Cicatrici cutanee pregresse da ustioni possono aumentare il rischio nella pelle circostante.
- Precedenti tumori cutanei: Aver avuto un precedente melanoma o un altro tipo di tumore della pelle, come il carcinoma a cellule squamose e il carcinoma basocellulare, aumenta il rischio di sviluppare un nuovo melanoma.
Proteggere la pelle dal sole: i consigli della Farmacia Ponte Monumentale di Genova
Tipologie di Melanoma
Esistono diverse tipologie di melanoma, che si distinguono per caratteristiche cliniche, localizzazione e comportamento. La classificazione si basa principalmente sulla modalità di crescita e sulla profondità di invasione degli strati cutanei.
Melanoma a Diffusione Superficiale (SMM)
Rappresenta circa il 70% di tutti i melanomi diagnosticati. Come suggerisce il nome, si diffonde sulla superficie del derma. Si presenta tipicamente come una macchia asimmetrica, piatta o leggermente rialzata, scolorita e con bordi irregolari. Insorge più comunemente nelle donne sugli arti inferiori e negli uomini sul tronco. Può svilupparsi sia come nuova formazione, sia dalla degenerazione di nei già presenti.
Melanoma Nodulare
Costituisce circa il 10-15% dei melanomi ed è considerato il più aggressivo. A differenza degli altri tipi che iniziano con una crescita superficiale, il melanoma nodulare invade il tessuto in profondità fin dalle sue prime fasi. In genere, si presenta come una lesione cutanea in rilievo, con una forma a cupola e una consistenza solida, di colore scuro o variabile. Può svilupparsi in qualsiasi fascia d'età e a prescindere dal genere, ma tende a colpire maggiormente gli uomini con più di 50 anni. Questo tipo di melanoma è particolarmente aggressivo e contribuisce significativamente alla mortalità legata alla patologia.
Melanoma Lentigo Maligna
Questa forma ha caratteristiche molto simili al melanoma a diffusione superficiale, iniziando con uno sviluppo superficiale per poi procedere verso gli strati più profondi della pelle. Si sviluppa tipicamente su aree cronicamente esposte al sole, come il viso, nei soggetti anziani. Inizialmente si presenta come una lentigo maligna (o melanoma in situ), una lesione piatta e discromica che cresce lentamente in superficie. Quando i melanociti maligni invadono il derma, la lesione viene definita melanoma lentigo maligna.
Melanoma Acrale Lentigginoso
Questa categoria comprende melanomi aggressivi e di non facile diagnosi, poiché spesso vengono scambiati per calli, verruche o piccoli traumi. La loro localizzazione tipica è nelle mani, nei piedi e nelle mucose (genitali, naso, bocca). L'incidenza è probabilmente la stessa indipendentemente dalla pigmentazione della pelle, ma poiché le persone con pelle scura raramente sviluppano altre forme di melanoma, questo è il tipo più comune tra loro.
Melanoma Amelanotico
Una forma di melanoma caratterizzata dalla totale o quasi totale assenza di melanina. La sua colorazione varia dal rosa al rossastro, fino a quello della pelle stessa, rendendolo difficile da individuare precocemente e spesso confuso con lesioni benigne. Rappresenta una piccola percentuale dei casi totali.
Melanoma Oculare
Costituisce circa il 3% di tutti i casi di melanoma. La maggior parte di questi tumori interessa l'uvea, la tonaca media dell'occhio.
Sintomi e Riconoscimento del Melanoma: La Regola ABCDE
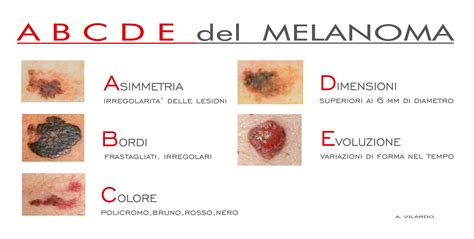
Il segno principale del melanoma cutaneo è il cambiamento nell'aspetto di un neo preesistente o la comparsa di una nuova formazione cutanea sospetta. Per facilitare il riconoscimento dei potenziali melanomi, i medici utilizzano la regola "ABCDE":
- A come Asimmetria: Un neo benigno è generalmente simmetrico, mentre un melanoma tende ad avere una forma asimmetrica. Se si traccia una linea al centro della lesione, le due metà non saranno uguali.
- B come Bordi: I bordi di un neo benigno sono solitamente regolari e ben definiti. I melanomi, invece, presentano spesso bordi irregolari, frastagliati, sfumati o indistinti.
- C come Colore: Un neo benigno è solitamente di colore uniforme, tipicamente marrone. I melanomi possono presentare variazioni di colore significative al loro interno, con sfumature che vanno dal marrone chiaro al nero, al blu, al rosa, al bianco o al rosso.
- D come Dimensioni: I melanomi tendono ad aumentare di dimensioni nel tempo. Sebbene la regola generale indichi un diametro superiore ai 6 millimetri (circa la dimensione di una gomma da matita), è importante prestare attenzione anche a lesioni più piccole che mostrano altre caratteristiche sospette. L'aumento di dimensioni si accompagna spesso a forme e colori sempre più irregolari.
- E come Evoluzione: Qualsiasi cambiamento nell'aspetto di un neo nel tempo - sia esso di grandezza, forma, colore, o sensazione (prurito, sanguinamento) - deve essere considerato un campanello d'allarme. Un neo che cambia aspetto in un tempo relativamente breve richiede una valutazione medica.
Altri segnali d'allarme che necessitano di attenzione medica includono un neo che sanguina, prude, è circondato da un nodulo o da un'area arrossata, o che presenta ulcerazioni. La strategia del "brutto anatroccolo" è un utile complemento: la maggior parte dei nei su un individuo si assomiglia, mentre un melanoma si distinguerà come un "brutto anatroccolo" rispetto ai suoi vicini.

Diagnosi del Melanoma
La diagnosi precoce del melanoma è cruciale per aumentare le probabilità di guarigione. Questo processo coinvolge sia l'auto-esame della pelle da parte del paziente, sia la visita specialistica.
Auto-Esame della Pelle
Controllare periodicamente l'aspetto dei propri nei è fondamentale. Questo può essere fatto autonomamente guardandosi allo specchio e facendosi aiutare da un familiare per esaminare le aree difficili da raggiungere. L'obiettivo è identificare tempestivamente eventuali cambiamenti nei nei preesistenti o la comparsa di nuove lesioni sospette.
Visita Specialistica e Dermoscopia
In caso di lesioni sospette, è indispensabile consultare un dermatologo. Lo specialista effettua una visita completa, valutando la storia clinica del paziente e la presenza di segni e sintomi tipici del melanoma. L'esame visivo della pelle viene reso più accurato dall'uso della dermatoscopia (o epiluminescenza), una tecnica che utilizza uno strumento speciale per ingrandire e illuminare la pelle, permettendo di visualizzare caratteristiche non visibili ad occhio nudo. La video-dermatoscopia consente inoltre di fotografare e "mappare" i nei nel tempo, facilitando il monitoraggio di eventuali evoluzioni.
Biopsia e Analisi Istologica
La diagnosi definitiva di melanoma cutaneo richiede una biopsia. La lesione sospetta viene prelevata, in tutto o in parte, e inviata a un laboratorio di anatomopatologia per essere analizzata al microscopio. L'esame istologico permette di confermare la presenza di cellule tumorali, determinarne il tipo e valutarne alcune caratteristiche prognostiche, come lo spessore (profondità di Breslow) e la presenza di ulcerazioni. Analisi molecolari sul campione di tessuto possono inoltre identificare mutazioni specifiche utili per definire la prognosi e il trattamento.
Stadiazione del Melanoma
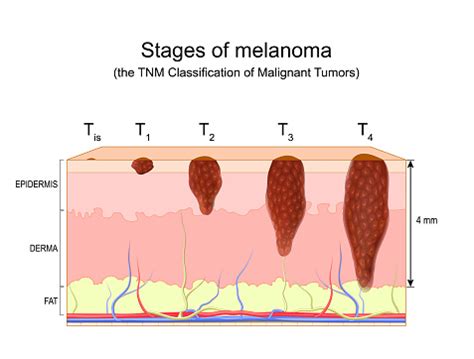
Una volta accertata la diagnosi, è necessario determinare lo stadio del melanoma, ovvero l'estensione della malattia. La stadiazione è fondamentale per pianificare il trattamento più adeguato e prevedere la prognosi. Il sistema di stadiazione più utilizzato è la classificazione TNM (Tumore, Linfonodi, Metastasi), che considera:
- T (Tumore): Lo spessore del melanoma (profondità di Breslow), la presenza di ulcerazioni e altre caratteristiche della lesione primaria.
- N (Linfonodi): Il coinvolgimento dei linfonodi regionali (se le cellule tumorali si sono diffuse ai linfonodi più vicini alla sede del tumore primario). In questo contesto, la biopsia del linfonodo sentinella è una tecnica importante: si individua e si rimuove il primo linfonodo che drena la linfa dalla sede del melanoma. Se questo linfonodo non contiene cellule tumorali, è improbabile che il tumore si sia diffuso ulteriormente ai linfonodi.
- M (Metastasi): La presenza di metastasi a distanza, ovvero se il tumore si è diffuso ad altri organi (come cervello, polmoni, fegato, ossa).
Gli stadi del melanoma vanno da 0 (melanoma in situ, confinato all'epidermide) a IV (malattia metastatica avanzata). La stadiazione può richiedere diversi esami diagnostici:
- Esami del sangue e delle urine: Per valutare lo stato di salute generale e la funzionalità degli organi.
- Radiografia del torace: Per verificare la presenza di metastasi polmonari.
- Ecografia dell'addome e delle stazioni linfonodali regionali: Per valutare gli organi addominali e i linfonodi.
- Tomografia Computerizzata (TC): Tecnica radiologica che fornisce immagini dettagliate delle strutture interne del corpo, spesso utilizzando un mezzo di contrasto per migliorare la visualizzazione.
- Risonanza Magnetica Nucleare (RMN): Simile alla TC, utilizza campi magnetici per ottenere immagini in sezione trasversale, particolarmente utile per la valutazione del cervello e del midollo spinale.
- Tomografia ad Emissione di Positroni (PET): Utilizza un composto radioattivo legato al glucosio per identificare aree ad elevato metabolismo, come quelle tumorali, anche di piccole dimensioni.
La stadiazione corretta è un momento indispensabile per inquadrare i passi terapeutici e i controlli più adeguati.
Trattamento del Melanoma
Le opzioni di trattamento per il melanoma dipendono dallo stadio della malattia, dalle caratteristiche del tumore, dall'età e dalle condizioni generali del paziente.
Chirurgia
La chirurgia è il trattamento principale, soprattutto per i melanomi in stadio iniziale, e spesso è in grado di curare definitivamente la malattia. L'intervento consiste nell'asportazione del tumore con un margine di tessuto sano circostante per garantire l'eliminazione di tutte le cellule tumorali. L'ampiezza di questo margine dipende dallo spessore del melanoma. In caso di melanoma invasivo, può essere necessario asportare anche i linfonodi regionali, in particolare se la biopsia del linfonodo sentinella risulta positiva. La chirurgia può anche essere utilizzata per rimuovere eventuali metastasi.
Terapie Adiuvanti e Sistemiche
Negli ultimi anni, i progressi nella ricerca hanno portato allo sviluppo di terapie innovative che hanno rivoluzionato il trattamento del melanoma, specialmente nelle forme avanzate.
- Immunoterapia: Utilizza farmaci che stimolano il sistema immunitario del paziente a riconoscere e attaccare le cellule tumorali. Gli inibitori dei checkpoint immunologici sono tra i farmaci più efficaci in questo campo.
- Terapia a Bersaglio Molecolare (Targeted Therapy): Si basa sull'utilizzo di farmaci diretti contro mutazioni genetiche specifiche presenti nelle cellule tumorali (come quelle nei geni BRAF, MEK o c-KIT). La scelta di questi farmaci dipende dalla presenza di tali mutazioni.
- Chemioterapia e Radioterapia: Sebbene meno utilizzate rispetto al passato per il melanoma avanzato, la chemioterapia può ancora avere un ruolo in alcuni casi. La radioterapia è impiegata in specifiche situazioni, ad esempio per trattare metastasi ossee o cerebrali sintomatiche, o come palliativo.
Il ricorso a una terapia adiuvante, basata su trattamenti come chemioterapia, radioterapia, immunoterapia e/o terapia mirata, viene deciso dal team oncologico in base all'estensione della malattia, alla necessità di una risposta rapida, alla possibilità di ottenere risposte durature e alle condizioni del paziente.
Prevenzione del Melanoma
Alcuni comportamenti possono ridurre significativamente il rischio di sviluppare tumori della pelle, incluso il melanoma.
- Esposizione Solare Moderata: Evitare l'esposizione eccessiva al sole, soprattutto nelle ore centrali della giornata (tra le 10 e le 16). Proteggere la pelle con indumenti adeguati, cappelli e occhiali da sole.
- Uso di Creme Protettive: Applicare regolarmente creme solari con un alto fattore di protezione solare (SPF), che proteggano sia dai raggi UVA che UVB. È importante utilizzare la quantità raccomandata di prodotto e riapplicarla frequentemente, specialmente dopo il bagno o l'attività fisica.
- Evitare Lampade Abbronzanti: Ridurre al minimo, o evitare del tutto, l'uso di lampade e lettini solari.
- Monitoraggio della Pelle: Controllare periodicamente l'aspetto dei propri nei e segnalare tempestivamente al dermatologo qualsiasi cambiamento sospetto.
La prevenzione è la strategia più efficace per combattere il melanoma e altri tumori della pelle.
Il Melanoma: Una Patologia Pericolosa ma Gestibile
Il melanoma è una patologia potenzialmente molto pericolosa a causa della sua aggressività e della sua tendenza a metastatizzare. Tuttavia, grazie ai progressi nella diagnosi precoce e nelle terapie, le prospettive di cura sono migliorate notevolmente. La consapevolezza dei fattori di rischio, l'adozione di comportamenti preventivi e un monitoraggio regolare della pelle sono passi fondamentali per proteggere la propria salute. In caso di dubbi o di riscontro di lesioni sospette, è essenziale consultare tempestivamente un medico specialista.