La micosi fungoide è una condizione dermatologica complessa e rara, classificata come un linfoma cutaneo a cellule T (CTCL). Sebbene il nome possa evocare un'infezione fungina, è fondamentale chiarire fin da subito che la micosi fungoide non è contagiosa e non ha nulla a che vedere con i funghi patogeni. Il termine storico deriva dalla somiglianza che alcune lesioni cutanee avanzate possono presentare con forme fungoidee. Questa patologia origina dai linfociti T, un tipo di globuli bianchi essenziali per la risposta immunitaria, che iniziano a proliferare in modo anomalo e a infiltrarsi nella pelle, dando origine a una varietà di manifestazioni cutanee.
La micosi fungoide rappresenta meno del 5% di tutti i casi di linfoma e costituisce la forma più comune di linfoma cutaneo primario. La sua natura insidiosa all'esordio spesso rende la diagnosi una sfida, con sintomi che possono persistere per anni, simulando altre dermatosi croniche non maligne come eczema o psoriasi. Comprendere a fondo questa malattia è cruciale non solo per i pazienti affetti, ma anche per gli operatori sanitari e il pubblico in generale, al fine di garantire una diagnosi tempestiva e una gestione adeguata.
Sintomatologia della Micosi Fungoide: Un Percorso Graduale
La micosi fungoide è una patologia cronica e progressiva che può manifestarsi attraverso diverse fasi, ciascuna con caratteristiche sintomatologiche distinte. L'esordio è spesso subdolo, con lesioni cutanee che possono inizialmente passare inosservate o essere scambiate per disturbi cutanei comuni.
Fase Premicosica o delle Chiazze
La fase iniziale, talvolta definita premicosica, è caratterizzata dalla comparsa di chiazze poco infiltrate. Queste lesioni presentano dimensioni variabili, limiti netti e un colorito che può variare dal giallo-rossastro al rosato. Le chiazze possono essere più o meno numerose e, in questa fase, tendono a scomparire spontaneamente per poi ripresentarsi nella stessa sede o nelle vicinanze. Il prurito cutaneo persistente è uno dei sintomi più comuni e debilitanti, potendo essere generalizzato o localizzato nelle aree colpite. L'intensità del prurito può variare da lieve a severo, compromettendo significativamente la qualità della vita del paziente, interferendo con il sonno, il lavoro e le attività sociali.
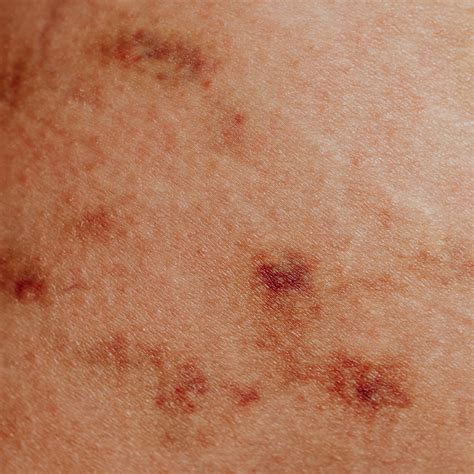
L'eritema, ovvero l'arrossamento della pelle, è un altro segno distintivo, che può essere diffuso o circoscritto alle zone interessate. In questa fase, la pelle colpita può mostrare segni di ispessimento e rugosità, un fenomeno noto come lichenificazione, causato dal grattamento cronico e dal prurito persistente. La secchezza cutanea è anch'essa frequente, dovuta all'infiammazione e alla compromissione della barriera cutanea.
Fase delle Placche
Nel corso di mesi o anni, le chiazze tendono a infiltrarsi, diventando più rilevate sul piano cutaneo. Il colorito delle lesioni può scurirsi e queste possono sviluppare una superficie desquamante o essudante. In questa fase, le lesioni assumono l'aspetto di placche eritematose, più spesse e con bordi ben definiti rispetto alle chiazze iniziali.
Fase Tumorale
Lo stadio più avanzato della micosi fungoide è caratterizzato dalla formazione di noduli e tumori cutanei. Queste lesioni più evidenti possono talvolta ulcerarsi, aumentando il rischio di infezioni secondarie. Queste ulcerazioni possono causare dolore e disagio, richiedendo un'attenta gestione per prevenire complicazioni.
Manifestazioni Micosiche Eritrodermiche
Una forma avanzata e grave della malattia è la micosi fungoide eritrodermica, nota anche come "eritrodermia sezariale" per la somiglianza della pelle affetta alla superficie di un crostaceo. Questa fase è caratterizzata da un coinvolgimento esteso di tutta la superficie cutanea, con un colorito rosso cupo. La pelle diventa estremamente sensibile, suscettibile a irritazioni, infezioni e perdita di liquidi, aumentando il rischio di disidratazione e squilibri elettrolitici. Il prurito in questa fase è spesso estremamente intenso e debilitante.
Altri Sintomi Potenziali
Oltre alle manifestazioni cutanee primarie, la micosi fungoide può presentare altri sintomi, soprattutto negli stadi avanzati:
- Linfoadenopatia: Nei casi avanzati, i linfonodi vicini alle aree colpite possono ingrossarsi a causa dell'infiltrazione delle cellule linfocitarie maligne, indicando una possibile disseminazione della malattia.
- Sudorazione eccessiva: Alcuni pazienti possono sperimentare sudorazione eccessiva, specialmente durante la notte, talvolta associata a febbre notturna e malessere generale.
- Perdita di peso: Nei casi più avanzati, può verificarsi una perdita di peso non intenzionale, affaticamento e debolezza generale, segni di un coinvolgimento sistemico della malattia.
- Alterazioni delle unghie: In alcuni pazienti, si possono osservare cambiamenti nelle unghie, come ispessimento, solchi o striature.
- Dolore: Nei casi avanzati, il coinvolgimento delle articolazioni o delle ossa può causare dolore.
La Micosi Fungoide e il Trapianto Allogenico
È cruciale consultare un dermatologo o un ematologo se si sospetta la presenza di micosi fungoide, poiché una diagnosi precoce e un trattamento tempestivo possono migliorare significativamente l'esito della malattia.
Cause della Micosi Fungoide: Un Puzzle Complesso
Le cause esatte della micosi fungoide rimangono oggetto di studio e ricerca, ma si ritiene che la sua insorgenza sia multifattoriale, coinvolgendo una complessa interazione tra predisposizione genetica, disregolazione del sistema immunitario e influenze ambientali.
Predisposizione Genetica
Esistono evidenze che suggeriscono una componente genetica nella suscettibilità alla micosi fungoide. Alcuni studi hanno identificato associazioni con specifici marcatori genetici e varianti che potrebbero aumentare il rischio di sviluppare la malattia. Individui con una storia familiare di linfomi o malattie autoimmuni potrebbero presentare un rischio maggiore.
Disregolazione del Sistema Immunitario
Si ipotizza che una disfunzione del sistema immunitario giochi un ruolo centrale nella patogenesi della micosi fungoide. Questo può manifestarsi con anomalie nella funzione dei linfociti T, una produzione eccessiva di citochine infiammatorie e un'alterazione della risposta immunitaria antitumorale. La proliferazione clonale di cellule T CD4+ che infiltrano la pelle è un elemento chiave di questo processo patologico.
Fattori Ambientali
L'esposizione a determinati fattori ambientali è stata studiata come potenziale fattore scatenante o aggravante:
- Esposizione a sostanze chimiche: L'esposizione a sostanze chimiche tossiche, come pesticidi, solventi industriali e altri agenti chimici, è stata indagata come potenziale fattore di rischio. Queste sostanze possono danneggiare la pelle e compromettere la funzione immunitaria locale.
- Radiazioni ultraviolette (UV): L'esposizione prolungata ai raggi UV del sole o ai lettini abbronzanti può danneggiare il DNA delle cellule cutanee, indurre mutazioni genetiche e compromettere la funzione immunitaria locale, aumentando il rischio di sviluppare la micosi fungoide.
- Infezioni virali: Alcune ricerche hanno suggerito una possibile associazione tra infezioni virali, in particolare il virus dell'epatite C (HCV) e il virus di Epstein-Barr (EBV), e lo sviluppo della micosi fungoide. Tuttavia, il ruolo preciso di queste infezioni nella patogenesi della malattia non è ancora del tutto chiaro e richiede ulteriori indagini.
- Fumo di tabacco: Alcuni studi hanno indicato una correlazione tra il fumo di tabacco e un aumentato rischio di micosi fungoide. Si ipotizza che i composti chimici presenti nel fumo possano danneggiare la pelle e indebolire le difese immunitarie locali.
Altri Fattori di Rischio
- Età e sesso: La micosi fungoide colpisce più frequentemente adulti di mezza età o anziani, sebbene possa manifestarsi a qualsiasi età. Si osserva una leggera predominanza nei maschi rispetto alle femmine.
- Storia di altre condizioni cutanee: Individui con una storia di dermatite cronica, psoriasi o eczema potrebbero avere un rischio leggermente aumentato di sviluppare la micosi fungoide.
- Esposizione a sostanze chimiche irritanti: L'uso di detergenti aggressivi o l'esposizione a prodotti chimici industriali possono danneggiare la barriera cutanea e potenzialmente contribuire allo sviluppo della malattia.
È importante ribadire che la micosi fungoide è una patologia complessa e la contribuzione specifica di ciascun fattore di rischio può variare notevolmente da individuo a individuo.
Diagnosi della Micosi Fungoide: Un Percorso Multidisciplinare
La diagnosi della micosi fungoide richiede un approccio accurato e spesso multidisciplinare, poiché le sue manifestazioni iniziali possono essere facilmente confuse con altre condizioni dermatologiche benigne.
Valutazione Clinica e Anamnesi
Il primo passo verso la diagnosi è una dettagliata valutazione clinica da parte di un dermatologo esperto. È fondamentale raccogliere un'anamnesi completa, indagando la storia delle lesioni cutanee, la loro evoluzione nel tempo, la presenza di prurito e altri sintomi associati. La differenziazione da patologie come eczema, psoriasi, dermatite seborroica, dermatite da contatto e altri tipi di linfoma cutaneo è essenziale.
Biopsia Cutanea: L'Esame Chiave
La biopsia cutanea rappresenta l'esame diagnostico fondamentale per confermare la micosi fungoide. Vengono prelevati campioni di tessuto dalle lesioni cutanee sospette per essere analizzati al microscopio da un patologo specializzato in dermatopatologia. L'esame istologico può rivelare la presenza di infiltrati di linfociti T atipici.

Tuttavia, l'istologia può essere inizialmente dubbia, specialmente negli stadi precoci della malattia, a causa della scarsa quantità di cellule linfomatose. In alcuni casi, possono essere presenti micro-ascessi di Pautrier, piccoli agglomerati di cellule neoplastiche nell'epidermide, caratteristici della micosi fungoide.
Immunoistochimica e Citometria a Flusso
L'immunoistochimica gioca un ruolo cruciale nell'analisi delle biopsie cutanee. Questo esame permette di caratterizzare il fenotipo delle cellule neoplastiche, identificando specifici marcatori sulla loro superficie. Le cellule maligne nella micosi fungoide sono tipicamente cellule T CD4+ mature, che possono aver perso marcatori comuni delle cellule T, come il CD7.
Nei pazienti in cui si sviluppa una fase leucemica, caratterizzata dalla comparsa nel sangue periferico di cellule T maligne con nuclei a serpentina (cellule di Sézary), la citometria a flusso e l'analisi di uno striscio di sangue periferico possono essere utilizzate per rilevare queste cellule anomale.
Stadiazione della Malattia
Una volta confermata la diagnosi, è necessario procedere con la stadiazione della malattia per determinare l'estensione del coinvolgimento cutaneo e, eventualmente, degli organi interni e dei linfonodi. Questo processo è fondamentale per la scelta della terapia più appropriata. Il sistema di stadiazione comunemente utilizzato è l'ISCL/EORTC (International Society of Cutaneous Lymphomas/European Organization of Research and Treatment of Cancer), che integra i risultati dell'esame fisico, dell'istopatologia e dei test di imaging.
Per la stadiazione, possono essere impiegati:
- Biopsia dei linfonodi: Per valutare un eventuale coinvolgimento linfonodale.
- Tecniche di imaging: Come la Tomografia Computerizzata (TC) di torace, addome e pelvi, o la Tomografia ad Emissione di Positroni (PET) con fluorodesossiglucosio (FDG-PET), per identificare metastasi in organi interni.
La diagnosi accurata e la stadiazione tempestiva sono pilastri fondamentali per garantire ai pazienti con micosi fungoide le migliori possibilità di trattamento e gestione della malattia.
Trattamento della Micosi Fungoide: Un Approccio Personalizzato
Il trattamento della micosi fungoide è altamente personalizzato e dipende da vari fattori, tra cui lo stadio della malattia, le caratteristiche individuali del paziente, la presenza di sintomi specifici e la risposta alle terapie precedenti. L'obiettivo principale è controllare la proliferazione delle cellule linfocitarie anomale, alleviare i sintomi come il prurito e migliorare la qualità della vita del paziente.
La gestione della micosi fungoide è solitamente affidata a un team multidisciplinare composto da dermatologi, oncologi delle radiazioni ed ematologi/oncologi.
Terapie Topiche e Dirette alla Cute
Nelle fasi iniziali della malattia (stadi IA-IB), le terapie rivolte direttamente alla cute sono spesso il trattamento di prima scelta e possono essere efficaci per anni:
- Corticosteroidi topici: Applicati localmente, aiutano a ridurre l'infiammazione e il prurito.
- Chemioterapia topica: L'applicazione locale di farmaci chemioterapici, come le mostarde azotate, può essere molto efficace nel ridurre le lesioni cutanee.
- Retinoidi topici: Derivati della vitamina A che possono aiutare a normalizzare la crescita delle cellule cutanee.
- Fototerapia: L'esposizione controllata a specifici tipi di luce ultravioletta (UVB a banda stretta o PUVA - psoralene più UVA) può indurre la morte delle cellule tumorali e ridurre l'infiammazione.
- Radioterapia locale: In particolare la radioterapia con fascio di elettroni, che rilascia la maggior parte dell'energia nei primi millimetri di tessuto, è efficace nel trattare lesioni localizzate.
Terapie Sistemiche
Quando le lesioni diventano più resistenti alle terapie topiche, o nei pazienti con malattia in stadio più avanzato o con sindrome di Sézary, vengono impiegate terapie sistemiche:
- Chemioterapia sistemica: Farmaci alchilanti e antagonisti dell'acido folico possono indurre una regressione temporanea del tumore. La chemioterapia sistemica viene generalmente riservata ai casi in cui altre terapie hanno fallito, in caso di ricaduta o in pazienti con documentata malattia extranodale o extracutanea.
- Terapie mirate:
- Inibitori dell'istone deacetilasi (HDAC): Farmaci come vorinostat, romidepsin, panobinostat e belinostat inducono l'arresto del ciclo cellulare, la differenziazione e la morte delle cellule tumorali. Possono essere somministrati per via endovenosa o orale.
- Brentuximab vedotin: Un farmaco coniugato anticorpo-farmaco che ha dimostrato attività contro il linfoma cutaneo a cellule T CD30-positivo.
- Interferone alfa a basso dosaggio: Può essere utilizzato per modulare la risposta immunitaria e controllare la crescita delle cellule tumorali.
- Fotoforesi extracorporea: Una procedura che coinvolge l'esposizione delle cellule immunitarie del paziente a un farmaco fotosensibilizzante e successivamente a radiazioni UV.
- Trapianto di cellule staminali: In pazienti selezionati, può essere considerato come opzione terapeutica.
Gestione delle Complicazioni
È fondamentale considerare la possibilità di infezioni cutanee, poiché le lesioni ulcerate sono più suscettibili alla colonizzazione batterica, fungina o virale. La gestione delle infezioni è una parte integrante del trattamento.
Supporto Psicologico e Stile di Vita
Poiché la micosi fungoide è una malattia cronica, il supporto psicologico e l'educazione del paziente sono cruciali per affrontare gli aspetti emotivi e pratici della gestione della malattia. Cambiamenti nello stile di vita, come evitare l'eccessiva esposizione al sole e smettere di fumare, possono contribuire a migliorare la gestione generale della condizione. Non esistono raccomandazioni dietetiche specifiche universalmente riconosciute per i pazienti affetti da micosi fungoide, ma una dieta equilibrata è sempre consigliata.
La frequenza delle visite mediche dipenderà dalla stadiazione della malattia e dalla risposta al trattamento. È essenziale contattare il medico se i sintomi peggiorano o se compaiono nuovi sintomi.
Prognosi della Micosi Fungoide: Variazioni Significative
La prognosi della micosi fungoide varia notevolmente e dipende in larga misura dallo stadio della malattia al momento della diagnosi, dalla risposta al trattamento e dalle caratteristiche individuali del paziente.
Sopravvivenza in Base allo Stadio
La maggior parte dei pazienti viene diagnosticata in età adulta, tipicamente dopo i 50 anni. I dati sulla sopravvivenza indicano che i pazienti che ricevono un trattamento per una malattia in stadio IA (caratterizzata da lesioni che interessano meno del 10% della superficie corporea, rappresentate da macchie o placche sottili) hanno un'aspettativa di vita paragonabile a quella della popolazione generale senza micosi fungoide.
Nei pazienti con malattia in stadio II (con coinvolgimento di oltre il 10% della superficie corporea con macchie e placche) o stadio IIA-IIB (che include coinvolgimento linfonodale o presenza di tumori cutanei), la sopravvivenza a 10 anni può variare tra il 60% e l'80%.
Tuttavia, negli stadi più avanzati, come lo stadio IV (caratterizzato da eritrodermia generalizzata o coinvolgimento di organi interni), la prognosi è meno favorevole, con una sopravvivenza relativa a 10 anni che può scendere al 41%.
Possibilità di Guarigione
La micosi fungoide è considerata una malattia cronica e, nella maggior parte dei casi, non è curabile nel senso di una eradicazione completa della patologia. Tuttavia, con i trattamenti attuali, è spesso possibile controllare la malattia per molti anni, mantenendo una buona qualità della vita. Le terapie sono mirate a gestire la progressione, alleviare i sintomi e prevenire le complicazioni.
Rischio di Trasformazione
Esiste il rischio, seppur limitato, che la micosi fungoide possa evolvere verso forme più aggressive di linfoma cutaneo a cellule T o progredire verso un coinvolgimento sistemico più esteso, come la sindrome di Sézary, che presenta un decorso più severo.
Complicazioni da Trascurare o Mal Gestire
Una micosi fungoide trascurata o mal gestita può portare a diverse complicazioni, tra cui:
- Infezioni secondarie: Le lesioni cutanee, specialmente se ulcerate, sono più suscettibili a infezioni batteriche, fungine o virali.
- Compromissione della barriera cutanea: L'infiammazione cronica può danneggiare la barriera cutanea, aumentando il rischio di infezioni e disidratazione.
- Disagio fisico e psicologico: Il prurito severo, il dolore e le alterazioni estetiche possono avere un impatto significativo sulla qualità della vita, causando ansia, depressione e isolamento sociale.
- Coinvolgimento sistemico: Nei casi avanzati, la malattia può diffondersi ai linfonodi e agli organi interni, compromettendo la funzione di tali organi.
Risorse di Supporto
Per i pazienti affetti da micosi fungoide e le loro famiglie, sono disponibili diverse risorse di supporto, tra cui associazioni di pazienti, gruppi di sostegno e materiale informativo. Queste risorse possono offrire un prezioso aiuto emotivo, pratico e informativo, facilitando la gestione della malattia e migliorando la qualità della vita.
È fondamentale una stretta collaborazione con il team medico per monitorare costantemente la malattia, valutare la risposta al trattamento e apportare eventuali modifiche terapeutiche necessarie.
Disclaimer: Questo articolo ha solo scopo informativo e non sostituisce il parere di un medico. Per qualsiasi dubbio o preoccupazione riguardo la micosi fungoide, è indispensabile consultare uno specialista qualificato.