Il melanoma, un tempo confinato alla mente collettiva come un semplice "nevo" o "macchia" sulla pelle, è in realtà una neoplasia complessa che origina dai melanociti. Queste cellule, fondamentali per la produzione di melanina, il pigmento che ci protegge dai raggi solari e conferisce colore alla nostra pelle, possono dar luogo a forme tumorali. Sebbene il melanoma cutaneo sia il più noto, una percentuale significativa di questi tumori si manifesta in sedi meno comuni, dove i melanociti sono comunque presenti: l'occhio e le mucose. Questi melanomi non cutanei, pur rappresentando una minoranza del totale (circa il 4-5%), presentano sfide diagnostiche e terapeutiche peculiari.
Comprendere i Melanomi Non Cutanei: Una Panoramica
I melanomi non cutanei si distinguono principalmente in due categorie: il melanoma oculare e il melanoma mucosale.
Melanoma Oculare: Un Nemico Silenzioso dell'Uvea
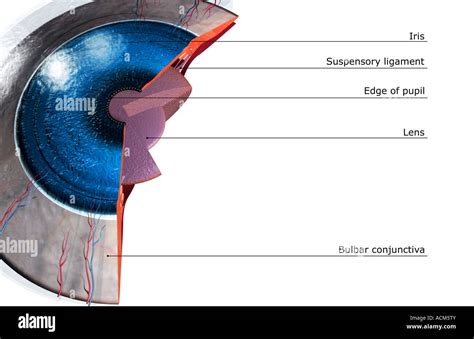
Il melanoma oculare colpisce prevalentemente l'uvea, la tonaca media dell'occhio, che comprende iride, corpo ciliare e coroide. Circa l'80% dei melanomi non cutanei si sviluppa proprio in questa sede, rendendo il melanoma uveale la neoplasia primitiva oculare più comune negli adulti. L'età media d'insorgenza si aggira tra i 55 e i 65 anni, con una netta rarità prima dei 20 anni e dopo i 75.
La localizzazione più frequente all'interno dell'uvea è la coroide (90% dei casi), seguita dai corpi ciliari (6%) e dall'iride (4%). I melanomi che originano dalla congiuntiva sono estremamente rari, costituendo circa il 2% di tutti i tumori maligni oculari.
Melanoma Mucosale: Dove le Mucose Diventano Vulnerabili
I melanomi mucosali sono ancora più rari rispetto a quelli oculari, rappresentando appena lo 0,8-3,7% di tutti i melanomi. Colpiscono con maggiore frequenza le donne rispetto agli uomini e l'incidenza varia con l'età, sebbene oltre il 65% dei pazienti abbia più di 60 anni. A differenza del melanoma cutaneo, i melanomi mucosali si sviluppano in aree del corpo ricoperte da mucose e non esposte alla luce solare. Possono interessare il tratto respiratorio (cavità nasali e seni paranasali), il tratto gastrointestinale (cavità orale e anale) e il tratto urogenitale (vulva, vagina, cervice, uretra e vescica).
Fattori di Rischio: Un Quadro Ancora Incompleto
L'identificazione dei fattori di rischio per tumori rari come i melanomi non cutanei è complessa.
Melanoma Oculare: Predisposizioni Specifiche
Per il melanoma oculare, alcuni fattori di rischio sono stati identificati:
- Etnia: È più comune negli individui di pelle chiara.
- Colore degli occhi: Le persone con occhi chiari sono a maggior rischio.
- Condizioni ereditarie: Sindrome del nevo displastico o melanocitosi oculodermica (nevo di Ota) aumentano la suscettibilità.
L'eccessiva esposizione al sole e il contatto prolungato con sostanze nocive nell'ambiente lavorativo sono considerati possibili fattori di rischio ancora in fase di accertamento.
Melanoma Mucosale: Mancanza di Fattori Specifici
Per il melanoma mucosale, non sono stati identificati fattori di rischio specifici. Tuttavia, la forma anale è più frequente in persone affette da AIDS. In generale, tutti i melanomi, inclusi quelli non cutanei, tendono ad essere più comuni in persone con più di 50 anni.
Sintomatologia: Segnali Spesso Sottovalutati
La sintomatologia dei melanomi non cutanei è spesso subdola, soprattutto nelle fasi iniziali, rendendo la diagnosi precoce una sfida.
Melanoma Oculare: Disturbi Visivi Tardivi
I melanomi oculari restano spesso asintomatici nelle fasi iniziali. I sintomi, che interessano la vista, compaiono tipicamente quando la malattia è già in uno stadio avanzato. Tra i disturbi più comuni si annoverano:
- Vista offuscata.
- Improvvisa perdita della vista.
- Comparsa di macchie nere o lampi di luce nel campo visivo.
- Presenza di una macchia scura nell'iride.
- Cambiamento della dimensione o della forma della pupilla.
- Modifica della posizione dell'occhio o del suo movimento.Il dolore è generalmente raro e si manifesta solo nelle fasi più avanzate della malattia.
Melanoma Mucosale: Sintomi Dipendenti dalla Localizzazione
Anche i melanomi mucosali sono frequentemente asintomatici nelle fasi iniziali. Quando presenti, i sintomi variano in base alla localizzazione del tumore:
- Mucosa ano-rettale: Sanguinamento rettale, perdita di peso, dolore durante la defecazione.
- Mucose nasali e seni paranasali: Noduli, sanguinamento dal naso.
- Bocca o vulva: Comparsa di nei o aree con colorazione più scura.
In tutti questi casi, è fondamentale rivolgersi tempestivamente a un medico per una valutazione approfondita.
Diagnosi: Percorsi Spesso Fortuiti
La rarità dei melanomi non cutanei e la loro sintomatologia spesso assente nelle fasi iniziali possono portare a ritardi diagnostici. Il medico potrebbe non considerarli immediatamente, e la loro scoperta avviene frequentemente per caso durante visite specialistiche di routine, come controlli oculistici o ginecologici.
Approcci Diagnostici Specifici
Melanoma Oculare: L'oftalmologo utilizza strumenti come l'oftalmoscopio e la lente gonioscopica per identificare segni caratteristici, alterazioni dei movimenti oculari o vasi sanguigni ingrossati. L'ecografia oculare o l'angiografia con fluoresceina possono ulteriormente visualizzare anomalie vascolari. La biopsia è raramente impiegata a causa del rischio di danneggiare l'occhio.
Melanoma Mucosale: La biopsia è uno strumento diagnostico cruciale. L'analisi al microscopio del tessuto prelevato dalla mucosa permette di confermare con certezza la presenza del melanoma.
Una volta identificato il melanoma non cutaneo, si ricorre a esami di diagnostica per immagini (radiografia, TC, risonanza magnetica) per valutare l'eventuale diffusione del tumore ad altri organi.
Stadiazione ed Evoluzione: Classificare la Malattia
La stadiazione dei melanomi non cutanei segue approcci diversi a seconda della sede.
Melanoma Oculare: Sistemi di Classificazione
Per il melanoma oculare, si utilizza il sistema TNM (Tumore, Linfonodi, Metastasi) per valutare l'estensione del tumore, lo stato dei linfonodi e la presenza di metastasi. In alternativa, il sistema COMS (Collaborative Ocular Melanoma Study) classifica questi tumori in piccole, medie o grandi dimensioni in base a spessore e diametro.
Melanoma Mucosale: Approcci Variabili
Non esiste un sistema di stadiazione unico per i melanomi mucosali, che variano a seconda della sede interessata. Spesso vengono diagnosticati in uno stadio avanzato.
Trattamento: Strategie Terapeutiche Personalizzate
La scelta della terapia per il melanoma non cutaneo dipende da vari fattori, tra cui sede, stadio della malattia e condizioni generali del paziente.
Chirurgia e Radioterapia nell'Oculare
La chirurgia può essere impiegata sia per le forme oculari che mucosali. Nel caso del melanoma oculare, interventi come iridectomia, resezione o enucleazione sono oggi meno diffusi grazie ai progressi nella radioterapia. Quest'ultima è molto utilizzata per la sua capacità di distruggere le cellule tumorali con precisione, limitando i danni all'occhio. Si impiegano sia la radioterapia esterna che la brachiterapia (contatto diretto della fonte radioattiva con l'occhio).
Melanoma Mucosale: La Chirurgia come Prima Scelta
Nel caso di melanoma del cavo orale, la chirurgia rimane la prima scelta terapeutica.
Melanoma in Situ (Stadio 0): Una Fase Iniziale ma Cruciale
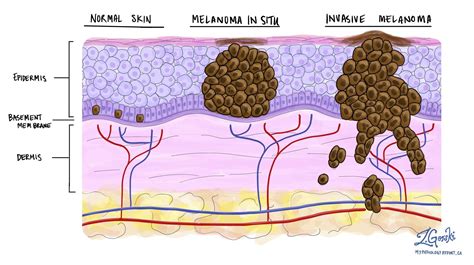
Il melanoma in situ, classificato come Stadio 0, rappresenta la forma più precoce del melanoma. In questa fase, le cellule tumorali sono confinate allo strato più superficiale della pelle, l'epidermide, senza aver invaso il derma sottostante. Questo stadio è definito localizzato, poiché non vi è evidenza di diffusione ai linfonodi o a siti distanti (metastasi).
Caratteristiche e Prognosi
Il melanoma in situ (TisN0M0) è caratterizzato da un rischio molto basso di recidiva locale o di metastasi. Non presenta sottogruppi specifici. La sua prognosi è generalmente eccellente, soprattutto se trattato tempestivamente.
Trattamento del Melanoma in Situ
Il trattamento standard per il melanoma in situ è la chirurgia, specificamente l'escissione locale ampia. L'obiettivo è rimuovere completamente il tumore, includendo un margine di tessuto apparentemente normale circostante e il tessuto sottocutaneo sottostante. La dimensione di questo margine chirurgico varia in base allo spessore del tumore primario, con linee guida che raccomandano margini tra 0,5 e 1,0 cm per il melanoma in situ.
Nei, riconoscere quelli pericolosi
Tipi Specifici di Melanoma e Loro Caratteristiche
Esistono diverse tipologie di melanoma, ognuna con caratteristiche distintive che influenzano diagnosi e prognosi.
Melanoma a Diffusione Superficiale (SSM)
Rappresenta circa il 70% di tutti i melanomi diagnosticati. Si diffonde sulla superficie del derma e insorge più comunemente negli arti inferiori delle giovani donne, mentre negli uomini si presenta tipicamente sul tronco. Può svilupparsi sia come nuova lesione sia dalla degenerazione di nei preesistenti.
Melanoma Nodulare (NM)
Questo tipo di melanoma è particolarmente aggressivo e costituisce l'origine di una percentuale significativa di decessi legati alla patologia. Può presentarsi in qualsiasi fascia d'età e genere, ma tende a colpire maggiormente gli uomini con più di 50 anni. Generalmente si manifesta come una lesione cutanea in rilievo, a cupola e di consistenza solida.
Melanoma a Diffusione Lenta (LMM)
Conosciuto anche come lentigo maligna, questa forma di melanoma in situ cresce molto lentamente e si espande in superficie, potendo occupare diversi centimetri di cute. Si sviluppa in aree cronicamente esposte al sole, come il viso e il collo, soprattutto negli anziani.
Melanoma Acrale Lentigginoso (ALM)
Questa categoria comprende melanomi aggressivi e di difficile diagnosi, spesso confusi con calli, verruche o piccoli traumi. La loro localizzazione tipica è nelle mani, nei piedi e nelle mucose (genitali, naso, bocca). L'aumento di dimensioni è spesso accompagnato da forme e colori sempre più irregolari.
Melanoma del Letto Ungueale
Questo melanoma coinvolge l'unghia di mani e piedi, in particolare il letto ungueale, rendendolo molto difficile da individuare precocemente. È più frequente nel pollice o nell'alluce ed è maggiormente diffuso nei soggetti di origine orientale o con pelle scura.
Melanoma Oculare (come già discusso)
Costituisce il 3% della totalità dei casi di melanoma. La maggior parte di questi tumori interessa l'uvea. Questa insolita forma tumorale è caratterizzata da una totale (o quasi) assenza di melanina, con una colorazione che varia dal rosa al rossastro.
Metastasi: La Diffusione del Tumore
Se il melanoma si diffonde oltre il proprio sito d'origine, può generare metastasi in diverse parti dell'organismo. Le sedi più comunemente coinvolte includono i linfonodi, il cervello, i polmoni, il fegato e le ossa.
Approfondimenti sulla Stadiazione e Prognosi: Il Ruolo dei Parametri Microscopici
La valutazione microscopica di alcuni parametri è fondamentale per predire l'evoluzione della malattia melanomatosa.
Lo Spessore di Breslow: Un Fattore Prognostico Chiave
Introdotto da Breslow nel 1970, lo spessore del tumore rappresenta il principale fattore prognostico del melanoma primario. Viene misurato in millimetri e indica la parte più spessa del melanoma. Uno spessore maggiore è associato a un rischio più elevato di diffusione.
Il Livello di Clark: Un Metodo Storico di Microstadiazione
Introdotto da Clark nel 1967, questo sistema classificava il melanoma in base al livello cutaneo raggiunto dalla componente invasiva, dagli strati più superficiali (migliore prognosi) a quelli profondi del sottocute. Sebbene in gran parte sostituito da parametri più affidabili, ha rappresentato un importante passo avanti nella microstadiazione.
Ulcerazione e Invasione Vascolare/Perineurale
L'ulcerazione, ovvero la perdita dello strato superiore della pelle, è associata a una prognosi peggiore. L'invasione dei vasi sanguigni/linfatici (linfovascolare) o delle fibre nervose (perineurale) indica che le cellule tumorali si sono diffuse nei tessuti circostanti, aumentando il rischio di metastasi.
Mitosi: Indicatore di Proliferazione Cellulare
Il conteggio delle mitosi, il processo di divisione cellulare, fornisce un'indicazione della velocità di proliferazione delle cellule tumorali. Un elevato numero di mitosi è spesso correlato a una maggiore aggressività del tumore.
Melanoma In Situ vs Melanoma Invasivo
La distinzione tra melanoma in situ (Tis) e melanoma invasivo (Stadi I-IV) è fondamentale. Il melanoma in situ è confinato all'epidermide, mentre quello invasivo ha superato questa barriera e può diffondersi nei tessuti circostanti e oltre.
Il Linfonodo Sentinella: Un Indicatore di Diffusione Regionale
La biopsia del linfonodo sentinella (SLNB) è una procedura volta a determinare se il melanoma si è diffuso ai linfonodi più vicini al tumore primario. Studi hanno dimostrato che uno spessore di Breslow ≥ 0,75 cm, un livello di Clark ≥ IV e l'ulcerazione sono predittivi significativi di malattia nel linfonodo sentinella, anche nei melanomi "sottili" (≤ 1 mm). La presenza di metastasi nel linfonodo sentinella è associata a una prognosi peggiore.
L'identificazione di questi fattori predittivi aiuta a selezionare i pazienti che possono beneficiare della SLNB, migliorando la stadiazione regionale e consentendo un follow-up più mirato.
Considerazioni sulla Diagnosi Patologica
Il referto patologico di una biopsia o di un'escissione chirurgica fornisce informazioni cruciali per la diagnosi e la stadiazione del melanoma. Esso include la descrizione macroscopica del campione, l'esame microscopico dettagliato, la determinazione del tipo istologico, dello spessore di Breslow, della presenza di ulcerazione, delle condizioni dei margini chirurgici, dell'eventuale invasione vascolare/linfatica o perineurale, e delle caratteristiche relative alla risposta immunitaria (presenza e vivacità dei linfociti). Queste informazioni sono essenziali per definire il piano terapeutico e la prognosi.
tags: #microsatellitosi #assenti #melanoma