Le neoformazioni cutanee rappresentano una vasta gamma di alterazioni che possono manifestarsi sulla superficie della pelle, inclusa l'area del torace. Queste possono variare da escrescenze del tutto benigne, che non comportano rischi per la salute, a lesioni maligne o precancerose che richiedono un'attenta valutazione e un trattamento tempestivo. Comprendere le cause, riconoscere i diversi tipi e conoscere le opzioni terapeutiche è fondamentale per la gestione di queste condizioni.
Cosa sono le Neoformazioni Cutanee?
Una neoformazione cutanea è definita come la crescita di un'alterazione sulla superficie della pelle. Questa crescita anomala di cellule può portare alla formazione di escrescenze, macchie o altre modificazioni visibili. La loro natura può essere estremamente variabile:
- Benigna: Queste neoformazioni non sono cancerose e, sebbene possano rappresentare un problema estetico o causare fastidio, non tendono a diffondersi ad altre parti del corpo. Esempi comuni includono verruche, fibromi, condilomi, nevi (nei) comuni e cheratosi seborroiche.
- Localmente Invasiva: Alcune neoformazioni, pur non essendo considerate altamente metastatiche, possono crescere in profondità e invadere i tessuti circostanti. Il carcinoma basocellulare, il tumore cutaneo più frequente, rientra in questa categoria.
- Maligna: Queste sono le neoformazioni cancerose, caratterizzate da una crescita incontrollata delle cellule che possono invadere i tessuti normali e diffondersi (metastatizzare) in altre parti del corpo attraverso il sistema linfatico o sanguigno. I tipi più noti sono il carcinoma spinocellulare e, soprattutto, il melanoma, la forma più aggressiva di tumore cutaneo.
I tumori della pelle sono tra le forme di tumore più comuni riscontrabili. Sebbene possano comparire ovunque sul corpo, le aree più frequentemente interessate sono quelle cronicamente esposte all'irraggiamento solare, come il volto, il cuoio capelluto e il collo. Tuttavia, anche il torace, pur essendo spesso coperto, è soggetto a esposizione solare, rendendo la sua sorveglianza altrettanto importante.
Cause Principali delle Neoformazioni Cutanee
La causa primaria e più riconosciuta per lo sviluppo di molte neoformazioni cutanee, in particolare quelle maligne, è l'esposizione alla radiazione ultravioletta (UV). Questa radiazione può provenire sia dall'irraggiamento solare naturale sia da fonti artificiali come le lampade e i lettini abbronzanti. L'esposizione cronica e le scottature solari, specialmente in età giovanile, danneggiano il DNA delle cellule cutanee, aumentando il rischio di mutazioni genetiche che possono portare alla formazione di tumori.
Negli ultimi anni, si è osservato un costante aumento dell'incidenza dei tumori cutanei, probabilmente attribuibile a una combinazione di fattori:
- Aumentata intensità dell'attività solare: L'intensità dei raggi solari può variare.
- Riduzione dello strato protettivo dell'ozono: Uno strato di ozono più sottile permette a una maggiore quantità di raggi UV di raggiungere la superficie terrestre.
- Aumentata tendenza all'esposizione al sole: Un cambiamento negli stili di vita che porta a una maggiore esposizione solare, anche in stagioni considerate a minor rischio.
Oltre all'esposizione UV, altri fattori contribuiscono alla formazione di neoformazioni cutanee:
- Genetica: Una predisposizione genetica può aumentare il rischio di sviluppare specifici tipi di tumori cutanei, come il melanoma familiare. La presenza di numerosi nei, soprattutto se atipici o di grandi dimensioni, è un indicatore di rischio.
- Invecchiamento: Con l'avanzare dell'età, la pelle accumula danni e i meccanismi di riparazione cellulare possono diventare meno efficienti, aumentando la probabilità di mutazioni spontanee e la comparsa di lesioni.
- Virus: Alcune neoformazioni, come le verruche, sono causate da infezioni virali, in particolare dal papillomavirus umano (HPV).
- Malattie sistemiche: Condizioni che interessano l'intero organismo possono manifestarsi anche a livello cutaneo. Ad esempio, gli xantelasmi o gli xantomi, legati a un eccesso di grassi nel sangue, sono accumuli lipidici che possono apparire come neoformazioni.
- Fattori ambientali e irritazioni croniche: L'esposizione a determinate sostanze chimiche, radiazioni ionizzanti, o l'attrito cronico in specifiche aree del corpo possono stimolare la crescita anomala di cellule cutanee.
Il rischio di sviluppare tumori cutanei aumenta in presenza di specifici fattori individuali, indipendentemente da età, sesso o stile di vita generale:
- Pelle sottile, facilmente soggetta a scottature solari.
- Capelli e occhi chiari.
- Presenza diffusa di nevi (nei), soprattutto se di diametro superiore ai 4-5 mm.
- Familiarità per i tumori cutanei.
- Frequente e intensa esposizione al sole.
Tipologie di Neoformazioni Cutanee sul Torace
Il torace, pur non essendo sempre la zona più esposta, può sviluppare una varietà di neoformazioni cutanee. La loro corretta identificazione è il primo passo per un trattamento efficace.
Tumori Cutanei Benigni
Queste lesioni non sono cancerose e spesso rappresentano un problema estetico o un fastidio locale.
- Nevi Melanocitici (Nei): Sono addensamenti benigni di melanociti, le cellule che producono il pigmento della pelle. Possono essere presenti dalla nascita (congeniti) o svilupparsi nel corso della vita (acquisiti). È fondamentale monitorarli, poiché alcuni nevi, specialmente quelli congeniti di grandi dimensioni o quelli sottoposti a frizione cronica, possono avere un potenziale di trasformazione in melanoma. Una mappatura dei nevi con dermatoscopia digitale può essere utile per chi ne presenta molti o atipici.
- Cheratosi Seborroiche: Sono escrescenze cutanee molto comuni, specialmente con l'avanzare dell'età. Appaiono come lesioni benigne, spesso marrone scuro o nere, con una superficie ruvida e "appiccicosa", simili a verruche. Non sono legate all'esposizione solare e non hanno potenziale maligno, ma possono essere rimosse per motivi estetici o di irritazione.
- Fibromi: Sono tumori benigni del tessuto connettivo. Possono presentarsi come piccole protuberanze carnose, spesso peduncolate (come "skin tags"), che si sviluppano comunemente nelle zone di attrito come il collo e il torace.
- Macchie Solari (Lentigo Solari): Sono macchie piatte, di colore marrone chiaro o scuro, che compaiono in aree esposte al sole, come il torace e il décolleté, a causa di un'eccessiva produzione di melanina stimolata dai raggi UV. Sono considerate lesioni benigne ma indicano un danno solare accumulato.
- Verruche: Causate dal papillomavirus umano (HPV), le verruche sono escrescenze cutanee benigne, ruvide e talvolta dolorose. Possono comparire sul torace come su altre parti del corpo.
- Xantelasmi: Accumuli di lipidi che si manifestano come placche giallastre, solitamente sulle palpebre, ma possono apparire anche in altre zone cutanee, talvolta associate a dislipidemie.
Lesioni Precancerose
- Cheratosi Attiniche (o Solari): Queste sono lesioni cutanee precancerose, strettamente correlate all'esposizione cronica ai raggi UV. Si presentano come aree ruvide, squamose e talvolta eritematose, spesso difficili da distinguere da lesioni infiammatorie o da tumori cutanei iniziali. Nel circa 10% dei casi, possono evolvere in un carcinoma spinocellulare.
Tumori Cutanei Localmente Invasivi
- Carcinoma Basocellulare (BCC): È il tumore cutaneo più comune e, fortunatamente, quello meno aggressivo. Si origina dalle cellule dello strato basale dell'epidermide. Raramente metastatizza, ma se non trattato può crescere in profondità, infiltrando tessuti molli, cartilagine e persino osso, causando danni locali significativi. Sul torace, può apparire come un piccolo nodulo perlaceo o ceroso, una lesione piatta color carne simile a una cicatrice, o una ferita che sanguina e non guarisce.
- Carcinoma Spinocellulare (SCC): Secondo tumore cutaneo più frequente, origina dalle cellule squamose dell'epidermide. Ha un potenziale di crescita più rapido del BCC e una maggiore probabilità, seppur ancora limitata, di metastasi linfonodali. Sul torace, può manifestarsi come una lesione crostosa, un nodulo rosso e compatto, o una placca squamosa e sanguinante che non guarisce.
Tumori Cutanei Maligni
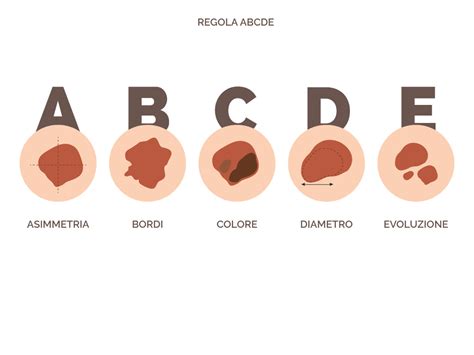
- Melanoma: È la forma più aggressiva di tumore cutaneo, originando dai melanociti. Sebbene meno comune del BCC e SCC, il melanoma ha un alto potenziale metastatico e può essere fatale se non diagnosticato e trattato precocemente. Può svilupparsi da un neo preesistente o insorgere su cute precedentemente sana. I segni distintivi, riassunti dalla regola ABCDE, includono:
- Asimmetria: una metà del neo non è uguale all'altra.
- Bordi: i bordi sono irregolari, frastagliati o sfumati.
- Colore: il colore è disomogeneo, con sfumature di nero, marrone, rosso, bianco o blu.
- Diametro: solitamente superiore a 6 mm (anche se melanomi più piccoli sono possibili).
- Evoluzione: cambiamenti nel tempo in termini di dimensione, forma, colore, o comparsa di sintomi come prurito o sanguinamento.
Diagnosi delle Neoformazioni Cutanee
La diagnosi di una neoformazione cutanea inizia con un attento esame visivo della pelle. Il medico valuta le caratteristiche della lesione: la sua forma, dimensione, colore, la regolarità dei margini, la superficie e la sua localizzazione.
- Esame Dermoscopico: Per lesioni pigmentate come i nevi, o per valutare con maggiore dettaglio lesioni sospette, si utilizza il dermatoscopio. Questo strumento ottico permette un ingrandimento e un'illuminazione specifici, rivelando strutture cutanee non visibili a occhio nudo e aiutando a distinguere lesioni benigne da quelle potenzialmente maligne.
- Anamnesi: La raccolta della storia clinica del paziente, inclusa l'esposizione solare, la familiarità per tumori cutanei, la presenza di nevi e eventuali cambiamenti recenti nelle lesioni, è cruciale.
- Biopsia: Se la natura della neoformazione è incerta o se vi è il sospetto di malignità, la biopsia è l'esame diagnostico definitivo. Consiste nella rimozione parziale (biopsia incisionale) o totale (biopsia escissionale) della lesione, che viene poi analizzata al microscopio da un patologo. L'esame istologico fornisce una diagnosi certa sul tipo di neoformazione e sul suo grado di malignità.
Tumore della pelle: sintomi, prevenzione, cause, diagnosi
Trattamento delle Neoformazioni Cutanee
Il trattamento di una neoformazione cutanea dipende in larga misura dalla sua natura (benigna, maligna o precancerosa), dalle dimensioni, dalla localizzazione e dalle condizioni generali del paziente.
Trattamenti per Neoformazioni Benigne
Molte neoformazioni benigne non richiedono un trattamento attivo, ma possono essere rimosse per motivi estetici, per prevenire irritazioni dovute all'attrito con gli indumenti, o se causano fastidio. Le opzioni includono:
- Asportazione Chirurgica (Shaving o Escissione): La lesione viene rimossa con un bisturi o un'apposita lama. L'escissione completa con margini di sicurezza è preferibile per garantire la rimozione totale.
- Laserterapia: Tecniche come il laser CO₂ pulsato o il laser Neodimio Yag Q-Switched possono essere utilizzate per vaporizzare o rimuovere lesioni benigne, offrendo spesso un eccellente risultato estetico e tempi di recupero ridotti. È importante che il laser non distrugga completamente il tessuto, permettendo un eventuale esame istologico se vi è il minimo dubbio.
- Crioterapia: Utilizzo di azoto liquido per congelare e distruggere la lesione.
- Elettrobisturi: Utilizzo di corrente elettrica per tagliare o bruciare il tessuto anomalo.
Trattamenti per Lesioni Precancerose (Cheratosi Attiniche)
L'obiettivo è eliminare le lesioni prima che si trasformino in tumori.
- Terapia Fotodinamica (PDT): Applicazione di una crema fotosensibilizzante seguita dall'esposizione a una luce specifica che attiva il farmaco, distruggendo le cellule anomale.
- Creme Topiche: Farmaci applicati localmente che possono indurre la regressione delle lesioni.
- Crioterapia, Laserterapia, Chirurgia: Anche queste metodiche possono essere impiegate.
Trattamenti per Tumori Cutanei Maligni e Localmente Invasivi
Queste patologie richiedono un approccio terapeutico mirato e spesso multidisciplinare.
- Chirurgia di Escissione: È il trattamento di prima linea per la maggior parte dei tumori cutanei. La lesione viene rimossa chirurgicamente con margini di sicurezza di tessuto sano circostante per garantire la completa eradicazione del tumore e ridurre il rischio di recidiva. La dimensione dei margini dipende dal tipo e dallo stadio del tumore.
- Chirurgia di Mohs: Una tecnica chirurgica specialistica che prevede la rimozione del tumore strato per strato, con immediata analisi microscopica di ogni campione. Questo approccio massimizza la conservazione del tessuto sano e garantisce margini di resezione completi, essendo particolarmente indicato per tumori in aree delicate (come il volto) o con caratteristiche di aggressività.
- Radioterapia: Può essere utilizzata come trattamento primario per carcinomi basocellulari e spinocellulari in sedi difficili da trattare chirurgicamente, in pazienti non idonei alla chirurgia, o come terapia adiuvante dopo l'intervento chirurgico.
- Terapie Sistemiche: Per i tumori cutanei avanzati, metastatici o recidivanti, come il melanoma o carcinomi in stadio avanzato, si ricorre a terapie sistemiche quali:
- Immunoterapia: Stimola il sistema immunitario del paziente a riconoscere e attaccare le cellule tumorali.
- Terapie a Bersaglio Molecolare: Farmaci che agiscono specificamente su particolari alterazioni molecolari presenti nelle cellule tumorali.
- Chemioterapia: Utilizzo di farmaci citotossici per distruggere le cellule tumorali.
Prevenzione dei Tumori della Pelle
La prevenzione è la strategia più efficace per ridurre il rischio di sviluppare tumori cutanei. Le misure chiave includono:
- Protezione Solare: Evitare l'esposizione prolungata e intensa ai raggi solari, specialmente nelle ore centrali della giornata. Utilizzare creme solari ad ampio spettro (UVA/UVB) con un alto fattore di protezione (SPF 30 o superiore), riapplicandole frequentemente, soprattutto dopo il bagno o la sudorazione.
- Abbigliamento Protettivo: Indossare indumenti coprenti, cappelli a tesa larga e occhiali da sole quando si è all'aperto.
- Evitare Lampade Abbronzanti: Le lampade abbronzanti emettono radiazioni UV dannose e il loro uso va evitato.
- Auto-Esame della Pelle: Controllare regolarmente la propria pelle (idealmente una volta al mese) alla ricerca di nuove lesioni o cambiamenti in quelle esistenti. Prestare attenzione a eventuali modifiche di colore, forma, dimensione, o alla comparsa di prurito, sanguinamento o ulcerazione.
- Visite Dermatologiche Periodiche: Sottoporsi a controlli dermatologici regolari, la cui frequenza dipende dai fattori di rischio individuali (tipo di pelle, storia familiare, numero di nei). Chi ha un rischio elevato dovrebbe effettuare controlli annuali o semestrali.
La consapevolezza dei propri fattori di rischio e l'adozione di comportamenti preventivi sono essenziali per mantenere la salute della pelle e individuare precocemente eventuali neoformazioni sospette sul torace e in tutto il corpo.
tags: #neoformazione #cutanea #torace