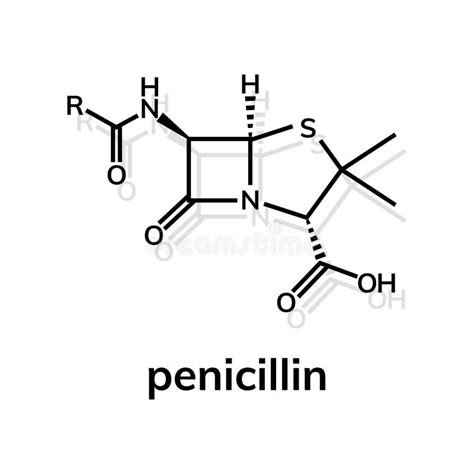
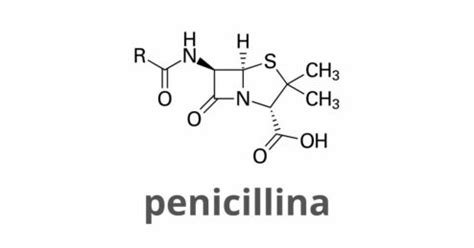
L'allergia alla penicillina è una condizione che per molte persone rappresenta una vera sfida. La penicillina, scoperta nel 1928, è stata un antibiotico rivoluzionario, prodotto inizialmente da muffe come P. chrysogenum e P. rubens. Oggi, la penicillina è prodotta sinteticamente ed è un antibiotico ad ampio spettro efficace contro infezioni causate da batteri gram-positivi come streptococchi e stafilococchi. Nonostante la sua comprovata efficacia e sicurezza, in alcuni individui la penicillina può scatenare una reazione anomala del sistema immunitario, poiché quest'ultimo può erroneamente interpretare la penicillina come un invasore.
La Diagnosi di Allergia alla Penicillina: Un Percorso Spesso Inappropriato
La diagnosi di allergia alla penicillina viene comunemente posta a seguito di una reazione verificatasi durante un trattamento con questo antibiotico. Generalmente, il principale supporto alla diagnosi è la coincidenza temporale tra la reazione e la somministrazione del farmaco, basandosi per lo più su quanto riferito dal paziente. Tuttavia, in molti casi, questo processo diagnostico avviene senza aver eseguito specifici test di verifica dell'allergia. Infatti, durante una reazione acuta, i test cutanei per la penicillina non vengono eseguiti sia perché potrebbero fornire un risultato alterato sia per il rischio di scatenare una nuova e potenzialmente più grave reazione.
La realtà è che molte diagnosi di allergia alla penicillina così formulate possono essere errate. Una reazione che si verifica in concomitanza con l'assunzione di un antibiotico potrebbe non dipendere dal farmaco stesso, ma dalla malattia infettiva in corso (ad esempio, un esantema virale o batterico), dall'interazione tra l'antibiotico e alcune malattie virali, o potrebbe trattarsi di manifestazioni non riconducibili a un'allergia vera e propria, come nausea, vomito o mal di testa. Sintomi quali epigastralgie, nausea, diarrea, capogiri, cefalea, artralgie e malessere non sono generalmente considerati reazioni allergiche, bensì sintomi aspecifici di malattie virali o di modesta intolleranza, frequente in pazienti che somatizzano.
La Sovradiagnosi di Allergia alla Penicillina e le Sue Conseguenze
La sovradiagnosi di allergia alla penicillina è un fenomeno diffuso. Nei Paesi ad alto reddito, una percentuale significativa di pazienti (dal 5% al 15%) riferisce un'allergia alla penicillina. Tuttavia, in oltre il 95% di questi casi, è altamente probabile che una nuova esposizione al farmaco venga tollerata senza problemi. Questa sovradiagnosi ha conseguenze importanti: comporta spesso l'uso non necessario di antibiotici alternativi, che possono essere meno efficaci per l'infezione da trattare, più costosi e possono esporre il paziente ad altri effetti collaterali, a volte più tossici. L'uso di antibiotici alternativi ad ampio spettro, in particolare, può aumentare il rischio di sviluppare resistenza antimicrobica e favorire l'insorgenza di ceppi batterici multi-resistenti, un problema ospedaliero attuale di difficile gestione.
Per avere un'idea della portata del problema, si consideri che gli antibiotici appartenenti al sottogruppo delle penicilline e che condividono la struttura con l'anello beta-lattamico sono numerosi, ciascuno con specifiche caratteristiche antibatteriche che li rendono spesso insostituibili. L'esclusione di tutte le penicilline e dei loro derivati (come Penicillina G, Penicillina V, Amoxicillina, Ampicillina, e molti altri) estende la necessità di evitare anche le cefalosporine, rendendo impraticabile la somministrazione di almeno altri 30 farmaci. Questi pazienti si vedono costretti a ricorrere ad antibiotici alternativi, spesso non dotati di un'efficacia pari a quella delle penicilline e che provocano maggiori effetti collaterali. Si tratta di antibiotici di seconda scelta, con un'efficacia specifica per determinati ceppi batterici, spesso utilizzati per germi che hanno sviluppato resistenze ai derivati della penicillina.
Comprendere le Vere Reazioni Allergiche alla Penicillina
È fondamentale distinguere le vere reazioni allergiche dalle pseudo-reazioni o dalle intolleranze. Le reazioni allergiche alle penicilline possono essere:
- Immediate: Si manifestano entro 6 ore dalla somministrazione, ma le reazioni gravi insorgono generalmente entro pochi minuti o al massimo un'ora. Tra queste, oltre al drammatico shock anafilattico, si annoverano la sindrome orticaria-angioedema. In questi pazienti, i test cutanei sono inutili e potenzialmente dannosi, poiché potrebbero scatenare gravi reazioni. Pertanto, in questi casi, penicilline, antibiotici beta-lattamici e farmaci con cui vi è cross-reattività devono essere evitati.
- Ritardate: Si manifestano dopo le 6 ore dall'esposizione. Le più serie includono la sindrome di Stevens-Johnson e l'epidermolisi necrotica tossica (TEN), condizioni rare ma molto gravi che comportano estese eruzioni cutanee, distacchi epidermici ed erosioni mucose, con quadri clinici che ricordano gravi ustioni e che richiedono trattamenti intensivi prolungati, talvolta con prognosi infausta. Altre manifestazioni ritardate possono interessare singoli organi, con possibili nefriti, epatiti, anemie, leucopenie e trombocitopenie. Anche in questi casi, i test cutanei sono spesso inutili e dannosi.
Come funzionano gli antibiotici?
Manifestazioni Cutanee Non Allergiche
Un esempio prototipico di pseudo-allergia sono gli rash eritemato-papulari che si manifestano quando a pazienti con infezione da virus di Epstein-Barr (EBV) vengono somministrate penicilline, ad esempio se una tonsillite in corso di mononucleosi viene interpretata come di natura streptococcica. Questo fenomeno è molto frequente nelle infezioni da EBV, manifestandosi in circa il 60% dei casi secondo alcuni ricercatori. Tali manifestazioni possono presentarsi anche in corso di infezioni da citomegalovirus, herpesvirus e HIV. Si tratta di reazioni immunologiche legate alla presenza dei virus e alla liberazione di citochine. La successiva somministrazione di penicilline a distanza di tempo dalla guarigione clinica in questi pazienti non susciterà alcuna reazione, sebbene sia prudente somministrare dosi iniziali minime, aumentabili gradatamente.
Le eruzioni cutanee da farmaci, in generale, si manifestano come reazioni cutanee, che possono essere causate da una reazione allergica o meno. I sintomi tipici includono arrossamento, piccoli bozzi, vesciche, orticaria, prurito e, a volte, desquamazione o dolore. Per identificare il farmaco responsabile, può essere necessario interrompere l'assunzione di tutti i farmaci. La maggior parte delle eruzioni da farmaci si risolve una volta interrotta l'assunzione del medicinale.
Il Concetto di "Delabeling" e la Rimozione dell'Etichetta di Allergia
Il "delabeling", ovvero la rimozione dell'etichetta di "allergia alla penicillina" dai pazienti che non ne sono realmente allergici, è un processo cruciale. Studi condotti dal dottor David Vyles su bambini considerati allergici alla penicillina hanno evidenziato che una percentuale elevata (76%) dei bambini con storia di allergia riferita presentava manifestazioni che poco verosimilmente potevano dipendere da un'allergia alla penicillina (principalmente prurito e/o rash). Solo il restante 24% aveva manifestato sintomi attribuibili a una vera reazione.
In un secondo studio, il dott. Vyles ha sottoposto a test diagnostici per allergia alla penicillina 100 bambini con sintomi a basso rischio. Il test includeva cutireazioni con derivati della penicillina e, in caso di negatività, la somministrazione orale di amoxicillina a dosi incrementanti. Questo percorso di "delabeling" consente ai pazienti di avere nuovamente accesso a opzioni di trattamento antibiotico di prima linea, come le penicilline e i loro derivati. Questi antibiotici sono di grande efficacia, con minori effetti collaterali, uno spettro d'azione più ristretto e sono più efficienti in termini di costi. L'uso di antibiotici efficaci e a spettro ristretto, laddove possibile, è uno degli obiettivi principali della terapia antimicrobica e garantisce l'uso del farmaco corretto per il paziente appropriato.
Un programma di "delabeling" su scala nazionale è un intervento complesso che richiede un cambiamento di mentalità e di comportamenti sia da parte dei pazienti sia degli operatori sanitari, oltre alla disponibilità di equipes allergologiche competenti e protocolli definiti. Il terzo studio del dott. Vyles ha documentato i buoni risultati in 100 bambini seguiti per un anno dopo il "delabeling", fornendo dati di farmaco-economia. Tra questi, il 58% delle prescrizioni di antibiotici è stato di penicillina e derivati, senza reazioni serie, con solo una lieve eruzione cutanea.
Circa il 10% della popolazione statunitense ha riferito allergie alla penicillina, con tassi più elevati nella popolazione anziana e tra i pazienti ospedalizzati. Tuttavia, nonostante molti pazienti dichiarino di essere allergici alla penicillina, l'ipersensibilità alla penicillina mediata da IgE è molto rara (<5%). Attualmente, il tasso di allergia alla penicillina mediata dalle IgE è in diminuzione, sia perché si ricorre sempre meno alle penicilline somministrate per via parenterale, sia perché le reazioni anafilattiche gravi dovute all'uso dell'amoxicillina orale sono rare. Secondo il New England Journal of Medicine, il 95% delle diagnosi di allergia alla penicillina non sono appropriate.
Gestione Clinica e Consigli Pratici
Per il medico pratico, è essenziale distinguere le vere reazioni allergiche dalle pseudo-reazioni. Nei casi in cui un'accurata anamnesi escluda reazioni immediate o ritardate serie e indirizzi verso pseudo-allergie o sintomi da intolleranza, è possibile e relativamente privo di rischi somministrare una dose iniziale per via orale non superiore a un quarto della dose minima generalmente utilizzata, attendendo almeno sei ore prima di raddoppiare il dosaggio, mantenendo il paziente sotto stretta osservazione.
Nei pazienti con anamnesi di gravi reazioni allergiche alla penicillina, è necessario evitare accuratamente la somministrazione di penicilline e farmaci correlati. Questi pazienti possono essere sottoposti a desensibilizzazione in strutture attrezzate, iniziando con dosi molto basse e aumentandole gradualmente.
Il bracciale di allerta per l'allergia alla penicillina è un consiglio utile per le persone che soffrono di questa allergia, permettendo una rapida identificazione in caso di emergenza.
Test Diagnostici e Valutazione del Rischio
L'anamnesi è lo strumento fondamentale per formulare un primo giudizio sull'allergia a un farmaco, ma deve essere effettuata con molta attenzione. Per valutare una reazione allergica, specialmente se recente, le manifestazioni cutanee possono essere osservate direttamente. A livello territoriale, l'allergologo può avvalersi dell'anamnesi e di test in vitro. Tuttavia, questi ultimi presentano una minore sensibilità delle cutireazioni e tendono a negativizzarsi rapidamente nel tempo.
I test cutanei a lettura immediata (prick test e intradermoreazioni) vanno eseguiti se si sospetta un meccanismo allergico IgE-mediato, suggerito da caratteristiche cliniche e sintomi come orticaria/angioedema acuto, broncospasmo o laringospasmo. È importante notare che questi test non possono essere eseguiti per tutti i tipi di antibiotici, poiché è necessario conoscere i determinanti antigenici specifici.
Le reazioni allergiche cutanee di tipo ritardato (cellulo-mediate) possono essere studiate con test cutanei (patch-test o intradermoreazioni a lettura ritardata). Oggi, le manifestazioni più frequenti di allergia cellulo-mediata sono rash cutanei o dermatiti maculo-papulari che insorgono durante o al termine della terapia.
Un problema emergente è rappresentato dalle cefalosporine e dal loro impiego nei soggetti con anamnesi positiva per allergia a penicillina. Studi recenti indicano che la cross-reattività tra cefalosporine e penicillina è meno frequente con le cefalosporine di ultima generazione. Tuttavia, alcuni autori ritengono che in caso di negatività dei test cutanei per penicillina, l'utilizzo delle cefalosporine sia ragionevolmente sicuro, un'opinione che necessita di ulteriori approfondimenti.
In alcuni casi, le reazioni "allergiche" agli antibiotici sono in realtà determinate dall'intolleranza agli eccipienti (coloranti, conservanti). Si tratta di pseudoallergie, in quanto il meccanismo non è immunologico, ma i sintomi possono richiamare quelli dell'allergia IgE-mediata. L'ampio utilizzo di alcuni eccipienti può giustificare sintomi ricorrenti associati a diversi tipi di antibiotici o persino ad alimenti.
È opportuno ricordare che ogni reazione avversa deve essere riferita agli enti preposti alla farmacovigilanza, specialmente se provocata da antibiotici di recente registrazione o in caso di particolare gravità. L'omessa segnalazione delle reazioni avverse a farmaci è un fenomeno preoccupante a livello globale. Il medico che osserva una reazione allergica è tenuto a informare il paziente sulla natura del farmaco responsabile (o sospetto) e a fornire indicazioni che facilitino una successiva valutazione allergologica. Ogni reazione allergica deve essere segnalata in cartella clinica e nella lettera di dimissione, specificando il tipo di farmaco, il dosaggio, le modalità di somministrazione e la tipologia delle manifestazioni allergiche.
tags: #penicillina #eruzione #cutanea