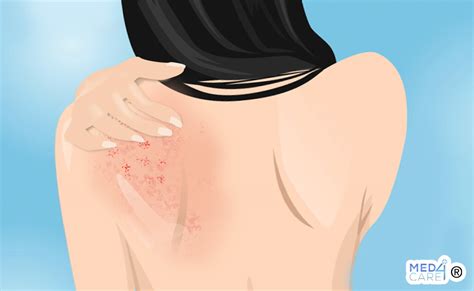
Un rash cutaneo, caratterizzato da un cambiamento nel colore e nell'aspetto della pelle, può manifestarsi in svariate forme, tra cui la presenza di piccole bollicine rosse e desquamanti. Queste lesioni, spesso accompagnate da prurito e talvolta dolore, possono essere fonte di disagio e preoccupazione. Comprendere le cause sottostanti e le strategie di gestione è fondamentale per alleviare i sintomi e promuovere la guarigione.
Comprendere il Rash Cutaneo: Dalla Definizione alle Manifestazioni
Un rash cutaneo è definito come un cambiamento nel colore e nell'aspetto della pelle, associato a irritazione o gonfiore. Sebbene spesso si presenti come uno sfogo rosso, pruriginoso e dolente, può anche manifestarsi sotto forma di bollicine o placchette ruvide. Queste eruzioni cutanee possono essere scatenate da una moltitudine di fattori, che spaziano da temperature estreme, capaci di provocare ustioni, ad allergie o infezioni come la varicella o l'herpes zoster.
In termini comuni, quando si parla di bolle sulla pelle piene d’acqua, ci si riferisce a lesioni cutanee piene di liquido, siero-ematico, che possono comparire virtualmente in qualsiasi parte del corpo, incluso il cuoio capelluto. La natura di queste bolle può variare:
- Vescicole: Sono piccole lesioni cutanee, inferiori a 10 mm di diametro, piene di liquido chiaro. Si formano tipicamente a seguito di attrito o scottature solari.
- Vesicole: Simili alle vescicole ma più piccole, spesso sotto i 5 mm di diametro. Si formano prevalentemente in seguito a reazioni allergiche, come la dermatite da contatto, o a infezioni virali come l’herpes simplex.
- Pustole (bolle con pus): Contengono pus e sono lesioni di dimensioni maggiori, superiori ai 5 mm, che si formano in seguito a traumi gravi o infezioni cutanee.
Le bolle cutanee possono essere associate a un insieme di sintomi riferibili alla causa sottostante. Un sintomo comune è il prurito, che si verifica in molte condizioni dermatologiche, come l’eczema o la dermatite da contatto, e può diventare particolarmente fastidioso. Se una bolla scoppia, la pelle sottostante può diventare vulnerabile, aumentando il rischio di cicatrici o macchie scure che permangono anche dopo la guarigione.
Disidrosi ed Eczema Bolloso: Due Condizioni Distinte ma Spesso Confuse
Tra le condizioni che causano la comparsa di bollicine rosse e pruriginose, la disidrosi e l'eczema bolloso sono due entità che meritano un'attenzione particolare, sia per le loro caratteristiche specifiche sia per la frequente confusione che ne deriva.
La Disidrosi: Bollicine sui Palmi e sulle Piante
La disidrosi, nota anche come eczema disidrosico o pompholix, è una dermatite relativamente poco comune che si manifesta con la comparsa di bollicine piene di liquido. Il segno distintivo della disidrosi è la localizzazione di queste vescicole e/o bolle, che si sviluppano principalmente sulle dita delle mani, in particolare sulle superfici laterali, ma anche a livello dei palmi delle mani e della pianta dei piedi. Le vescicole all’esordio possono avere dimensioni ridotte e presentarsi in piccoli gruppi; con il progredire della patologia, possono unirsi andando a formare lesioni di dimensioni maggiori. Le zone interessate dalle vescicole potrebbero risultare dolenti e/o pruriginose.
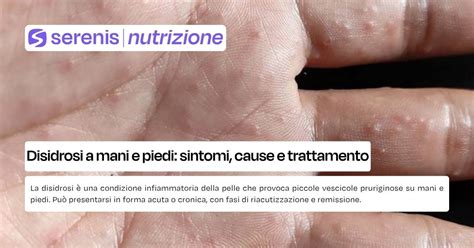
Diversi fattori possono contribuire al peggioramento della disidrosi:
- Stress: Lo stress psicologico è riconosciuto come un fattore scatenante o aggravante.
- Sensibilità della pelle: Una predisposizione individuale a reazioni cutanee può aumentare il rischio.
- Eczema atopico: La presenza di eczema atopico in anamnesi può predisporre alla disidrosi.
- Aumentata sudorazione: Condizioni di iperidrosi possono giocare un ruolo.
- Irritazione da anelli: Anelli indossati costantemente possono irritare la pelle sensibile delle dita.
- Lavaggio aggressivo della pelle: L'uso di acqua troppo calda o di detergenti aggressivi, come saponi antibatterici o deodoranti, può peggiorare la condizione.
- Maneggiare sostanze irritanti: Il contatto con acqua, detergenti, prodotti per la pulizia della casa e altre sostanze chimiche può innescare riacutizzazioni.
- Condizioni ambientali estreme: Caldo, secchezza e sudorazione intensa possono scatenare la disidrosi.
- Allergeni e irritanti: L'esposizione a sostanze che causano reazioni allergiche o irritano la pelle è essenziale da evitare.
Il sintomo chiave della disidrosi è la comparsa di bollicine, tipicamente molto piccole (circa 1-2 millimetri) e raggruppate. In alcuni pazienti sono accompagnate da rossore o dolore, ma il prurito è quasi sempre presente, talvolta molto intenso.
Quando la disidrosi non si risolve spontaneamente, è opportuno consultare uno specialista dermatologo. La diagnosi si basa sull'esame clinico e sull'anamnesi del paziente. In alcuni casi, per escludere altre patologie cutanee con sintomi simili, potrebbero essere necessari approfondimenti diagnostici, come una biopsia cutanea.
Il trattamento della disidrosi viene valutato dallo specialista. Non è possibile prevenire completamente il suo sviluppo, ma è consigliabile mantenere sotto controllo i fattori di rischio, riducendo lo stress e l'esposizione a sostanze irritanti, o utilizzando guanti protettivi quando necessario. Le opzioni terapeutiche possono includere:
- Fototerapia: Trattamenti con esposizione a raggi ultravioletti.
- Pomate immunosoppressive: Farmaci come il tacrolimus e il pimecrolimus possono essere utili per limitare l'uso di steroidi, ma aumentano il rischio di infezioni cutanee.
- Iniezioni di tossina botulinica: In alcuni casi, queste iniezioni hanno mostrato miglioramenti significativi.
Non esiste una letteratura consolidata che dimostri l'utilità di evitare specifici alimenti; si consiglia una dieta varia e sana, privilegiando alimenti antinfiammatori.
L'Eczema Bolloso: Una Forma Acuta e Diffusa di Eczema
L'eczema bolloso è una forma particolare di eczema caratterizzata dalla coalescenza delle vescicole, che porta alla formazione di bolle più grandi. Si tratta di una forma acuta di eczema che può rivelarsi particolarmente intensa. Contrariamente a quanto si potrebbe pensare, l'eczema bolloso non colpisce solo le mani e i piedi. I sintomi possono manifestarsi in tutto il corpo, inclusi gambe, braccia, viso e tronco. Pertanto, l'eczema bolloso non è sinonimo di disidrosi.
L'eczema bolloso si manifesta con la comparsa di "vescicole d'acqua" che si rompono facilmente, lasciando fuoriuscire essudato. Queste vescicole segnalano spesso la presenza di un gonfiore sottostante o di placche rosse e sono accompagnate da prurito intenso. L'eczema bolloso può manifestarsi in diverse parti del corpo simultaneamente. Alcuni giorni dopo la somministrazione di un trattamento appropriato, le vescicole inizieranno a seccarsi.
È importante distinguere le vescicole dell'eczema bolloso da quelle di altre malattie cutanee, in particolare l'impetigine bollosa del neonato. L'eczema bolloso può essere stagionale (spesso si manifesta in estate) o diventare cronico, rendendo talvolta difficile risalire alla causa scatenante.
Il principale trattamento dell'eczema bolloso, così come per l'eczema da contatto atopico e altre forme di eczema, sono le creme a base di corticosteroidi. Se le vescicole d'acqua diventano troppo grandi, è possibile forarle e applicare un antisettico. Come le altre forme di eczema, anche quello bolloso guarisce senza lasciare cicatrici. Le ricadute si verificano quando l'allergene responsabile non viene eliminato o in caso di disidrosi stagionale.
La confusione tra disidrosi ed eczema bolloso è comune perché entrambe le condizioni possono presentare vescicole e prurito. Tuttavia, la disidrosi è tipicamente localizzata a mani e piedi, mentre l'eczema bolloso può interessare qualsiasi parte del corpo. La disidrosi può diventare bollosa per coalescenza delle vescicole, ma la sua presentazione primaria è distinta dall'eczema bolloso generalizzato.
Disidrosi: cause, sintomi e cura
Altre Cause di Eruzioni Cutanee con Bollicine
Oltre alla disidrosi e all'eczema bolloso, diverse altre condizioni mediche e fattori ambientali possono scatenare la comparsa di piccole bollicine rosse e desquamanti.
Malattie Infettive
Alcune malattie infettive sono caratterizzate dalla formazione di eruzioni cutanee che possono includere bollicine:
- Varicella: Causata dal virus Varicella-zoster, si presenta con un rash pruriginoso di bollicine rosse che evolvono in vescicole e poi in croste.
- Herpes Zoster (Fuoco di Sant'Antonio): Causato dallo stesso virus della varicella, si manifesta con un rash doloroso di bollicine che segue il decorso di un nervo, solitamente su un lato del corpo.
- Herpes Simplex: Può causare la comparsa di piccole vescicole dolorose, spesso intorno alle labbra o ai genitali.
- Impetigine: Un'infezione batterica della pelle che può presentarsi in forma bollosa, con vescicole che si rompono e formano croste giallastre.
- Malattie esantematiche: Condizioni come il morbillo, la scarlattina e la rosolia possono causare eruzioni cutanee con diverse caratteristiche, talvolta includendo elementi vescicolari.
Reazioni Allergiche e Dermatite da Contatto
Le reazioni allergiche sono tra le cause più comuni di rash cutaneo. L'esposizione a sostanze a cui si è allergici può provocare una risposta infiammatoria che si manifesta con bollicine, prurito e arrossamento. La dermatite da contatto, in particolare, si verifica quando la pelle entra in contatto con un allergene o un irritante. Questa può essere di due tipi:
- Dermatite irritativa da contatto: Causata dal contatto diretto con una sostanza irritante (es. detergenti aggressivi, solventi).
- Dermatite allergica da contatto: Una reazione immunitaria ritardata a un allergene (es. nichel, profumi, conservanti).

Condizioni Autoimmuni e Infiammatorie
Malattie autoimmuni e infiammatorie sistemiche possono manifestarsi con sintomi cutanei, tra cui eruzioni bollosa:
- Lupus Eritematoso Sistemico: Può causare un rash cutaneo a farfalla sul viso e altre lesioni cutanee che a volte possono includere vescicole.
- Artrite Reumatoide: Sebbene principalmente una malattia articolare, può occasionalmente essere associata a manifestazioni cutanee.
- Sindrome di Kawasaki: Una malattia rara che colpisce i bambini, può causare un rash cutaneo diffuso con vari elementi, incluse vescicole.
Fattori Ambientali e Fisici
- Ustioni solari: Un'eccessiva esposizione alla radiazione solare può provocare eritema solare, che in casi gravi può evolvere in vescicole.
- Temperature estreme: Sia il freddo intenso che il caldo eccessivo possono alterare l'aspetto della pelle e causare eruzioni.
- Attrito: L'attrito prolungato con indumenti o calzature può portare alla formazione di vesciche, specialmente sui piedi.
Approccio Diagnostico: Individuare la Causa Scatenante
La diagnosi delle cause di un rash cutaneo con bollicine rosse e desquamanti è un processo che richiede un'attenta valutazione clinica.
Esame Clinico e Anamnesi
La prima fase della visita medica prevede un colloquio approfondito con il paziente (anamnesi) per raccogliere informazioni su:
- Sintomi: Natura del rash (prurito, dolore, bruciore), insorgenza, evoluzione, localizzazione.
- Storia clinica: Malattie pregresse o concomitanti, allergie note, farmaci in uso.
- Stili di vita e abitudini: Esposizione a sostanze chimiche, contatti con persone malate, attività lavorative o ricreative.
- Familiarità: Presenza di patologie cutanee o allergie in famiglia.
Successivamente, il medico esegue un esame clinico per osservare le caratteristiche delle lesioni cutanee: dimensioni, forma, colore, contenuto (liquido chiaro, torbido o pus), e distribuzione sul corpo.
Esami di Approfondimento
A seconda del sospetto diagnostico, possono essere prescritti ulteriori accertamenti:
- Test allergologici:
- Prick test: Prove cutanee per identificare allergie a inalanti, alimenti, farmaci.
- Patch test: Per diagnosticare dermatiti allergiche da contatto.
- Esami del sangue: Dosaggio delle IgE specifiche, conta degli eosinofili.
- Biopsia cutanea: Rimozione di una piccola porzione di pelle per analisi microscopica, utile in casi dubbi o per escludere patologie gravi.
- Colture microbiologiche: Per identificare la presenza di infezioni batteriche o fungine.
Strategie Terapeutiche e Gestione del Rash
Il trattamento delle piccole bollicine rosse desquamanti varia notevolmente in base alla causa sottostante.
Trattamenti Farmacologici
- Creme e unguenti:
- Corticosteroidi topici: Rappresentano il trattamento principale per molte forme di eczema e dermatiti infiammatorie, aiutano a ridurre infiammazione e prurito.
- Antibiotici topici o sistemici: Prescritti per infezioni batteriche come l'impetigine.
- Antivirali: Utilizzati per infezioni virali come l'herpes simplex o lo zoster.
- Antimicotici: Per trattare infezioni fungine.
- Idratanti ed emollienti: Per ripristinare la barriera cutanea e alleviare la secchezza.
- Farmaci sistemici:
- Antistaminici orali: Per controllare il prurito, specialmente in caso di reazioni allergiche.
- Corticosteroidi orali: In casi di infiammazione severa o diffusa.
- Farmaci immunosoppressori: Utilizzati per forme di eczema refrattarie o per ridurre l'uso di steroidi.
Cura della Pelle e Rimedi Pratici
Indipendentemente dalla causa, una corretta igiene e cura della pelle sono fondamentali:
- Detersione delicata: Utilizzare acqua tiepida e detergenti oleosi o ipoallergenici, evitando saponi aggressivi.
- Asciugatura tamponata: Asciugare la pelle tamponandola delicatamente con un asciugamano morbido, senza sfregare.
- Idratazione: Applicare regolarmente creme emollienti, senza profumi o coloranti, soprattutto dopo il lavaggio.
- Evitare grattarsi: Il grattamento può peggiorare l'infiammazione, causare lesioni secondarie e aumentare il rischio di infezioni.
- Protezione: Indossare guanti protettivi quando si maneggiano sostanze irritanti o durante attività che possono causare attrito.
- Controllo dei fattori scatenanti: Identificare ed evitare allergeni, irritanti o altri fattori che peggiorano il rash.
È sconsigliata l'applicazione di rimedi "fai da te" come estratti di aloe vera o camomilla non certificati, o oli vegetali non specificamente indicati, poiché potrebbero peggiorare la situazione o causare reazioni impreviste.
Quando Preoccuparsi: Segnali di Allarme
Sebbene molti rash cutanei siano benigni e si risolvano spontaneamente o con trattamenti semplici, ci sono situazioni in cui è necessario rivolgersi tempestivamente a un medico o a un dermatologo:
- Comparsa improvvisa e diffusa di bolle: Soprattutto se accompagnata da febbre o malessere generale.
- Bolle che si diffondono rapidamente o peggiorano: Segno di un'infezione in corso o di una reazione severa.
- Bolle dolenti o che mostrano segni di infezione: Come pus, arrossamento intenso, calore locale.
- Rash associato a sintomi sistemici: Come difficoltà respiratorie, gonfiore del viso o delle labbra, febbre alta, dolori articolari diffusi.
- Presenza di petecchie o porpora: Macchie rosso-violacee che non sbiancano alla pressione, che possono indicare un problema di coagulazione o un'infezione grave (es. meningite).
- Bolle che non guariscono o persistono per lunghi periodi.
- Rash in pazienti fragili: Come neonati, anziani o persone immunocompromesse.
Un'eruzione cutanea, anche se apparentemente non grave, merita attenzione se si verifica in pazienti fragili, poiché il loro sistema immunitario potrebbe essere meno in grado di combattere le infezioni o gestire le reazioni infiammatorie. L'approccio medico tempestivo è cruciale per evitare complicazioni e garantire una guarigione ottimale.
tags: #piccole #bollicine #rosse #desquamanti