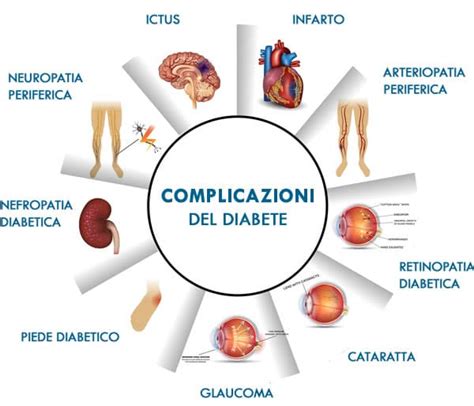
Il diabete mellito, una patologia metabolica cronica caratterizzata da elevati livelli di glucosio nel sangue (iperglicemia), può innescare una serie di complicanze che interessano in modo significativo gli arti inferiori. Tra queste, il "piede diabetico" rappresenta una delle manifestazioni più temute e potenzialmente debilitanti. Questo termine ombrello racchiude un ampio spettro di problematiche cliniche che colpiscono il piede dei pazienti diabetici, trovando la loro origine diretta nel diabete stesso. La sua insorgenza è strettamente legata alle due complicanze croniche più diffuse del diabete che interessano gli arti inferiori: la neuropatia diabetica e la vasculopatia periferica.
Comprendere le Origini: Neuropatia e Vasculopatia Diabetica
La neuropatia diabetica è un danno ai nervi periferici causato da livelli cronicamente elevati di glucosio nel sangue. Questo damage può manifestarsi in diverse forme, influenzando sia le fibre nervose sensoriali che quelle motorie. La compromissione delle fibre sensoriali porta a una ridotta sensibilità del piede, inclusa la percezione del dolore, del calore e del tatto. Di conseguenza, il paziente potrebbe non avvertire lesioni, ustioni o pressioni eccessive, rendendo il piede estremamente vulnerabile a traumi non percepiti. Inoltre, la neuropatia motoria può alterare la normale distribuzione del peso durante la deambulazione, portando alla formazione di punti di ipercarico plantare (aree sottoposte a pressione eccessiva), che a loro volta predispongono alla formazione di callosità e ulcere.
La vasculopatia periferica, d'altro canto, si riferisce al restringimento o all'occlusione delle arterie che irrorano gli arti inferiori. Il diabete accelera il processo di aterosclerosi, portando a una riduzione dell'afflusso di sangue al piede. Questa insufficiente irrorazione sanguigna compromette l'apporto di ossigeno e nutrienti a tutti i tessuti del piede, inclusa la pelle. La cute diventa progressivamente più fragile, secca e suscettibile a lesioni, e la ridotta circolazione ostacola i processi di guarigione, rendendo anche piccole ferite difficili da trattare e prone a infezioni.
Le Diverse Faccette del Piede Diabetico
La manifestazione più nota e temuta del piede diabetico è l'ulcerazione, comunemente definita ulcera diabetica. Tuttavia, il quadro clinico è più ampio e comprende anche altre condizioni. La secchezza cutanea eccessiva (xerosi) è un problema molto comune. La pelle dei piedi dei diabetici è spesso delicata e sottoposta a stress quotidiani dovuti a sfregamenti, calore e compressioni, che possono portare a secchezza, ispessimento e fissurazioni. Queste condizioni, se non trattate, possono evolvere in lesioni più gravi.
Le deformità del piede e delle dita, come le dita ad artiglio o a martello, e l'alluce valgo, sebbene non sempre direttamente correlate al diabete, possono peggiorare la situazione in presenza di neuropatia o vasculopatia, creando ulteriori punti di pressione e attrito.
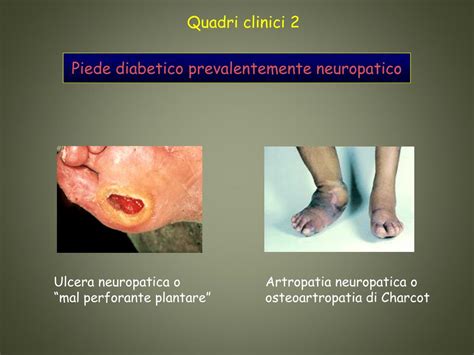
Un'altra complicanza meno comune ma potenzialmente devastante è il "piede di Charcot". Questa patologia neuro-osteoartropatica colpisce i tessuti molli e successivamente le ossa del piede, rendendole fragili e inclini a fratture anche in assenza di traumi significativi. Il piede può subire un collasso dell'arco plantare, assumendo un aspetto piatto o "a dondolo", con il mesopiede che diventa il principale punto di carico durante la deambulazione. Questo fenomeno è paragonabile al crollo di un arco romano quando anche una sola pietra si rompe, evidenziando la fragilità strutturale che si instaura.
L'infezione rappresenta una complicanza trasversale, potendo insorgere sia in lesioni di origine neuropatica che ischemica. Quando un'ulcera si infetta, il rischio di progressione verso quadri più gravi, come la gangrena, aumenta esponenzialmente. In questi casi, si parla di "piede infetto", una condizione che richiede un trattamento immediato e aggressivo.
Chi è a Rischio? Classificazione del Rischio Ulcerativo
Non tutti i pazienti diabetici sviluppano il piede diabetico. Il rischio è significativamente aumentato in coloro che presentano già complicanze croniche come neuropatia e/o vasculopatia periferica. Una lunga storia di diabete mal controllato, con glicemia costantemente elevata, è un fattore predisponente fondamentale. In alcuni casi, il piede diabetico può essere la prima manifestazione clinica con cui si scopre un diabete non diagnosticato ma di lunga data.
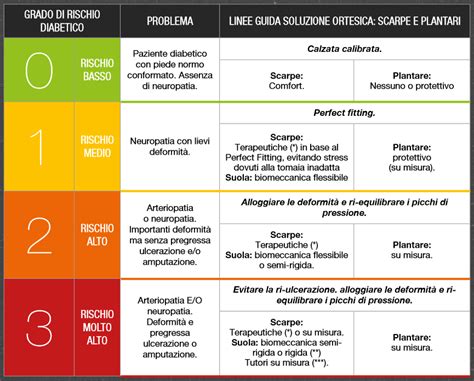
Per stratificare il rischio e implementare misure preventive mirate, sono state definite delle classi di rischio:
- Classe 0: Pazienti senza neuropatia né vasculopatia periferica, e senza storia di ulcere. Possono presentare ipercheratosi (calli) o deformità delle dita non correlate al diabete. Non hanno rischio di ulcerazione.
- Classe 1: Pazienti con ridotta sensibilità periferica, ma senza ipercarico plantare. Devono prestare molta attenzione alla scelta delle calzature e alla protezione da temperature eccessive, poiché non avvertono adeguatamente il disagio.
- Classe 2: Pazienti con ridotta sensibilità periferica e presenza di ipercheratosi (calli) dovute a modifiche del passo e ipercarichi plantari. L'ulcera può svilupparsi sotto il callo. A questa classe appartengono anche pazienti con vasculopatia periferica, caratterizzata da cute fragile e rischio di necrosi. Un trattamento podologico regolare e calzature adeguate sono cruciali.
- Classe 3: Pazienti con storia di pregresse ulcere, necrosi o amputazioni. Hanno un rischio elevatissimo di recidiva e necessitano di un follow-up strettissimo e calzature protettive su misura.
Diagnosi e Accertamenti
Il sospetto di piede diabetico emerge quando si identificano le cause che portano alla comparsa di un'ulcera. Gli accertamenti mirano a evidenziare la presenza e la gravità della neuropatia e della vasculopatia periferica.
Per la neuropatia periferica, si valutano:
- I riflessi osteotendinei (es. riflesso achilleo).
- La sensibilità tattile, termica e dolorifica, spesso mediante l'uso di un monofilamento, un diapason per la vibrazione, o un biotesiometro.
Per la vasculopatia periferica, si indaga:
- La presenza dei polsi pedidio e tibiale posteriore.
- L'indice pressorio caviglia-braccio (ABI - Ankle Brachial Index), che confronta la pressione arteriosa alla caviglia con quella del braccio.
- L'ecodoppler arterioso, che fornisce un'immagine dettagliata del flusso sanguigno e delle eventuali stenosi o occlusioni delle arterie.
Strategie di Gestione e Cura
La gestione del piede diabetico si articola su due fronti principali: la prevenzione e il trattamento delle lesioni.
Prevenzione: La Miglior Terapia
La prevenzione è l'arma più potente a disposizione del paziente diabetico. Le misure preventive includono:
- Controllo glicemico rigoroso: Mantenere i livelli di glucosio nel sangue entro i range target è fondamentale per rallentare la progressione delle complicanze croniche.
- Ispezione quotidiana dei piedi: Controllare attentamente i piedi ogni giorno per individuare eventuali arrossamenti, tagli, vesciche, callosità o deformità.
- Igiene dei piedi: Lavare i piedi quotidianamente con acqua tiepida e sapone delicato, asciugandoli accuratamente, specialmente tra le dita. Evitare acqua troppo calda, dato il rischio di ustioni per la ridotta sensibilità termica.
- Idratazione della pelle: Applicare quotidianamente creme emollienti e idratanti, formulati specificamente per pelli secche e diabetiche, per contrastare la xerosi e prevenire le fissurazioni. Prodotti come P.O.L. Podactive, con la sua texture in gel e rapido assorbimento, possono offrire comfort e protezione, mantenendo la pelle elastica e contrastando desquamazioni e secchezza.
- Scelta delle calzature: Indossare scarpe comode, della misura corretta, senza cuciture interne fastidiose. Le calzature dovrebbero essere preferibilmente in materiali traspiranti. In caso di deformità o callosità, possono essere necessarie calzature su misura o con plantari specifici per scaricare i punti di ipercarico.
- Taglio delle unghie: Tagliare le unghie dritte, senza arrotondare gli angoli, e limare eventuali spigoli vivi. In caso di difficoltà, rivolgersi a un podologo.
- Evitare il camminare a piedi nudi: Per prevenire traumi o lesioni non percepite.
- Non automedicarsi calli o duroni: Evitare l'uso di cheratolitici o rimedi "fai da te" che possono causare lesioni.
Piede diabetico: tutto ciò che c'è da sapere
Trattamento delle Lesioni
Quando un'ulcera si sviluppa, il trattamento dipende dalla sua natura:
- Ulcera Neuropatica: Caratterizzata da localizzazione plantare, presenza di ipercheratosi circostante e assenza di dolore. Il trattamento cardine è la riduzione dell'ipercarico plantare. Questo si ottiene spesso mediante l'uso di un gambaletto gessato a contatto totale, tutori di scarico rimovibili (come Aricast o Diabwalker), o calzature specifiche con inserti plantari (come Stabil-d o Teradiab). Il gambaletto gessato, scaricando il peso sulla gamba, riduce significativamente la pressione sulla pianta del piede, favorendo la guarigione.
Ulcera Ischemica: Legata alla vasculopatia periferica, richiede il miglioramento del flusso sanguigno all'arto. Le terapie mediche con farmaci sono spesso insufficienti; è necessario ricorrere a interventi di rivascolarizzazione. Tradizionalmente si praticavano bypass chirurgici, ma oggi si predilige la rivascolarizzazione per via endoluminale, un approccio meno invasivo che utilizza cateteri per riaprire le arterie ostruite a livello degli arti inferiori e del piede.
Piede Infetto: Richiede un trattamento antibiotico tempestivo, spesso mirato in base all'antibiogramma, e una gestione aggressiva della lesione, che può includere la debridement (rimozione del tessuto necrotico) e, nei casi più gravi, interventi chirurgici per controllare l'infezione.
Piede di Charcot: Il trattamento iniziale prevede l'immobilizzazione completa dell'arto per prevenire ulteriori fratture e deformità, spesso con un gambaletto gessato. Successivamente, si mira a stabilizzare la struttura ossea e a gestire le deformità residue con calzature ortopediche personalizzate.
La gestione del prurito e della secchezza cutanea, comuni nei pazienti diabetici, può essere affrontata con detergenti delicati e creme emollienti specifiche, come quelle a base di glicerolo e paraffina, che aiutano a ripristinare la barriera cutanea e a ridurre la sensazione di prurito, prevenendo così lesioni da grattamento che potrebbero evolvere in infezioni.
In sintesi, il piede diabetico è una complicanza seria ma prevenibile e gestibile. Una profonda conoscenza dei fattori di rischio, un'attenta cura quotidiana dei piedi e un regolare follow-up medico e podologico sono essenziali per preservare la salute degli arti inferiori e prevenire le conseguenze più gravi del diabete.
tags: #piedi #desquamati #nel #diabetico