Le pustole sono lesioni cutanee che si presentano come piccole protuberanze ripiene di pus. Queste formazioni, che possono comparire su diverse parti del corpo, sono spesso indicative di infezioni batteriche, infiammazioni o altre condizioni dermatologiche. La loro insorgenza è una risposta del corpo a un'aggressione esterna o a uno squilibrio interno, e la loro gestione richiede una comprensione approfondita delle cause scatenanti.
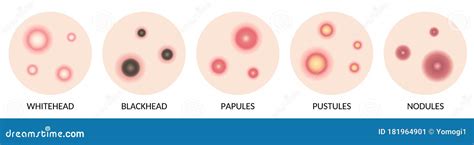
Sintomi delle Pustole Cutanee
La presenza di pustole è caratterizzata da specifiche manifestazioni cutanee. A seconda della causa sottostante e della gravità della condizione, i sintomi possono variare.
La caratteristica principale è la comparsa di piccole protuberanze sulla pelle, che appaiono come vescicole piene di pus. Queste lesioni possono differire in dimensioni e presentarsi singolarmente o in gruppi. Il pus, il cui colore può variare dal bianco al giallo, è un accumulo di cellule immunitarie, batteri e altre sostanze infiammatorie, e la sua consistenza può essere liquida o più densa.
Spesso, le pustole sono accompagnate da dolore, bruciore o prurito nella zona circostante. L'area interessata può presentare anche rossore e gonfiore, segni di un processo infiammatorio in corso. Alcune persone avvertono una sensazione di calore nella zona delle pustole, dovuta all'aumentato flusso sanguigno e all'attivazione del sistema immunitario. La sensibilità al tatto è un altro sintomo comune, con le pustole che possono risultare dolorose se premute.
Se le pustole vengono manipolate o si rompono, possono formarsi delle croste. In assenza di un trattamento adeguato o in caso di grattamento, queste lesioni possono lasciare cicatrici permanenti o macchie scure sulla pelle. La diffusione delle lesioni varia a seconda della causa; possono essere localizzate in aree specifiche come viso, petto, spalle, braccia o gambe, oppure diffondersi più ampiamente.
È fondamentale ricordare che la sintomatologia associata alle pustole può essere influenzata da fattori individuali come età, stato di salute generale e presenza di altre patologie. Per una valutazione accurata e un trattamento appropriato, è sempre consigliabile consultare un dermatologo.
Cause delle Pustole sulla Pelle
Le pustole sulla pelle possono avere origini diverse, che spaziano da infezioni batteriche a reazioni allergiche, fino a condizioni infiammatorie e autoimmuni.
Le infezioni batteriche rappresentano una delle cause più frequenti. Batteri come lo Staphylococcus aureus o lo Streptococcus pyogenes possono infettare la pelle, spesso a seguito di piccole lesioni, graffi, abrasioni o punture d'insetto, portando alla formazione di pustole. L'impetigine, in particolare, è un'infezione batterica comune, specialmente nei bambini, che causa la formazione di pustole giallastre o marroni, altamente contagiose.
La dermatite da contatto si manifesta come una reazione della pelle a sostanze irritanti o allergeni. Il contatto con detergenti aggressivi, metalli, profumi o alcune piante può scatenare una risposta infiammatoria che include la formazione di pustole, accompagnate da prurito, rossore e gonfiore.
Condizioni più complesse includono la psoriasi pustolosa, una forma rara e severa di psoriasi che si presenta con pustole bianche o giallastre su aree di pelle arrossata e infiammata. Questa condizione è legata a un'iperattività del sistema immunitario e a uno squilibrio delle citochine infiammatorie.
La dermatite erpetiforme è una patologia autoimmune strettamente associata alla celiachia. Provoca la comparsa di pustole pruriginose, rosse e dolorose, tipicamente localizzate su gomiti, ginocchia, glutei e cuoio capelluto, come reazione del sistema immunitario al glutine.
La follicolite è un'infiammazione dei follicoli piliferi che può essere causata da batteri, funghi, virus o irritazioni meccaniche. Le pustole associate alla follicolite possono essere pruriginose e dolorose, manifestandosi su viso, cuoio capelluto, petto e gambe.
L'herpes zoster, comunemente noto come fuoco di Sant'Antonio, è un'infezione virale causata dal virus varicella-zoster. Può provocare la formazione di pustole piene di liquido lungo un percorso specifico del nervo (dermatoma), spesso accompagnate da dolore intenso, prurito, febbre e malessere generale.
Infine, alcune eruzioni farmacologiche possono manifestarsi con la formazione di pustole, come reazione a specifici farmaci.
Altri Nomi per Indicare le Pustole Cutanee
Nel linguaggio medico e comune, le pustole possono essere identificate con una varietà di termini, a seconda del contesto clinico e della specifica condizione.
Termini come vescicole purulente o pustole infiammatorie descrivono la natura delle lesioni, sottolineando la presenza di pus e il processo infiammatorio sottostante. Le papule pustolose indicano lesioni solide che evolvono in pustole. Il termine pustole purulenti enfatizza ulteriormente la presenza di pus.
In modo più generico, si parla di lesioni pustolari o eruzione pustolosa per indicare la presenza di queste manifestazioni cutanee. Condizioni più specifiche possono includere la acrodermatite pustolosa, che colpisce le estremità, o la pustolosi palmoplantare, localizzata su mani e piedi.
La piodermite è un termine ombrello che indica un'infezione batterica della pelle che può comportare la formazione di pustole. Similmente, pustolosi è un termine generico che si riferisce alla presenza di pustole. La follicolite pustolosa descrive specificamente l'infiammazione dei follicoli piliferi che porta alla formazione di pustole.
Comprendere questi diversi termini può essere utile per una comunicazione più precisa con i professionisti sanitari.
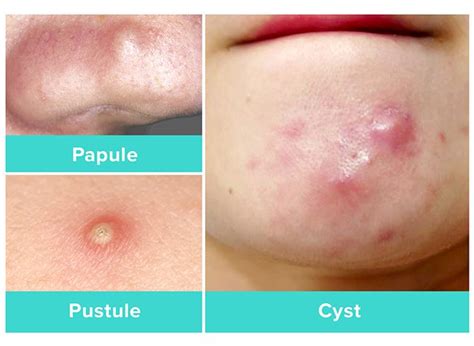
Tipologie di Pustole Esistenti
Le pustole, pur condividendo la caratteristica di contenere pus, si distinguono in diverse tipologie a seconda della causa scatenante e della condizione cutanea associata.
Le pustole dell'acne sono tra le più comuni. Nell'acne vulgaris, queste lesioni si formano a causa dell'ostruzione dei follicoli piliferi da parte di sebo e cellule morte, creando un ambiente favorevole alla proliferazione batterica e all'infiammazione.
Nell'impetigine, le pustole sono spesso giallastre o marroni e possono rompersi facilmente, contribuendo alla diffusione dell'infezione batterica.
Le pustole da dermatite da contatto emergono in seguito all'esposizione a sostanze irritanti o allergeni, come parte della risposta infiammatoria della pelle.
Nella psoriasi pustolosa, le pustole bianche o giallastre compaiono su una base eritematosa, indicando una forma più grave della patologia.
Anche l'eczema, in particolare nelle sue fasi acute, può manifestarsi con la formazione di pustole, spesso accompagnate da prurito intenso.
La follicolite causa pustole che si sviluppano all'interno dei follicoli piliferi, dovute a infezioni batteriche, fungine o irritazioni.
Le pustole associate all'herpes zoster seguono il decorso di un nervo e sono tipicamente dolorose e pruriginose.
Infine, alcune eruzioni farmacologiche possono includere la formazione di pustole, richiedendo l'identificazione e la sospensione del farmaco responsabile.
Visita e Diagnosi delle Pustole Cutanee
La valutazione di pustole cutanee, specialmente se persistenti, dolorose o accompagnate da altri sintomi, richiede un'accurata visita medica.
La diagnosi inizia con un esame clinico approfondito, durante il quale il dermatologo osserva attentamente le caratteristiche delle pustole: le loro dimensioni, il contenuto (pus, liquido sieroso), il colore, la forma e la distribuzione sul corpo. Viene inoltre valutata la condizione della pelle circostante, la presenza di rossore, gonfiore o segni di infezione.
Tutto ciò che devi sapere sulle infezioni cutanee
In base all'aspetto clinico, il medico può richiedere ulteriori indagini per confermare la diagnosi e identificare la causa specifica. Questo può includere:
- Tampone cutaneo: Se si sospetta un'infezione batterica o fungina, viene prelevato un campione di pus o essudato dalla pustola per essere analizzato in laboratorio (esame colturale). Questo permette di identificare il microrganismo responsabile e guidare la scelta dell'antibiotico o antifungino più efficace.
- Biopsia cutanea: In casi complessi o quando si sospettano patologie autoimmuni o infiammatorie rare, può essere prelevato un piccolo campione di tessuto cutaneo per un'analisi istologica più dettagliata.
- Esami del sangue: Talvolta, esami ematici possono essere utili per valutare lo stato generale di salute, identificare segni di infezione sistemica o markers di malattie autoimmuni.
- Valutazione allergologica: Nel caso di sospetta dermatite da contatto, possono essere effettuati test allergologici (patch test) per identificare gli agenti scatenanti.
La diagnosi precoce e accurata è fondamentale per impostare un trattamento mirato, prevenire complicazioni e garantire una rapida guarigione.
Trattamenti per la Cura delle Pustole della Pelle
Il trattamento delle pustole varia significativamente in base alla causa sottostante, alla gravità delle lesioni e alla presenza di eventuali complicazioni. L'obiettivo principale è ridurre l'infiammazione, combattere l'infezione (se presente) e promuovere la guarigione della pelle, minimizzando il rischio di cicatrici.
Terapie Topiche
Spesso, il trattamento iniziale prevede l'uso di farmaci topici, applicati direttamente sulla pelle. Questi possono includere:
- Creme antibatteriche: Per le pustole causate da infezioni batteriche, vengono prescritte creme contenenti antibiotici come clindamicina o eritromicina.
- Corticosteroidi topici: Creme o unguenti a base di corticosteroidi (come idrocortisone, betametasone) sono utili per ridurre l'infiammazione, il rossore e il prurito associati a condizioni come dermatiti o eczemi.
- Retinoidi topici: Derivati della vitamina A, come il tretinoina o l'adapalene, sono spesso prescritti per l'acne, aiutando a prevenire l'ostruzione dei follicoli e a ridurre la formazione di pustole.
- Agenti cheratolitici: Prodotti contenenti acido salicilico o zolfo possono aiutare a esfoliare la pelle e a liberare i follicoli ostruiti, favorendo la guarigione delle pustole. Tuttavia, è importante usarli con cautela, poiché alcuni possono essere aggressivi e disidratare la pelle.
- Antivirali topici: Nel caso di pustole causate da infezioni virali come l'herpes zoster, possono essere prescritti gel o creme antivirali.
È cruciale evitare di schiacciare o manipolare le pustole, poiché ciò può peggiorare l'infiammazione, diffondere l'infezione e aumentare il rischio di cicatrici.
Terapie Sistemiche
In caso di infezioni più estese, gravi o resistenti ai trattamenti topici, possono essere necessari farmaci per via orale:
- Antibiotici orali: Per infezioni batteriche significative, come forme severe di acne, impetigine o follicolite batterica, vengono prescritti antibiotici come tetracicline, macrolidi o cefalosporine.
- Antivirali orali: Per l'herpes zoster, farmaci come l'aciclovir, il valaciclovir o il famciclovir sono fondamentali per ridurre la durata e la gravità dell'infezione e prevenire complicanze.
- Corticosteroidi orali: In casi di infiammazione molto severa o in alcune patologie autoimmuni, possono essere prescritti corticosteroidi per bocca per un periodo limitato.
- Farmaci immunosoppressori: Per condizioni autoimmuni gravi come la psoriasi pustolosa o la dermatite erpetiforme, possono essere necessari farmaci che modulano la risposta immunitaria, come metotrexato o dapsone.
Terapia Chirurgica e Altri Interventi
In alcune circostanze, possono essere necessari interventi più specifici:
- Drenaggio chirurgico: Pustole molto grandi, ascessi o cisti infette possono richiedere un piccolo intervento chirurgico per drenare il pus accumulato. Questa procedura viene eseguita in condizioni sterili da un medico.
- Terapie fisiche: In alcuni casi, come per le ustioni o le lesioni da frizione, possono essere utili medicazioni specifiche e terapie per favorire la rigenerazione cutanea.
Gestione del Dolore e del Prurito
Per alleviare il disagio associato alle pustole, possono essere consigliati:
- Analgesici: Farmaci da banco come paracetamolo o ibuprofene possono aiutare a gestire il dolore.
- Antistaminici orali: Per contrastare il prurito intenso, soprattutto in caso di dermatiti o reazioni allergiche, possono essere prescritti antistaminici.
È sempre fondamentale seguire scrupolosamente le indicazioni del medico o del dermatologo riguardo ai farmaci da utilizzare, ai dosaggi e alla durata del trattamento per garantire la massima efficacia e sicurezza.
Le Pustole sono Condizioni Dermatologiche Gravi?
La gravità delle pustole cutanee varia notevolmente a seconda della causa sottostante. Mentre alcune forme, come le pustole dell'acne lieve o le lesioni da frizione, sono generalmente benigne e si risolvono spontaneamente o con trattamenti semplici, altre possono indicare condizioni mediche più serie che richiedono un'attenzione immediata.
Pustole che destano preoccupazione includono:
- Pustole che si diffondono rapidamente: Una diffusione estesa delle lesioni può suggerire un'infezione batterica o virale che sta progredendo.
- Pustole molto dolorose: Un dolore intenso può essere sintomo di un'infiammazione profonda o di un'infezione severa.
- Pustole accompagnate da sintomi sistemici: Febbre, brividi, malessere generale, affaticamento o gonfiore dei linfonodi possono indicare un'infezione che ha superato la barriera cutanea e si sta diffondendo nel corpo.
- Pustole che non guariscono o peggiorano: Lesioni persistenti o che mostrano segni di deterioramento potrebbero essere indicative di una patologia cronica o di un'infezione resistente.
- Pustole in soggetti immunocompromessi: Persone con un sistema immunitario indebolito (a causa di malattie come l'HIV, terapie immunosoppressive o chemioterapia) sono più suscettibili a infezioni gravi e complicazioni.
Condizioni come la psoriasi pustolosa o l'herpes zoster sono considerate patologie significative che richiedono una gestione medica specifica. Allo stesso modo, le pustole associate a malattie autoimmuni come la dermatite erpetiforme necessitano di un approccio terapeutico mirato e a lungo termine.
In sintesi, sebbene molte pustole siano un disturbo transitorio, è essenziale non sottovalutarle. Una valutazione medica tempestiva è cruciale per distinguere le forme lievi da quelle potenzialmente gravi e per impostare il trattamento più adeguato, prevenendo così complicazioni future.
Patologie Dermatologiche Correlate alle Pustole
Le pustole possono essere manifestazioni cutanee di un'ampia gamma di patologie dermatologiche, alcune delle quali richiedono un'attenzione medica specifica. Comprendere queste correlazioni è fondamentale per una corretta diagnosi e un trattamento efficace.
Tra le patologie più comunemente associate alla formazione di pustole troviamo:
- Acne Vulgaris: La forma più diffusa di acne, caratterizzata dalla comparsa di comedoni (punti neri e bianchi), papule, pustole, noduli e cisti. Le pustole nell'acne si formano per l'infiammazione del follicolo pilifero ostruito da sebo e batteri.
- Follicolite: Infiammazione dei follicoli piliferi che può essere causata da batteri, funghi, virus o irritazioni. Si presenta come piccole pustole o brufoli rossi alla base dei peli.
- Impetigine: Un'infezione batterica superficiale della pelle, altamente contagiosa, che causa la formazione di vescicole o pustole che si rompono facilmente, lasciando croste giallastre.
- Dermatite da Contatto: Reazione infiammatoria della pelle scatenata dal contatto con sostanze irritanti (dermatite irritativa) o allergeni (dermatite allergica). Può manifestarsi con rossore, prurito, vescicole e, in alcuni casi, pustole.
- Psoriasi Pustolosa: Una forma rara e grave di psoriasi che si distingue per la rapida comparsa di pustole sterili su aree eritematose. Può essere generalizzata o localizzata (es. psoriasi pustolosa palmo-plantare).
- Dermatite Erpetiforme: Condizione autoimmune cronica associata alla celiachia, caratterizzata da lesioni cutanee intensamente pruriginose, vescicolari e pustolose, tipicamente simmetriche e localizzate su gomiti, ginocchia, schiena e glutei.
- Herpes Zoster (Fuoco di Sant'Antonio): Infezione virale causata dal riattivazione del virus varicella-zoster. Si manifesta con un'eruzione cutanea dolorosa, caratterizzata da vescicole e pustole raggruppate lungo un dermatoma.
- Eczema: Sebbene l'eczema sia principalmente associato a prurito e arrossamento, in alcune forme o fasi acute possono comparire anche pustole, spesso segno di una sovrainfezione batterica.
- Malattie Sessualmente Trasmesse (MST): Alcune MST, come la gonorrea o l'herpes genitale, possono causare la formazione di pustole o vescicole nella regione genitale.
- Pemfigo e Pemfigoide Bolloso: Malattie autoimmuni rare che causano la formazione di bolle e pustole sulla pelle e sulle mucose, dovute alla distruzione dei legami tra le cellule epiteliali.
La corretta identificazione della patologia sottostante è il primo passo per un trattamento mirato ed efficace, che può variare dall'uso di antibiotici e antivirali a terapie immunosoppressive o antinfiammatorie.
Prognosi delle Pustole: È Possibile Guarire?
La prognosi per le pustole cutanee è generalmente positiva, soprattutto quando la causa sottostante viene identificata precocemente e trattata in modo appropriato. La capacità di guarigione dipende fortemente dalla natura della condizione che ha provocato la formazione delle pustole.
- Infezioni Batteriche e Virali: Condizioni come l'impetigine, la follicolite batterica o l'herpes zoster, se trattate tempestivamente con antibiotici o antivirali, tendono a risolversi completamente. Le pustole scompaiono gradualmente, e con una corretta cura delle lesioni, il rischio di cicatrici permanenti è ridotto.
- Acne Vulgaris: L'acne può essere una condizione cronica, ma i trattamenti disponibili (topici e orali) sono molto efficaci nel controllare la formazione di pustole e prevenire la comparsa di cicatrici. La gestione a lungo termine è spesso necessaria.
- Dermatite da Contatto: Una volta identificato e rimosso l'agente irritante o allergenico scatenante, la dermatite da contatto e le relative pustole solitamente guariscono rapidamente con l'applicazione di creme antinfiammatorie.
- Condizioni Infiammatorie e Autoimmuni: Patologie come la psoriasi pustolosa o la dermatite erpetiforme richiedono una gestione a lungo termine, poiché sono condizioni croniche. Tuttavia, i trattamenti attuali possono controllare efficacemente i sintomi, inclusa la formazione di pustole, e migliorare significativamente la qualità della vita del paziente.
- Lesioni da Frizione o Ustioni Lievi: Queste tipologie di pustole, spesso auto-limitate, guariscono generalmente in pochi giorni o settimane, a condizione che vengano mantenute pulite e protette.
Fattori che influenzano la prognosi includono:
- Tempestività della diagnosi e del trattamento: Intervenire precocemente riduce il rischio di complicazioni.
- Aderenza al trattamento: Seguire scrupolosamente le indicazioni mediche è fondamentale per l'efficacia della terapia.
- Stato immunitario del paziente: Soggetti con sistema immunitario compromesso possono avere una guarigione più lenta e un maggior rischio di complicazioni.
- Prevenzione delle sovrainfezioni: Evitare di manipolare le pustole riduce il rischio di infezioni secondarie che possono ritardare la guarigione e causare cicatrici.
In generale, la maggior parte delle pustole non lascia segni permanenti se gestite correttamente. Tuttavia, in presenza di infezioni gravi, infiammazioni croniche o manipolazione impropria, il rischio di cicatrici o alterazioni pigmentarie aumenta. La consulenza di un dermatologo è sempre il passo più sicuro per ottenere una prognosi personalizzata e un piano di cura efficace.