Le eruzioni cutanee, definite come alterazioni visibili e spesso palpabili della pelle, possono manifestarsi in una miriade di forme, da un semplice arrossamento a lesioni più complesse come vescicole, pustole o desquamazioni. Sebbene molte eruzioni cutanee siano autolimitanti o rispondano a trattamenti topici, altre richiedono un approccio terapeutico più mirato, che può includere l'uso di antibiotici, specialmente quando è sospettata un'infezione batterica sottostante. Comprendere quando e perché utilizzare gli antibiotici per le eruzioni cutanee è fondamentale per una gestione efficace e per evitare complicazioni.
Sintomatologia e Clinica delle Eruzioni Cutanee
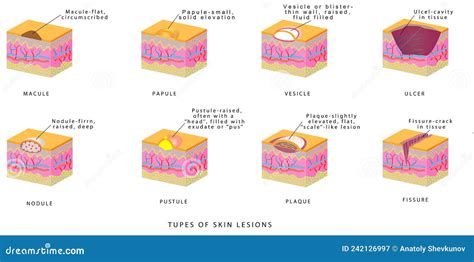
Il rash cutaneo si presenta con una vasta gamma di sintomi, la cui gravità e natura dipendono dalla causa scatenante. L'arrossamento (eritema) è un segno distintivo, dovuto alla dilatazione dei capillari cutanei e all'infiammazione. Questo può variare da un lieve rossore localizzato a un'estesa iperemia. Il prurito è un sintomo altrettanto comune e spesso invalidante, che può indurre il paziente a grattarsi, esacerbando l'infiammazione e creando lesioni secondarie. Il gonfiore e l'infiammazione sono frequenti, soprattutto in reazioni allergiche o infettive, e possono interessare non solo l'area del rash ma estendersi anche a zone circostanti, come viso o labbra.
In alcune condizioni, l'eruzione cutanea si manifesta con la formazione di vescicole, piccole bolle piene di liquido, o bolle più grandi. Queste lesioni sono tipiche di infezioni virali come la varicella o l'herpes zoster, ma possono anche comparire in reazioni allergiche severe o malattie autoimmuni. La rottura di queste vescicole può portare alla formazione di croste.
La desquamazione, ovvero lo sfaldamento dello strato corneo, è caratteristica di patologie come la psoriasi o la dermatite seborroica, creando aree di pelle secca, ispessita e squamosa. Alcuni rash possono essere accompagnati da dolore o sensibilità al tatto, specialmente se l'infiammazione raggiunge strati cutanei più profondi o se sono coinvolti nervi, come nel caso dell'herpes zoster.
Infine, le eruzioni cutanee possono indurre cambiamenti nella pigmentazione della pelle, con la comparsa di aree più scure (iperpigmentazione) o più chiare (ipopigmentazione), che possono persistere anche dopo la risoluzione del rash.
Cause delle Eruzioni Cutanee: Un Panorama Complesso
Le cause alla base delle eruzioni cutanee sono estremamente eterogenee e spaziano da fattori esogeni a condizioni sistemiche.
Reazioni Allergiche: Una delle cause più frequenti di rash cutaneo è la reazione allergica, scatenata da un'ipersensibilità del sistema immunitario a sostanze normalmente innocue. Queste possono includere pollini, alimenti, farmaci, cosmetici, metalli (come il nichel) o lattice. Le manifestazioni tipiche includono l'orticaria, caratterizzata da pomfi pruriginosi e transitori, e la dermatite da contatto, un'infiammazione che si sviluppa nelle aree venute a contatto con l'allergene. In casi gravi, le reazioni allergiche possono evolvere in angioedema, un gonfiore profondo che può interessare viso, labbra, palpebre e gola, richiedendo un intervento medico immediato.
Irritanti Chimici e Fisici: L'esposizione diretta a sostanze irritanti, anche senza una componente allergica, può indurre un rash. Detergenti aggressivi, saponi, solventi, e alcuni cosmetici possono danneggiare la barriera cutanea protettiva, causando irritazione e infiammazione. Anche fattori fisici come il calore eccessivo (che può portare alla miliaria o "sudamina"), il freddo estremo o la pressione prolungata sulla pelle possono provocare eruzioni cutanee.
Infezioni: Le infezioni di origine virale, batterica o fungina sono responsabili di una vasta gamma di rash. Le infezioni virali, comuni soprattutto nei bambini, includono varicella, morbillo, rosolia e la sesta malattia, tutte associate a tipiche eruzioni cutanee. Virus come l'Herpes Simplex e l'Herpes Zoster possono causare lesioni vescicolari dolorose. Le infezioni batteriche, come l'impetigine, si manifestano spesso con croste dorate, mentre le infezioni fungine, come la tinea corporis (comunemente nota come tigna), provocano lesioni eritemato-squamose circolari.
Disturbi Autoimmuni: In queste condizioni, il sistema immunitario attacca erroneamente i tessuti propri, inclusa la pelle. Il lupus eritematoso sistemico è un esempio classico, noto per l'eruzione a farfalla sul viso. La dermatomiosite e il pemfigoide bolloso sono altre patologie autoimmuni che possono manifestarsi con rash cutanei significativi.
Farmaci: Numerosi farmaci possono indurre eruzioni cutanee come effetto collaterale. Queste reazioni possono essere di natura allergica o tossica diretta per la pelle. Gli antibiotici (in particolare penicilline e sulfamidici), gli antiepilettici e i farmaci chemioterapici sono tra i più comunemente associati a rash cutanei. Reazioni gravi come la sindrome di Stevens-Johnson o la necrolisi epidermica tossica sono emergenze mediche che richiedono la sospensione immediata del farmaco.
Disturbi Ormonali: Fluttuazioni ormonali, come quelle che si verificano durante la gravidanza, la menopausa o in caso di disfunzioni tiroidee, possono influenzare la salute della pelle e contribuire allo sviluppo di rash.
Il Ruolo degli Antibiotici nel Trattamento delle Eruzioni Cutanee
L'uso di antibiotici è riservato specificamente alle eruzioni cutanee di origine batterica o quando vi è un'evidenza clinica o microbiologica di sovrainfezione batterica. Non sono efficaci contro le eruzioni virali, fungine o di altra natura.
Infezioni Batteriche Cutanee: Quando gli Antibiotici Sono Necessari
Le infezioni batteriche della pelle variano in gravità da forme superficiali e localizzate a infezioni profonde e potenzialmente sistemiche.
Impetigine: Questa è un'infezione batterica superficiale molto comune, soprattutto nei bambini, causata da Staphylococcus aureus e/o Streptococcus pyogenes. Si manifesta con vescicole e bolle che si rompono formando croste giallastre. Il trattamento prevede l'uso di antibiotici topici (come mupirocina o acido fusidico) per le forme lievi, o antibiotici orali per le forme più estese o complicate.
Ectima: Considerata una forma più profonda di impetigine, l'ectima penetra nel derma e si presenta con ulcere superficiali coperte da croste scure. È causata dagli stessi batteri dell'impetigine e richiede un trattamento con antibiotici orali.
Follicolite: L'infiammazione dei follicoli piliferi, spesso causata da Staphylococcus aureus, si manifesta con piccole pustole o papule eritematose attorno al pelo. Le forme lievi possono risolversi spontaneamente, ma le infezioni più estese o profonde (foruncoli, ascessi) necessitano di antibiotici orali e talvolta di drenaggio chirurgico.
Cellulite ed Erisipela: Queste sono infezioni batteriche più profonde che coinvolgono il derma e il tessuto sottocutaneo. Sono tipicamente causate da Streptococchi o Stafilococchi e si presentano con arrossamento, gonfiore, calore e dolore. La cellulita tende ad essere più diffusa, mentre l'erisipela è più superficiale e ben demarcata, con un aspetto lucido e rialzato. Entrambe richiedono antibiotici per via orale o endovenosa, a seconda della gravità.
Fascite Necrotizzante: Questa è un'infezione batterica rara ma estremamente grave che distrugge rapidamente i tessuti molli, inclusi muscoli e fascia. È spesso causata da una combinazione di batteri anaerobi e aerobi. Richiede un intervento chirurgico immediato per rimuovere il tessuto infetto e l'uso di antibiotici endovenosi ad ampio spettro.
Antibiotici Specifici per Infezioni Cutanee
La scelta dell'antibiotico dipende dal tipo di batterio sospettato o identificato, dalla gravità dell'infezione e dai profili di resistenza locali.
- Penicilline e Cefalosporine: Antibiotici come la penicillina, l'amoxicillina e le cefalosporine di prima e seconda generazione sono spesso efficaci contro infezioni da Streptococchi.
- Macrolidi: Eritromicina, azitromicina e claritromicina sono alternative per pazienti allergici alle penicilline, efficaci contro Streptococchi e alcuni Stafilococchi.
- Tetracicline: La doxiciclina è un antibiotico tetraciclinico spesso utilizzato per infezioni cutanee, inclusa l'acne e alcune infezioni batteriche.
- Clindamicina: Efficace contro una vasta gamma di batteri Gram-positivi, inclusi molti ceppi di Staphylococcus aureus resistenti alla meticillina (MRSA).
- Sulfamidici e Trimetoprim: La combinazione di sulfametossazolo e trimetoprim è un'altra opzione per le infezioni da MRSA.
- Aminoglicosidi e Fluorochinoloni: Utilizzati per infezioni più gravi o quando altri antibiotici non sono efficaci, spesso in combinazione e somministrati per via endovenosa.
In alcuni casi, come per le infezioni da MRSA, possono essere necessari antibiotici specifici come la vancomicina o il linezolid. L'uso di antibiotici topici, come la mupirocina o l'acido fusidico, è indicato per infezioni superficiali e localizzate, come l'impetigine, per ridurre il rischio di sviluppare resistenze batteriche.
Infezioni nascoste: antibiotico resistenza e infezioni ospedaliere. Una tragica correlazione
Eruzioni Cutanee Indotte da Farmaci e il Loro Trattamento
Le eruzioni cutanee rappresentano una delle reazioni avverse più comuni ai farmaci. Queste possono variare ampiamente nella presentazione clinica e nella gravità.
Eruzioni Maculopapulose: La forma più comune, caratterizzata da aree di pelle arrossata coperte da piccole macchie o papule. Spesso si associano a prurito.
Orticaria da Farmaci: Comparsa di pomfi pruriginosi ed edematosi.
Eritema Multiforme: Un'eruzione caratterizzata da lesioni a bersaglio, spesso con un centro scuro, circondate da eritema. Può interessare anche le mucose.
Reazioni da Farmaci ad Eruzione Cutanea con Eosinofilia e Sintomi Sistemici (DRESS): Una reazione grave che coinvolge la pelle e organi interni, spesso accompagnata da febbre e linfadenopatia.
Sindrome di Stevens-Johnson (SJS) e Necrolisi Epidermica Tossica (NET): Condizioni potenzialmente letali caratterizzate da estesa necrosi e distacco dell'epidermide, con lesioni mucose severe.
Il trattamento delle eruzioni cutanee da farmaci inizia con l'identificazione e la sospensione immediata del farmaco causale, se possibile. In molti casi, la sospensione è sufficiente per la risoluzione. Per alleviare il prurito e l'infiammazione, vengono prescritti antistaminici e corticosteroidi topici o sistemici. Nelle reazioni più gravi, come SJS/NET o DRESS, è necessario il ricovero in ospedale per cure intensive, inclusa la gestione dei fluidi, il supporto nutrizionale e, in alcuni casi, l'uso di corticosteroidi sistemici o immunoglobuline.
È fondamentale notare che una volta che un paziente ha sviluppato una reazione cutanea grave a un farmaco, quel farmaco (e spesso farmaci strutturalmente correlati) deve essere evitato per sempre.
Eruzioni Cutanee Associate ad Altre Condizioni
Eruzioni da Calore (Miliaria): Causate dall'ostruzione dei dotti sudoripari, portano alla comparsa di piccole vescicole o papule pruriginose, soprattutto nelle aree coperte da vestiti o nelle pieghe cutanee. La gestione principale consiste nel raffreddare la pelle e mantenere asciutta l'area interessata.
Dermatite Periorale: Un'eruzione che si manifesta attorno alla bocca, spesso con piccole papule e pustole su una base eritematosa. La causa esatta è dibattuta, ma si ritiene che alcuni cosmetici o farmaci (in particolare i corticosteroidi topici) possano contribuire. Il trattamento spesso implica la sospensione dei corticosteroidi topici e l'uso di antibiotici orali o topici.
Dermatite Polimorfa Solare: Una reazione cutanea che si verifica in seguito all'esposizione alla luce solare, manifestandosi con prurito, eritema e talvolta vescicole. La gestione include la protezione solare rigorosa e, nei casi più severi, farmaci come corticosteroidi o antimalarici.
Rash Cutaneo da Chemioterapia: I trattamenti oncologici, inclusa la chemioterapia, possono indurre una varietà di reazioni cutanee. Queste possono manifestarsi come rash simil-acneici, sindromi mano-piede, o secchezza cutanea. La gestione preventiva e terapeutica con prodotti topici specifici, idratanti e talvolta farmaci sistemici è cruciale per migliorare la qualità di vita dei pazienti.
Considerazioni sull'Uso degli Antibiotici
L'uso inappropriato di antibiotici, sia per le eruzioni cutanee che per altre condizioni, contribuisce significativamente allo sviluppo di resistenze batteriche. Questo fenomeno rappresenta una grave minaccia per la salute pubblica, rendendo più difficili e complesse le infezioni. Pertanto, è imperativo che gli antibiotici vengano prescritti solo quando strettamente indicati e che il ciclo di trattamento venga completato come indicato dal medico.
La prevenzione delle infezioni batteriche cutanee, attraverso una buona igiene, il mantenimento dell'integrità della barriera cutanea e la cura tempestiva delle ferite, rimane la strategia più efficace per ridurre la necessità di antibiotici.
In conclusione, mentre gli antibiotici sono strumenti terapeutici potenti ed essenziali per il trattamento delle eruzioni cutanee di origine batterica, il loro impiego deve essere guidato da una diagnosi accurata e da una valutazione clinica approfondita. Comprendere le diverse cause di rash cutanei e il ruolo specifico degli antibiotici è fondamentale per garantire un trattamento sicuro ed efficace.