Il melanoma è un tumore aggressivo che origina dai melanociti, le cellule pigmentate della pelle responsabili della produzione di melanina. Sebbene possa manifestarsi in qualsiasi parte del corpo, la sua localizzazione sulle dita dei piedi, sotto le unghie (melanoma subungueale) o sul letto ungueale, rappresenta una sfida diagnostica significativa a causa della sua somiglianza con lesioni benigne o traumi comuni. Questo articolo esplora in dettaglio le cause, i sintomi, le modalità diagnostiche e le opzioni terapeutiche per il melanoma delle dita dei piedi, sottolineando l'importanza della prevenzione e della diagnosi precoce.
Cos'è il Melanoma e Come Si Forma
Il melanoma cutaneo è una patologia oncologica che deriva dalla trasformazione maligna dei melanociti. Questi ultimi sono cellule specializzate presenti nell'epidermide, lo strato più esterno della pelle, il cui compito primario è produrre melanina, un pigmento che protegge la cute dai danni dei raggi ultravioletti (UV) e conferisce l'abbronzatura. In condizioni normali, i melanociti possono aggregarsi formando i nei (o nevi), formazioni cutanee solitamente benigne. Tuttavia, in determinate circostanze, questi melanociti possono subire mutazioni genetiche che ne alterano il normale ciclo vitale, portando a una proliferazione incontrollata e alla formazione di un tumore maligno: il melanoma.
Le cause esatte del melanoma non sono completamente comprese, ma si ritiene che una combinazione di fattori genetici e ambientali giochi un ruolo significativo. L'esposizione eccessiva e ripetuta ai raggi ultravioletti (UV) del sole, sia UVA che UVB, è considerato il principale fattore di rischio. L'esposizione solare, specialmente se intensa e soprattutto in età precoce, può danneggiare il DNA delle cellule cutanee, innescando la trasformazione tumorale che può manifestarsi anni dopo. Anche le fonti artificiali di raggi UV, come le lampade e i lettini solari, sono pericolose e devono essere utilizzate con estrema cautela, se non evitate del tutto.
Altri fattori di rischio includono:
- Predisposizione genetica: Alcuni individui ereditano una predisposizione genetica al melanoma, con mutazioni in geni come BRCA1 e BRCA2 che influenzano la riparazione del DNA.
- Fototipo cutaneo: Persone con pelle chiara, capelli biondi o rossi, occhi chiari e tendenza a sviluppare lentiggini sono più suscettibili ai danni UV e, di conseguenza, a un rischio maggiore di melanoma.
- Storia familiare di melanoma: Avere parenti stretti affetti da melanoma aumenta significativamente il rischio.
- Presenza di numerosi nevi: Un elevato numero di nevi, in particolare nevi congeniti (presenti dalla nascita) o nevi displastici (atipici per forma, colore e dimensioni), può essere associato a un rischio aumentato.
- Sistema immunitario compromesso: Un sistema immunitario indebolito, dovuto a malattie, terapie immunosoppressive (come quelle post-trapianto) o patologie come l'AIDS, può ridurre la capacità dell'organismo di riconoscere e distruggere le cellule tumorali.
- Cicatrici da ustioni: Cicatrici cutanee pregresse da ustioni gravi possono aumentare il rischio di sviluppare melanoma nella zona interessata.
- Età: Sebbene possa colpire a qualsiasi età, il rischio aumenta con l'avanzare dell'età, anche se l'età media alla diagnosi si è abbassata negli ultimi decenni, rendendolo uno dei tumori più comuni tra i giovani adulti sotto i 30 anni.
Le Diverse Tipologie di Melanoma
Il melanoma non è un'entità unica, ma si presenta in diverse forme, ciascuna con caratteristiche distintive in termini di aspetto, comportamento e prognosi. Comprendere queste differenze è cruciale per una diagnosi e un trattamento appropriati.
- Melanoma a Diffusione Superficiale (SMM): È la tipologia più comune, rappresentando circa il 70% di tutti i melanomi. Si sviluppa inizialmente in superficie, apparendo come una macchia piatta o leggermente in rilievo con bordi irregolari e colore variabile. Tende a diffondersi orizzontalmente prima di invadere gli strati più profondi della pelle. Insorge più comunemente sui soggetti di giovane età e di sesso femminile, soprattutto sugli arti inferiori, mentre nei pazienti di sesso maschile si presenta in genere sul tronco. Può svilupparsi sia come nuova formazione, sia dalla degenerazione di nei già presenti sulla pelle.
- Melanoma Nodulare: Questo tipo è più aggressivo e si caratterizza per una rapida crescita verticale, invadendo profondamente i tessuti fin dalle prime fasi. Si presenta tipicamente come una lesione cutanea in rilievo, con una forma a cupola e una consistenza solida, spesso di colore blu scuro, ma può anche essere rosso o rosa. Costituisce circa il 10-15% dei melanomi cutanei ed è più frequente negli uomini con più di 50 anni. La sua aggressività rende la diagnosi precoce ancora più critica.
- Lentigo Maligna Melanoma: Questa forma specifica di melanoma in situ cresce molto lentamente e si espande in superficie, occupando anche diversi centimetri di cute a partire dal suo centro. Si sviluppa tipicamente su aree cronicamente esposte al sole, come il viso, le orecchie e le braccia, soprattutto nelle persone anziane. La sua progressione è molto lenta, potendo richiedere anni per diventare invasivo. Si presenta come una macchia piatta, discromica, di colore olivastro o bruno con sfumature variabili, e può essere facilmente confusa con macchie solari o lentiggini.
- Melanoma Lentigginoso Acrale (MLA): Questa categoria comprende melanomi aggressivi e di non facile diagnosi, poiché spesso vengono scambiati per calli, verruche o piccoli traumi. La loro localizzazione tipica è infatti nelle mani, nei piedi e nelle mucose (genitali, naso, bocca). Il melanoma lentigginoso acrale coinvolge l’unghia di mani e piedi, e in particolare il letto ungueale. Tale localizzazione lo rende molto difficile da individuare precocemente. Può manifestarsi in tutte le posizioni possibili, ma è in genere più frequente nel pollice o nell’alluce. È inoltre maggiormente diffuso nei soggetti di origine orientale o con pelle scura.
Il Mio Medico - Come riconoscere il melanoma e le terapie di ultima generazione
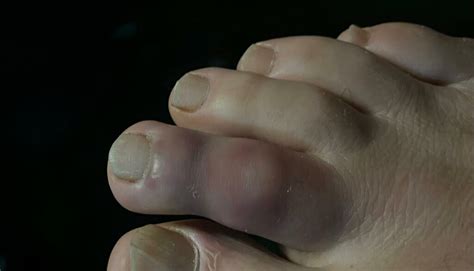
Melanoma delle Dita dei Piedi: Sintomi Specifici
Il melanoma che colpisce le dita dei piedi, in particolare sotto le unghie (melanoma subungueale) o sul letto ungueale, presenta sintomi che possono essere subdoli e facilmente trascurati. A differenza delle lesioni cutanee visibili, quelle sotto l'unghia possono inizialmente simulare traumi, ematomi, infezioni fungine o verruche.
I principali campanelli d'allarme per il melanoma delle dita dei piedi includono:
- Comparsa di una nuova macchia o pigmentazione sotto l'unghia: Questo è il segno più comune. Inizialmente può apparire come una striscia marrone o nera che si allarga gradualmente.
- Cambiamento nell'aspetto di una macchia preesistente: Se una macchia scura sotto l'unghia cambia dimensione, forma, colore o bordi nel tempo.
- Irregolarità della pigmentazione: La presenza di sfumature di colore diverse all'interno della macchia (marrone chiaro, marrone scuro, nero, bluastro, a volte anche rosato o biancastro).
- Bordi indistinti o frastagliati: La linea di demarcazione tra la pigmentazione e la pelle circostante non è netta.
- Crescita della lesione: Un aumento delle dimensioni della macchia o della pigmentazione.
- Sanguinamento o ulcerazione: La lesione può sanguinare spontaneamente o presentare un'area ulcerata, soprattutto se traumatizzata.
- Dolore o prurito: Sebbene non sempre presenti, dolore o prurito persistente in corrispondenza della lesione possono essere segnali di allarme.
- Alterazione della crescita dell'unghia: L'unghia può deformarsi, ispessirsi, scheggiarsi o sollevarsi dal letto ungueale.
- Diffusione della pigmentazione alla pelle circostante (segno di Hutchinson): La pigmentazione si estende oltre il margine dell'unghia, coinvolgendo la cuticola o la pelle del dito.
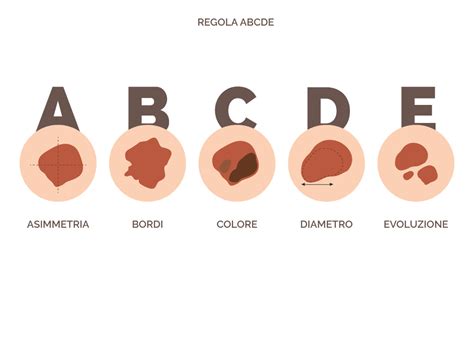
La regola ABCDE, utilizzata per riconoscere i melanomi cutanei, può essere adattata anche per le lesioni sotto ungueali:
- A (Asimmetria): La pigmentazione non è simmetrica.
- B (Bordi): I bordi sono irregolari o sfumati.
- C (Colore): Il colore è variabile, con diverse tonalità di marrone, nero o blu.
- D (Dimensioni): La macchia è più grande di 3 millimetri (considerando che le lesioni sotto ungueali sono spesso più piccole di quelle cutanee, è fondamentale monitorare qualsiasi cambiamento).
- E (Evoluzione): La lesione cambia nel tempo per dimensioni, forma, colore o presenta nuovi sintomi.
È fondamentale ricordare che il melanoma può svilupparsi anche su cute integra, senza la presenza di un neo preesistente.
Diagnosi del Melanoma delle Dita dei Piedi
La diagnosi precoce del melanoma delle dita dei piedi è essenziale per garantirne un trattamento efficace e migliorare le prospettive di guarigione. Data la difficoltà nel distinguere queste lesioni da condizioni benigne, un approccio diagnostico meticoloso è indispensabile.
- Auto-esame della pelle: Una consapevolezza dei propri nei e delle lesioni cutanee è il primo passo. È importante esaminare regolarmente la pelle dei piedi, comprese le aree sotto le unghie, prestando attenzione a qualsiasi cambiamento o nuova formazione sospetta.
- Visita dermatologica: Qualsiasi lesione sospetta sotto l'unghia o sul letto ungueale dovrebbe essere valutata da un dermatologo. Lo specialista effettuerà un esame visivo completo, prendendo in considerazione la storia clinica del paziente e i fattori di rischio.
- Dermatoscopia (o Dermoscopia): Questa tecnica non invasiva utilizza un dermatoscopio, uno strumento ottico che permette di ingrandire la lesione e illuminarla, rendendo visibili dettagli non percepibili a occhio nudo. La dermatoscopia è particolarmente utile per valutare le caratteristiche pigmentate delle lesioni sotto ungueali, aiutando a distinguere tra melanomi e lesioni benigne. In alcuni casi, può essere utilizzata la videodermatoscopia per registrare immagini e monitorare l'evoluzione delle lesioni nel tempo.
- Biopsia cutanea: Se la dermatoscopia suggerisce la presenza di un melanoma, l'unico modo per ottenere una diagnosi definitiva è attraverso una biopsia. La lesione sospetta viene prelevata chirurgicamente, solitamente in anestesia locale, e inviata a un laboratorio di anatomia patologica per l'analisi al microscopio. La biopsia può essere eseguita in toto (asportazione completa della lesione) o parziale (prelievo di una porzione della lesione), a seconda delle dimensioni e della localizzazione. L'esame istologico non solo conferma la diagnosi di melanoma, ma fornisce anche informazioni cruciali sulla profondità di invasione (spessore di Breslow), la presenza di ulcerazioni e altri parametri prognostici.
- Analisi molecolari: In alcuni casi, l'analisi del tessuto bioptizzato può includere test per identificare specifiche mutazioni genetiche (come quelle nei geni BRAF, MEK o c-KIT). Queste mutazioni sono importanti non solo per definire la prognosi, ma anche per guidare la scelta di terapie mirate.
- Stadiazione: Se la diagnosi di melanoma viene confermata, sono necessari ulteriori esami per determinare se il tumore si è diffuso ad altre parti del corpo (metastasi). Questi esami possono includere:
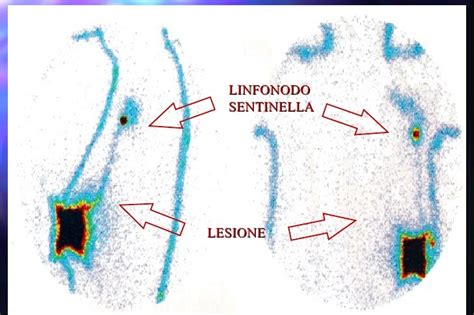
- Ecografia dei linfonodi regionali: Per valutare la presenza di metastasi nei linfonodi più vicini alla lesione.
- Biopsia del linfonodo sentinella: Una procedura chirurgica in cui viene identificato e rimosso il primo linfonodo che riceve il drenaggio linfatico dalla zona del melanoma primario. Se questo linfonodo è libero da cellule tumorali, è molto probabile che anche gli altri linfonodi siano indenni. Se invece contiene metastasi, può essere necessario rimuovere tutti i linfonodi dell'area interessata o considerare trattamenti adiuvanti.
- Imaging diagnostico: Radiografie del torace, TAC, PET o risonanza magnetica possono essere impiegate per valutare la presenza di metastasi a distanza in organi come polmoni, fegato, cervello o ossa.
La stadiazione del melanoma si basa sul sistema TNM, che considera le caratteristiche del tumore primario (T), il coinvolgimento dei linfonodi regionali (N) e la presenza di metastasi a distanza (M). La prognosi è strettamente correlata allo stadio della malattia, con diagnosi precoci e tumori superficiali che offrono le migliori possibilità di guarigione.
Trattamento del Melanoma delle Dita dei Piedi
Il trattamento del melanoma delle dita dei piedi, come per altre localizzazioni, dipende dallo stadio della malattia, dalla sua profondità, dalla presenza di metastasi e dalle condizioni generali del paziente. L'obiettivo primario è la rimozione completa del tumore e la prevenzione delle recidive.
Le principali opzioni terapeutiche includono:
Chirurgia: La chirurgia è il trattamento standard e spesso curativo per i melanomi in stadio iniziale.
- Escissione ampia (Radicalizzazione): Dopo la diagnosi di melanoma, la lesione viene rimossa chirurgicamente insieme a un margine di tessuto sano circostante. L'ampiezza di questo margine è determinata dallo spessore del melanoma (indice di Breslow) e da altri fattori di rischio. Per melanomi molto sottili (in situ) il margine può essere di 0,5-1 cm, mentre per melanomi più spessi può estendersi a 2 cm. In sedi particolari come il volto o le estremità, i margini possono essere ridotti per motivi estetici e funzionali. La profondità dell'escissione deve raggiungere lo strato sottocutaneo, fino a esporre la fascia muscolare.
- Biopsia del Linfonodo Sentinella: Come menzionato nella sezione diagnostica, questa procedura è indicata per melanomi con uno spessore superiore a 0,8 mm o spessori inferiori associati a ulcerazione. Fornisce informazioni prognostiche cruciali e guida le decisioni terapeutiche successive.
- Chirurgia delle Metastasi: In caso di metastasi in organi distanti, la chirurgia può essere utilizzata per rimuovere le lesioni secondarie, specialmente se sintomatiche o se offrono una possibilità di controllo della malattia.
Terapie Sistemiche: Per i melanomi in stadio avanzato o metastatico, sono disponibili trattamenti che agiscono a livello di tutto l'organismo.
- Immunoterapia: Questa terapia rivoluzionaria stimola il sistema immunitario del paziente a riconoscere e attaccare le cellule tumorali. Farmaci come gli inibitori dei checkpoint immunologici (anti PD-1, anti CTLA-4, anti LAG-3) hanno significativamente migliorato la sopravvivenza nei pazienti con melanoma metastatico, trasformando in alcuni casi una malattia incurabile in una condizione cronica o addirittura guarendola. L'immunoterapia può essere utilizzata anche come terapia adiuvante (dopo la chirurgia) per ridurre il rischio di recidiva in pazienti con melanoma in stadio III.
- Terapia a Bersaglio Molecolare (Targeted Therapy): Questa terapia utilizza farmaci specifici che agiscono contro mutazioni genetiche presenti nelle cellule tumorali, come la mutazione BRAFV600. È generalmente efficace e ben tollerata, ma può essere associata a recidive a distanza di tempo. Come l'immunoterapia, può essere impiegata anche in modalità adiuvante.
Radioterapia: Sebbene meno utilizzata come trattamento primario per il melanoma cutaneo rispetto ad altri tumori della pelle, la radioterapia può essere impiegata in casi specifici, ad esempio per trattare metastasi cerebrali o ossee sintomatiche, spesso in combinazione con altre terapie. Tecniche avanzate come la radioterapia stereotassica o la radiochirurgia permettono di somministrare dosi elevate di radiazioni in modo mirato, riducendo i danni ai tessuti sani.
Terapie Loco-regionali: In alcune situazioni, possono essere considerate terapie che somministrano farmaci a dosi elevate in aree isolate dell'organismo, come gli arti.
La scelta del trattamento più appropriato è sempre personalizzata e discussa in un team multidisciplinare di specialisti (dermatologo, oncologo, chirurgo, patologo).
Prevenzione del Melanoma delle Dita dei Piedi
La prevenzione del melanoma, inclusa la forma che colpisce le dita dei piedi, si basa principalmente sulla limitazione dell'esposizione ai raggi UV e sulla consapevolezza dei propri nei.
- Protezione solare: Evitare l'esposizione prolungata al sole, specialmente nelle ore centrali della giornata (10-16). Utilizzare creme solari con un alto fattore di protezione (SPF 30 o superiore), applicandole generosamente e rinnovandole frequentemente, soprattutto dopo il contatto con l'acqua. Indossare abbigliamento protettivo, cappelli a tesa larga e occhiali da sole.
- Evitare lampade e lettini abbronzanti: Queste fonti artificiali di raggi UV sono dannose e aumentano significativamente il rischio di melanoma.
- Auto-esame regolare: Controllare periodicamente la pelle, inclusi i piedi e le unghie, alla ricerca di cambiamenti sospetti.
- Consultare uno specialista: In caso di dubbi o di individuazione di lesioni sospette, rivolgersi tempestivamente a un dermatologo.
Il melanoma è una patologia seria, ma la prevenzione, la diagnosi precoce e i progressi nelle terapie offrono oggi speranze concrete per una gestione efficace e per migliorare la qualità di vita dei pazienti.
Il Mio Medico - Come riconoscere il melanoma e le terapie di ultima generazione
tags: #radicalizzazione #melanoma #dita #piedi