Le creme a base di cortisone, note anche come corticosteroidi topici, rappresentano una delle classi di farmaci dermatologici più ampiamente prescritte a livello globale. La loro potenza e rapidità nel mitigare infiammazioni, pruriti e arrossamenti le rende un valido alleato nella gestione di numerose condizioni cutanee, inclusa la psoriasi. Tuttavia, un utilizzo non corretto, prolungato o privo di supervisione medica può trasformare questi potenti strumenti terapeutici in una vera e propria "arma a doppio taglio". In questo articolo, approfondiremo quando è appropriato ricorrere all'uso di una crema cortisonica, quali sono i principali rischi associati all'abuso e come integrarla in modo sicuro all'interno di una routine dermatologica, con particolare attenzione alle esigenze di chi possiede una pelle sensibile, reattiva o affetta da dermatiti croniche.
Cosa Sono le Creme Cortisoniche
Le creme cortisoniche incorporano corticosteroidi sintetici, che sono derivati del cortisolo, un ormone naturalmente prodotto dalle ghiandole surrenali. Questi composti agiscono a livello cutaneo attraverso diversi meccanismi chiave:
- Riduzione dell'infiammazione: I corticosteroidi topici sopprimono la risposta infiammatoria locale, diminuendo il rossore, il gonfiore e il calore associati a diverse patologie cutanee.
- Blocco della risposta immunitaria locale: Interferiscono con la cascata di segnali che attivano il sistema immunitario a livello della pelle, riducendo così la reazione infiammatoria e il prurito.
- Attenuazione di prurito, gonfiore e rossore: Questi sono i sintomi più evidenti e fastidiosi di molte condizioni infiammatorie cutanee, e i corticosteroidi topici sono particolarmente efficaci nel fornire un rapido sollievo.
Questi farmaci sono disponibili in diverse potenze, classificate dalla Classe I (molto forte) alla Classe IV (lieve). La scelta della potenza più adeguata dipende da vari fattori, tra cui la gravità della patologia, l'età del paziente e la specifica area del corpo da trattare.
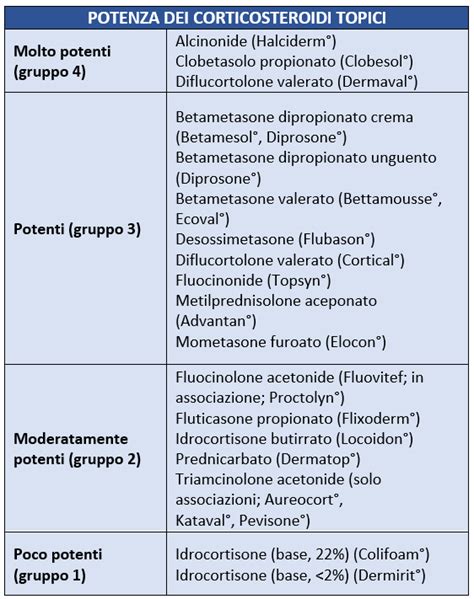
Quando è Indicato Usare una Crema Cortisonica
L'impiego delle creme cortisoniche trova indicazione in una serie di malattie infiammatorie della pelle, tra cui:
- Dermatite atopica (eczema): Una condizione cronica caratterizzata da prurito intenso, arrossamento e secchezza cutanea.
- Dermatite da contatto: Una reazione infiammatoria scatenata dal contatto con una sostanza irritante o allergenica.
- Psoriasi: Una malattia infiammatoria cronica autoimmune che colpisce aree più o meno estese del corpo come gomiti, ginocchia, regione lombosacrale, nuca e fronte nelle zone limitrofe all'attaccatura dei capelli. Gli effetti sulla pelle mostrano chiazze eritematose molto estese e ricoperte di squame argentate pruriginose.
- Lichen planus: Una condizione infiammatoria che può colpire pelle, capelli, unghie e mucose.
- Reazioni allergiche cutanee: Manifestazioni cutanee dovute a una risposta allergica a diversi stimoli.
- Punture di insetto con reazione infiammatoria: Le punture di insetti possono talvolta scatenare reazioni infiammatorie significative che beneficiano del trattamento cortisonico.
- Eczemi seborroici gravi: In queste forme più severe e solo nelle fasi acute, i corticosteroidi topici possono essere utilizzati per controllare l'infiammazione.
In queste situazioni, il cortisone topico può ridurre rapidamente i sintomi e migliorare significativamente la qualità della vita del paziente, a condizione che venga utilizzato per un periodo limitato e sotto stretto controllo medico.
Dove e Come si Applicano le Creme Cortisoniche
Le modalità d'uso delle creme cortisoniche variano in funzione del tipo di preparato e dell'area cutanea da trattare. Di seguito, alcune indicazioni generali:
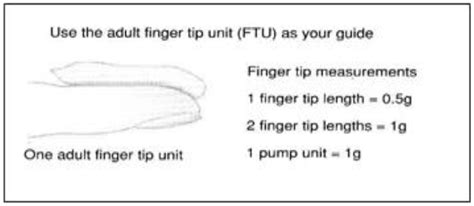
- Quantità: La quantità di crema da applicare viene comunemente misurata in FTU (Fingertip Unit). Un FTU corrisponde alla quantità di crema che fuoriesce da un tubetto quando questo viene spremuto lungo quanto l'ultima falange del dito indice. Questa unità di misura aiuta a standardizzare la dose e a evitare eccessi.
- Frequenza: Generalmente, l'applicazione è raccomandata una o due volte al giorno, per un periodo di tempo limitato, solitamente da 5 a 7 giorni, salvo diversa prescrizione medica. Prolungare l'applicazione oltre questi termini senza indicazione specialistica è fortemente sconsigliato.
- Zone delicate: Su aree cutanee particolarmente sensibili come il viso, le palpebre, le ascelle o la zona inguinale, è necessario utilizzare esclusivamente corticosteroidi di bassa potenza e per periodi di tempo estremamente brevi. La pelle di queste zone è più sottile e più suscettibile agli effetti collaterali.
- Infezioni cutanee: Le creme cortisoniche non devono essere applicate su cute affetta da infezioni (batteriche, fungine o virali) a meno che non siano formulate in combinazione con agenti antibatterici o antimicotici specifici per trattare contemporaneamente l'infezione e l'infiammazione.
Effetti Collaterali da Abuso delle Creme al Cortisone
L'uso eccessivo, prolungato o improprio dei corticosteroidi topici, soprattutto in assenza di una corretta indicazione medica, può portare all'insorgenza di una serie di effetti collaterali indesiderati, talvolta anche gravi:
- Assottigliamento cutaneo (atrofia): La pelle trattata cronicamente con cortisone può diventare più sottile, fragile, traslucida e maggiormente soggetta a lesioni, ecchimosi e lacerazioni.
- Capillari visibili (telangectasie): Soprattutto sul viso e su altre aree sensibili, possono comparire o diventare più evidenti piccoli vasi sanguigni superficiali, conferendo un aspetto reticolato alla pelle.
- Effetto rebound: L'interruzione brusca del trattamento dopo un uso prolungato può scatenare una ricomparsa dei sintomi, spesso in forma peggiorata rispetto alla condizione iniziale. Questo fenomeno rende difficile interrompere la terapia e può portare a un circolo vizioso di applicazione.
- Dermatite periorale o rosacea steroidea: Si tratta di reazioni cutanee paradossali che si manifestano con arrossamento, pustole e papule, prevalentemente localizzate intorno alla bocca e al naso, in seguito all'uso prolungato di corticosteroidi topici sul viso.
- Irsutismo locale: In alcune aree trattate, si può osservare un'eccessiva crescita di peli.
- Assorbimento sistemico: Sebbene raro, soprattutto in bambini piccoli o quando i prodotti vengono applicati su superfici corporee molto estese, una frazione del cortisone può essere assorbita nel circolo sanguigno, potendo causare effetti collaterali sistemici simili a quelli osservati con la terapia steroidea orale.
Questi rischi sottolineano l'importanza fondamentale di non auto-prescriversi corticosteroidi topici e di non utilizzarli per periodi prolungati senza un adeguato monitoraggio da parte di uno specialista.
Come Evitarne l'Abuso delle Creme al Cortisone
Per garantire un utilizzo sicuro ed efficace delle creme cortisoniche, riducendo al minimo il rischio di reazioni avverse e complicanze a lungo termine, è essenziale seguire alcune regole d'oro:
- Usale solo se prescritte dal medico: Anche se si presentano sintomi simili a quelli di precedenti episodi, ogni infiammazione cutanea può avere cause differenti. L'autodiagnosi può portare a trattamenti errati per patologie che richiedono approcci terapeutici specifici.
- Rispetta dosi e durata indicate: Non prolungare la terapia oltre quanto stabilito dal medico, anche se i sintomi persistono. I corticosteroidi topici non devono mai essere considerati una soluzione "cronica" senza supervisione specialistica. Se i miglioramenti sono lenti, è necessario rivalutare la terapia con il medico, piuttosto che estenderla arbitrariamente.
- Non sospendere bruscamente dopo un uso prolungato: La sospensione improvvisa, specialmente dopo un trattamento continuativo, può scatenare l'effetto rebound. In questi casi, il dermatologo può indicare un piano di riduzione graduale della dose.
- Evita il "fai da te" nei bambini: La pelle pediatrica è più sottile e più permeabile, il che aumenta il rischio di assorbimento sistemico del principio attivo. Qualsiasi trattamento a base di corticosteroidi nei bambini deve essere attentamente monitorato da uno specialista.
- Alterna con creme lenitive o riparatorie: Durante le pause terapeutiche o in aggiunta al trattamento cortisonico (se indicato dal medico), è utile impiegare prodotti formulati per rafforzare la barriera cutanea. Ingredienti come ceramidi, niacinamide, pantenolo o avena colloidale possono aiutare a ridurre la necessità di ricorrere nuovamente al cortisone.
- Segui con attenzione il follow-up dermatologico: Per patologie croniche come la dermatite atopica o la psoriasi, il monitoraggio regolare da parte del dermatologo è cruciale per adattare le terapie, prevenire abusi e impostare strategie di mantenimento efficaci a lungo termine.
Un uso consapevole e controllato dei corticosteroidi topici permette di massimizzare i loro benefici terapeutici, minimizzando al contempo i rischi associati. La comunicazione costante con il proprio dermatologo di fiducia è la chiave per una gestione ottimale.
Creme Cortisoniche e Skincare: È Possibile Combinarle?
L'integrazione delle creme cortisoniche in una routine di skincare quotidiana richiede estrema cautela. Durante il periodo di trattamento, è consigliabile semplificare la propria skincare, evitando l'uso di prodotti potenzialmente irritanti. Una routine di base suggerita potrebbe includere:
- Detergente delicato: Utilizzare un detergente privo di tensioattivi aggressivi che possa rispettare il film idrolipidico cutaneo.
- Applicazione del cortisonico: Applicare la crema cortisonica esclusivamente sulle zone interessate, seguendo le indicazioni mediche.
- Crema idratante barriera: Successivamente, applicare una crema idratante e riparatrice su tutto il viso o corpo. In alcuni casi, il medico potrebbe indicare di applicarla anche sopra il cortisonico.
- Evitare attivi potenzialmente irritanti: Durante il trattamento, è opportuno sospendere l'uso di esfolianti chimici (come acidi AHA/BHA) e retinoidi, che potrebbero aumentare l'irritazione cutanea.
Al termine della terapia cortisonica, è possibile reintrodurre gradualmente una routine di skincare più completa, sempre in accordo con il parere del dermatologo.
Quando Rivolgersi al Dermatologo se la Pelle Peggiora con la Crema Cortisonica
Sebbene le creme cortisoniche siano strumenti efficaci, ci sono situazioni in cui è imperativo interrompere l'autotrattamento e consultare uno specialista:
- I sintomi non migliorano dopo 5-7 giorni: Se l'infiammazione persiste o si ripresenta subito dopo aver sospeso la crema, potrebbe essere necessaria una diagnosi alternativa o un approccio terapeutico differente. Prolungare l'uso del cortisone senza controllo può peggiorare la condizione.
- Il rossore peggiora o compaiono vescicole, pustole o croste: Questi segni possono indicare una dermatite da contatto indotta dal farmaco stesso, oppure una sovrainfezione batterica, fungina o virale, che richiede una terapia specifica.
- Desquamazione, bruciore o prurito insolito: Se la pelle manifesta segni di deterioramento strutturale (screpolature, assottigliamento, prurito continuo, ipersensibilità) nonostante l'uso della crema, ciò suggerisce che la barriera cutanea è compromessa e necessita di essere ripristinata con altri metodi.
- Difficoltà a interrompere il trattamento: Alcuni pazienti possono sviluppare una sorta di dipendenza dai corticosteroidi topici, con un peggioramento immediato dei sintomi alla sospensione. In questi casi, è necessaria una strategia di "tapering" (riduzione graduale) e l'introduzione di trattamenti sostitutivi.
- Presenza di macchie scure, pelle fragile o capillari visibili: Questi sono segnali di un uso cronico non adeguatamente monitorato e richiedono una valutazione specialistica per prevenire danni permanenti.
Rivolgersi tempestivamente al dermatologo è il modo più efficace per correggere eventuali abusi, prevenire complicazioni e impostare una cura personalizzata e mirata.
La Psoriasi: Una Panoramica Approfondita
La psoriasi è una malattia infiammatoria cronica autoimmune che colpisce la pelle. Si caratterizza per la formazione di placche eritematose, ovvero aree di pelle arrossata e ispessita, ricoperte da squame biancastre o argentate. Queste lesioni si localizzano tipicamente su gomiti, ginocchia, regione lombosacrale, cuoio capelluto e altre aree del corpo.
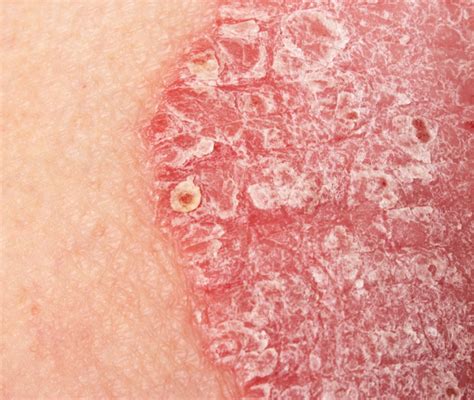
Le placche psoriasiche sono il risultato di un'accelerazione anomala del ciclo di vita delle cellule della pelle (cheratinociti). Normalmente, questo ricambio cellulare avviene nell'arco di circa 26-28 giorni. Nella psoriasi, questo processo si riduce drasticamente a circa 7 giorni, portando a un accumulo di cellule morte sulla superficie cutanea, che forma le caratteristiche squame.
Le cause esatte della psoriasi non sono ancora completamente comprese, ma si ritiene che sia il risultato di una complessa interazione tra diversi fattori, tra cui:
- Predisposizione genetica: Esiste una componente ereditaria nella suscettibilità a sviluppare la psoriasi.
- Disfunzione del sistema immunitario: Il sistema immunitario, in particolare i linfociti T, gioca un ruolo centrale nell'innescare e mantenere l'infiammazione.
- Fattori scatenanti: Infezioni (come lo streptococco), traumi cutanei (fenomeno di Koebner), stress, farmaci e agenti ambientali possono agire come trigger in soggetti predisposti.
La psoriasi non è solo una condizione cutanea; può essere associata ad altre patologie, come l'artrite psoriasica (un'infiammazione delle articolazioni), malattie cardiovascolari, diabete e sindrome metabolica, sottolineando la sua natura sistemica.
Il 29 ottobre di ogni anno si celebra la Giornata Mondiale della Psoriasi, un'occasione importante per aumentare la consapevolezza su questa patologia che colpisce milioni di persone in tutto il mondo. Sebbene non esista una cura definitiva, esistono diverse strategie terapeutiche efficaci per controllarne i sintomi e migliorare la qualità della vita dei pazienti.
Terapie per la Psoriasi: Un Approccio Multidisciplinare
La gestione della psoriasi si avvale di un approccio terapeutico che può essere suddiviso in tre categorie principali:
1. Terapia Locale
Questa è la prima linea di trattamento per le forme lievi e moderate di psoriasi e prevede l'applicazione di farmaci direttamente sulle lesioni cutanee. Le creme e gli unguenti sono formulati con principi attivi mirati a ridurre l'infiammazione, la proliferazione cellulare e la desquamazione. Tra i componenti più comuni troviamo:
- Corticosteroidi topici: Come già discusso, sono potenti antinfiammatori e immunosoppressori locali, efficaci nel ridurre rapidamente rossore e prurito. Il clobetasolo, ad esempio, è un corticosteroide di elevata potenza spesso utilizzato nel trattamento della psoriasi per la sua azione antipruriginosa, antinfiammatoria e vasocostrittrice. È disponibile in diverse formulazioni, tra cui creme, lozioni, schiume e spray. Tuttavia, il loro uso deve essere circoscritto nel tempo per evitare gli effetti collaterali già menzionati.
- Derivati della Vitamina D (Calcipotriolo, Tacalcitolo, Calcitriolo): Questi composti agiscono inibendo la proliferazione dei cheratinociti e promuovendone la corretta maturazione, normalizzando così il turnover cellulare. Il calcipotriolo, un analogo sintetico della vitamina D3, è ampiamente utilizzato e generalmente ben tollerato, con un basso rischio di effetti collaterali significativi. Il calcitriolo, invece, è un metabolita attivo della vitamina D3, noto per le sue potenti proprietà antiproliferative.
- Urea: L'urea, specialmente in concentrazioni al 5%, è un eccellente agente cheratolitico e idratante. Aiuta a normalizzare il turnover cellulare, a levigare gli ispessimenti e le ipercheratosi, riducendo la formazione di tagli e squame e contribuendo a idratare intensamente la pelle. La combinazione quotidiana di un detergente delicato e una crema riparatrice con urea può diminuire significativamente i segni della psoriasi e ridurre irritazioni e bruciori.
- Retinoidi (Tazarotene): Appartengono alla famiglia dei retinoidi e agiscono normalizzando la proliferazione delle cellule cutanee. Il tazarotene, in particolare, è considerato un valido trattamento topico per la psoriasi a placche, offrendo un buon profilo di sicurezza.
- Agenti cheratolitici: Sostanze come l'acido salicilico o l'urea aiutano a rimuovere le squame in eccesso, migliorando la penetrazione degli altri farmaci topici.
- Zinco piritione: Questo composto è noto per le sue proprietà antipruriginose, antinfiammatorie e antibatteriche. È efficace nel trattamento di condizioni cutanee croniche come la psoriasi a placche lieve-moderata, la dermatite seborroica e l'eczema. Diversi studi hanno confermato la sua efficacia anche nel trattamento della forfora.
- Nanosilicone (Nanosan): Rappresenta una nuova opzione terapeutica per le forme lievi-moderate di psoriasi che interessano zone sensibili del corpo. Essendo una forma semplice di silicio, possiede una grande capacità di assorbimento rapido e penetrazione nelle cellule dell'epidermide.
La combinazione di questi principi attivi, spesso presente in prodotti formulati specificamente per la psoriasi, mira a un sollievo sintomatico e a un miglioramento della condizione cutanea.
2. Fototerapia
La fototerapia, o terapia con luce, sfrutta l'esposizione controllata a specifici tipi di radiazioni ultraviolette (UV) per trattare la psoriasi.
- PUVA (Psoraleni più raggi UVA): Questo trattamento combina l'assunzione di un farmaco fotosensibilizzante (psoralene) con l'esposizione a raggi UVA.
- UVB-NB (Narrow Band UVB): Questa modalità utilizza raggi UVB a banda stretta, che si sono dimostrati particolarmente efficaci nel ridurre l'infiammazione e la proliferazione dei cheratinociti.
- Luce monocromatica a eccimeri: Questo trattamento impiega radiazioni con una lunghezza d'onda specifica di 308 nm. Viene eseguito in ambiente ospedaliero e la sua efficacia diventa apprezzabile dopo un certo numero di sedute.
Sebbene la fototerapia possa essere molto efficace, è importante essere consapevoli dei potenziali effetti collaterali a lungo termine, tra cui l'invecchiamento cutaneo precoce e un aumentato rischio di tumore della pelle.
3. Terapia Sistemica
Le terapie sistemiche sono riservate alle forme severe di psoriasi, quando i trattamenti topici e la fototerapia non sono sufficienti o non sono praticabili. Questi farmaci vengono assunti per via orale o iniettabile e agiscono sull'intero organismo.
Farmaci tradizionali:
- Retinoidi: Simili ai retinoidi topici, ma somministrati per via orale, normalizzano la crescita cellulare.
- Ciclosporina: Un potente immunosoppressore che riduce l'attività del sistema immunitario.
- Metotrexato: Un farmaco che rallenta la crescita delle cellule cutanee e riduce l'infiammazione.
- Apremilast (Otezla): Blocca l'azione di un enzima (PDE-4) coinvolto nei processi infiammatori che causano la psoriasi e l'artrite psoriasica. Viene somministrato per via orale.
- Dimetilfumarato (DMF) / Esteri dell'acido fumarico (FAE): Questi composti hanno dimostrato effetti benefici nel trattamento della psoriasi e sono considerati una buona integrazione alle terapie orali standard.
Farmaci biologici: Rappresentano una delle più grandi innovazioni nella gestione della psoriasi degli ultimi anni. Questi farmaci sono molecole prodotte con biotecnologie avanzate che agiscono in modo molto mirato sul sistema immunitario, bloccando specifiche citochine o cellule infiammatorie. La loro elevata selettività d'azione consente di ottenere notevole efficacia in tempi brevi, con una riduzione degli effetti collaterali rispetto alle terapie tradizionali.
Tra i farmaci biologici più utilizzati per la psoriasi e l'artrite psoriasica troviamo:
Inibitori del TNF-alfa:
- Infliximab (Remicade): Un anticorpo monoclonale che neutralizza il Tumor Necrosis Factor-alfa (TNF-alfa), una citochina pro-infiammatoria chiave nella psoriasi. Somministrato per via endovenosa.
- Etanercept (Enbrel): Una proteina di fusione che agisce come recettore solubile per il TNF-alfa. Somministrato tramite iniezioni sottocutanee.
- Adalimumab (Humira): Un anticorpo monoclonale che mira specificamente al TNF-alfa. Somministrato per via sottocutanea.
Inibitori delle interleuchine (IL):
- Ustekinumab (Stelara): Un anticorpo monoclonale che blocca le interleuchine IL-12 e IL-23, importanti nella patogenesi della psoriasi. Somministrato per via sottocutanea.
- Secukinumab (Cosentyx): Un anticorpo monoclonale che neutralizza l'interleuchina IL-17A, una citochina pro-infiammatoria centrale nella psoriasi. Somministrato per via sottocutanea.
- Ixekizumab (Taltz): Un altro anticorpo monoclonale che inibisce l'IL-17A. Somministrato per via sottocutanea.
- Brodalumab (Kyntheum): Anch'esso un anticorpo monoclonale che agisce bloccando il recettore dell'IL-17A. Somministrato per via sottocutanea.
Inibitori dell'IL-23:
- Guselkumab, Tildrakizumab, Risankizumab: Questi farmaci appartengono a una classe più recente che mira specificamente all'interleuchina 23, un altro attore chiave nel processo infiammatorio della psoriasi.
COME FUNZIONANO I FARMACI BIOLOGICI: PRO E CONTRO
Biosimilari: Una Nuova Frontiera
Con la scadenza dei brevetti di molti farmaci biologici, sono entrati in commercio i biosimilari. Un biosimilare è un medicinale biologico sviluppato con biotecnologie simili a un farmaco biologico già esistente (l'originatore) e che deve dimostrare pari efficacia e sicurezza attraverso studi clinici comparativi.
È fondamentale non confondere i biosimilari con i farmaci generici. Mentre i generici sono copie esatte di farmaci chimici tradizionali, i biosimilari sono riproduzioni di farmaci biologici complessi, che pur essendo molto simili, non sono identici all'originatore a causa della complessità della loro produzione.
L'Agenzia Europea per i Medicinali (EMA) ha stabilito un quadro normativo specifico per l'approvazione dei biosimilari, basato sulla dimostrazione della comparabilità con il farmaco di riferimento. La farmacovigilanza gioca un ruolo cruciale nel monitorare il potenziale immunogenico di questi farmaci.
La disponibilità dei biosimilari può rappresentare un'opportunità di risparmio economico per i sistemi sanitari e ampliare l'accesso alle terapie biologiche, spesso limitate dal costo elevato. Tuttavia, la decisione di utilizzare un biosimilare o il farmaco biologico originario spetta al medico curante, che valuterà la situazione clinica del paziente.
Approcci Terapeutici Alternativi e Complementari
Oltre alle terapie convenzionali, alcune persone trovano beneficio da approcci complementari:
- Cura sul Mar Morto: Le acque e i fanghi del Mar Morto, grazie alla loro elevata concentrazione salina e minerale, sono da tempo riconosciuti per le loro proprietà benefiche sulla pelle affetta da psoriasi. L'ambiente unico del Mar Morto, situato a circa 400 metri sotto il livello del mare, offre condizioni ideali per trattamenti dermatologici.
- Ingredienti dermoaffini e coadiuvanti cosmetici: L'utilizzo di prodotti cosmetici formulati con ingredienti dermoaffini, che la pelle riconosce e assimila facilmente, può favorire la naturale rigenerazione cutanea senza aggredirla. Questi prodotti possono aiutare ad attenuare e ridurre l'insorgenza di ipercheratosi e desquamazione, supportando le terapie mediche.
La gestione della psoriasi richiede un approccio personalizzato, che combini le terapie mediche con uno stile di vita sano e, quando appropriato, con approcci complementari, sempre sotto la guida di un dermatologo esperto.