La gestione del melanoma, una forma aggressiva di cancro della pelle, richiede un'attenta stadiazione per determinare la sua estensione e pianificare il trattamento più efficace. Un elemento chiave in questo processo diagnostico è la valutazione dei linfonodi regionali, poiché la diffusione del melanoma a queste strutture può indicare una prognosi peggiore e influenzare le decisioni terapeutiche. La linfoscintigrafia del linfonodo sentinella (SLNB) rappresenta una procedura minimamente invasiva e di fondamentale importanza per identificare con precisione se le cellule tumorali si sono diffuse ai linfonodi più vicini alla sede del melanoma primario. Questa tecnica non solo fornisce informazioni prognostiche vitali, ma contribuisce anche a evitare interventi chirurgici più estesi e potenzialmente non necessari, migliorando così l'approccio terapeutico complessivo.
Comprendere il Linfonodo Sentinella
Il concetto di linfonodo sentinella si basa sulla comprensione dell'anatomia del sistema linfatico. Il sistema linfatico è una rete di vasi che trasportano la linfa, un fluido chiaro contenente globuli bianchi, attraverso il corpo. I linfonodi sono piccole ghiandole a forma di fagiolo situate lungo questi vasi, che agiscono come filtri, rimuovendo sostanze estranee, agenti patogeni e cellule anomale. In caso di tumore, le prime cellule che possono diffondersi sono quelle che drenano dalla sede del tumore primario. Il linfonodo sentinella è definito come la prima stazione linfonodale che riceve la linfa da un tumore primitivo. Pertanto, se le cellule tumorali si sono diffuse dal melanoma, è più probabile che si trovino inizialmente in questo linfonodo.
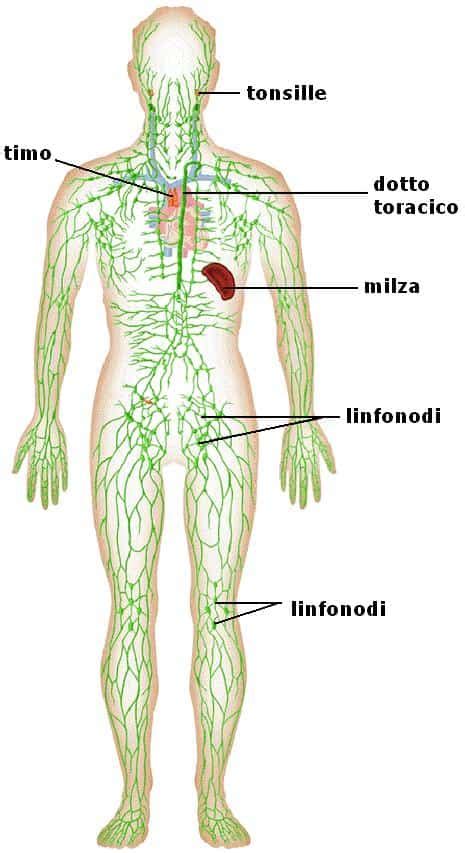
L'identificazione e l'analisi del linfonodo sentinella sono cruciali perché:
- Individuazione precoce delle metastasi: Permette di rilevare la presenza di cellule tumorali nei linfonodi regionali nelle fasi iniziali della malattia.
- Determinazione della prognosi: La presenza o l'assenza di metastasi nel linfonodo sentinella è un forte indicatore della prognosi del paziente.
- Guida alla terapia: I risultati della SLNB influenzano le decisioni sul trattamento successivo, come la necessità di una dissezione linfonodale di completamento (CLND) o l'indicazione a terapie sistemiche.
- Minimizzazione dell'overtreatment: Evita la rimozione indiscriminata di tutti i linfonodi regionali, procedura che può comportare effetti collaterali significativi come il linfedema.
La Linfoscintigrafia: Procedura e Fasi
La linfoscintigrafia è una tecnica di imaging medico nucleare impiegata per visualizzare il sistema linfatico e identificare il linfonodo sentinella. La procedura si articola in diverse fasi sequenziali:
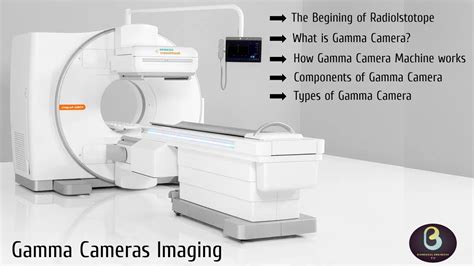
Somministrazione del Radiofarmaco: Il processo inizia con la somministrazione di una sostanza debolmente radioattiva, nota come radiofarmaco. A differenza dei mezzi di contrasto iodati, questo radiofarmaco non causa disturbi o reazioni allergiche. Le radiazioni emesse dal radiofarmaco sono invisibili all'occhio umano ma vengono rilevate da un'apparecchiatura specializzata chiamata gamma-camera.
Attesa: Dopo la somministrazione, il paziente viene fatto accomodare in una sala d'attesa dedicata per un periodo di circa 5-15 minuti. Durante questo intervallo, il radiofarmaco si distribuisce lungo i vasi linfatici, seguendo il naturale drenaggio linfatico dall'area di iniezione. Il tempo di attesa può variare da decine di minuti a un paio d'ore, a seconda della sede di iniezione e delle caratteristiche individuali del paziente.
Acquisizione delle Immagini: Una volta che il radiofarmaco ha raggiunto il linfonodo sentinella, vengono acquisite le immagini mediante la gamma-camera. Il paziente viene fatto sdraiare su un lettino sotto l'apparecchiatura, che rileva le radiazioni emesse dal radiofarmaco e le trasforma in immagini dettagliate del sistema linfatico.
Identificazione e Segnalazione del Linfonodo: Il linfonodo sentinella, una volta identificato tramite la gamma-camera, viene segnalato esternamente sulla superficie cutanea corrispondente con un segno indelebile (solitamente una penna dermografica). Questo segno serve come guida per il chirurgo durante l'intervento.
Interpretazione del Risultato: Il medico nucleare interpreta le immagini acquisite per confermare la localizzazione del linfonodo sentinella.
Applicazioni della Linfoscintigrafia
Sebbene la linfoscintigrafia sia ampiamente utilizzata per la ricerca del linfonodo sentinella nei pazienti con melanoma, la sua applicazione si estende anche ad altre patologie oncologiche, come il tumore della mammella, e per indagare le cause di linfedema.
Ricerca della causa di Linfedema:Nel caso di linfedema degli arti superiori o inferiori, il radiofarmaco viene somministrato tramite due iniezioni nella prima piega interdigitale di entrambe le mani o piedi, a seconda della localizzazione dell'edema. Il paziente si trova in posizione supina direttamente sotto la gamma-camera. Questa procedura aiuta a identificare la sede di interruzione delle vie linfatiche superficiali e profonde che sono causa del gonfiore anomalo.
Indicazioni per la Biopsia del Linfonodo Sentinella nel Melanoma
L'indicazione alla biopsia del linfonodo sentinella nel melanoma non è universale e dipende da diversi fattori, principalmente dallo spessore del tumore (indice di Breslow) e dalla presenza di altre caratteristiche istologiche sfavorevoli.
In generale, la procedura è raccomandata per melanomi con le seguenti caratteristiche:
- Spessore superiore a 0,8 mm: Indipendentemente da altre caratteristiche.
- Spessore inferiore a 0,8 mm ma associato a ulcerazione: L'ulcerazione della superficie del tumore è un fattore prognostico negativo significativo.
- Melanomi in stadio pT1b o superiore: Questo stadio include melanomi con spessore maggiore o uguale a 0,8 mm, o melanomi più sottili ma ulcerati.
La biopsia del linfonodo sentinella non è generalmente raccomandata per:
- Melanomi in stadio precoce ("in situ"): Questi tumori sono confinati all'epidermide e non hanno il potenziale di metastatizzare.
- Melanomi in stadio pT1a: Melanomi con spessore inferiore a 0,8 mm e senza ulcerazione. In questi casi, il rischio di metastasi linfonodali è molto basso, e il beneficio della SLNB è considerato limitato rispetto ai potenziali rischi e costi.
Le linee guida NCCN (National Comprehensive Cancer Network) forniscono ulteriori indicazioni, suggerendo che la ricerca del linfonodo sentinella possa essere considerata su base individuale per melanomi con spessore compreso tra 0,75 e < 1 mm. È raccomandata per tutti i melanomi con spessore < 1 mm con almeno 1 mitosi/mm² o ulcerati, e per tutti i melanomi con spessore compreso tra 1 e 4 mm. Per melanomi di spessore > 4 mm (stadio T4), la SLNB può essere raccomandata a scopo di stadiazione e per facilitare il controllo loco-regionale.
È fondamentale che la decisione di eseguire la biopsia del linfonodo sentinella venga discussa in un contesto multidisciplinare, considerando variabili prognostiche aggiuntive come l'età del paziente, il sesso e la sede della lesione.

Il Ruolo della Chirurgia e l'Approccio Combinato
La linfoscintigrafia è solo la prima parte della procedura SLNB. La seconda fase è la chirurgia per l'asportazione del linfonodo sentinella.
Procedura Chirurgica:Dopo aver completato la mappatura linfatica con la linfoscintigrafia, il chirurgo procede all'intervento. Spesso, viene somministrato un secondo agente, un colorante blu, che migra verso i linfonodi sentinella e li rende visibili. L'uso combinato della tecnica radioguidata (basata sulla localizzazione del radiofarmaco) e del colorante blu aumenta l'accuratezza nell'identificazione dei linfonodi sentinella.
Il chirurgo identifica e rimuove i linfonodi sentinella, che vengono poi inviati a un anatomopatologo o dermatopatologo per l'esame istologico al microscopio. Questo esame è fondamentale per determinare la presenza di cellule metastatiche.
Escissione Ampiamente Locale (WLE) vs. Melanoma Management Surgery (MMS):Queste procedure chirurgiche sono correlate alla gestione del melanoma primario. L'Escissione Ampiamente Locale (WLE) prevede la rimozione del melanoma, del sito della biopsia originale e di un margine di tessuto sano circostante. La Melanoma Management Surgery (MMS) è un termine più generale che può includere la WLE e, se indicato, la SLNB e/o la dissezione linfonodale.
Gestione dei Linfonodi Sentinella Positivi:Se i linfonodi sentinella esaminati non mostrano segni di melanoma, si presume che il cancro non si sia diffuso ai linfonodi rimanenti, e solitamente non è necessario un ulteriore intervento chirurgico sui linfonodi. Tuttavia, se uno o più linfonodi sentinella risultano positivi per il melanoma, i linfonodi rimanenti in quella stazione linfatica possono essere rimossi attraverso una procedura chiamata dissezione linfonodale di completamento (CLND). Questa procedura ha lo scopo di rimuovere tutte le potenziali sedi di diffusione del cancro, ma comporta un rischio maggiore di complicanze, come il linfedema cronico.
Alternative Diagnostiche e Sviluppi Futuri
Sebbene la linfoscintigrafia con tecnezio (Tc) sia stata lo standard per la SLNB, l'imaging a fluorescenza nel vicino infrarosso (NIR) con verde indocianina (ICG) sta emergendo come un'alternativa promettente. Studi hanno dimostrato che il NIR-ICG può essere un'alternativa non inferiore alla linfoscintigrafia convenzionale per il rilevamento dei linfonodi sentinella nei pazienti con melanoma cutaneo clinicamente non metastatico. Sebbene il Tc possa identificare un numero leggermente maggiore di SLN, non sono state riscontrate differenze significative nei tassi di pazienti metastatici o nei tassi di falsi negativi tra le due tecniche.
Ulteriori ricerche e studi randomizzati controllati sono necessari per confermare questi risultati, in particolare per quanto riguarda l'efficacia dell'identificazione preoperatoria e transcutanea del bacino linfonodale interessato. Questi sviluppi potrebbero portare a tecniche di imaging ancora più precise e meno invasive in futuro.
Cos’è un linfonodo sentinella e come si identifica?
Considerazioni Specifiche e Gestione del Paziente
Pazienti in Gravidanza e Allattamento:La linfoscintigrafia può essere eseguita in donne in gravidanza, ma con precauzione. Se si sospetta o si accerta una gravidanza, la paziente deve informare il medico nucleare. Il medico valuterà la necessità clinica dell'esame e discuterà la stima della dose di radiazioni somministrata al feto. Nelle donne che allattano, potrebbe essere necessaria una temporanea sospensione dell'allattamento. Alcuni lavori suggeriscono che la procedura di ricerca e asportazione del linfonodo sentinella sia sicura anche in donne in gravidanza, sebbene si consigli precauzionalmente di attendere la fine del primo trimestre.
Melanomi Sottili e il Dibattito sulla SLNB:Per i melanomi sottili (spessore inferiore a 0,8 mm o 1 mm), l'indicazione alla SLNB è oggetto di continuo dibattito internazionale. Mentre alcune linee guida raccomandano la procedura per melanomi pT1b o superiori, altri studi e revisioni suggeriscono che per melanomi molto sottili senza ulcerazione (stadio pT1a), il rischio di metastasi sia così basso da rendere la SLNB potenzialmente superflua e comportare un "overtreatment". L'ottima prognosi di questi melanomi, con tassi di sopravvivenza a 10 anni molto elevati (come il 97%), suggerisce che l'esecuzione della linfoscintigrafia e la successiva asportazione del linfonodo sentinella potrebbero comportare un'esposizione non necessaria a radiazioni ionizzanti e un intervento chirurgico non indispensabile. La decisione deve essere sempre personalizzata e basata su una valutazione multidisciplinare.
Tempistica della SLNB:Nonostante le linee guida raccomandino la ricerca del linfonodo sentinella per melanomi a partire da pT1b, non vi sono ancora indicazioni definitive sull'esatta tempistica della sua esecuzione. Uno studio retrospettivo su oltre 10.000 pazienti ha analizzato l'impatto della tempistica e ha concluso che l'esecuzione del linfonodo sentinella entro o dopo 31 giorni dall'asportazione del melanoma non influenzava la sopravvivenza dei soggetti con melanoma.
Considerazioni sulla Sicurezza e Efficacia:La linfoscintigrafia è considerata una procedura sicura e non dolorosa. Il radiofarmaco utilizzato è in quantità minime, ha un'emivita breve e non causa effetti collaterali o reazioni allergiche. L'esposizione del paziente alle radiazioni ionizzanti è molto bassa, paragonabile a quella di altre indagini diagnostiche mediche. La combinazione di tecniche (radioguidata e colorante blu) si è dimostrata più accurata rispetto all'uso di una sola metodica.
In conclusione, la linfoscintigrafia del linfonodo sentinella rappresenta un pilastro diagnostico nella gestione del melanoma. La sua capacità di identificare con precisione la diffusione del tumore ai linfonodi regionali consente una stadiazione accurata, una prognosi più precisa e una pianificazione terapeutica ottimizzata, minimizzando al contempo interventi chirurgici non necessari. La continua ricerca e l'evoluzione delle tecniche promettono ulteriori miglioramenti in termini di accuratezza e minimizzazione dell'invasività.
È importante ricordare che tutte le informazioni fornite non sostituiscono la valutazione e il giudizio di un professionista sanitario qualificato. La prevenzione primaria, attraverso un'esposizione solare controllata e regolari controlli dermatologici per il monitoraggio dei nei, rimane la strategia fondamentale nella lotta contro il melanoma.
tags: #scintigrafia #linfonodo #sentinella #melanoma