Il melanoma nodulare rappresenta una delle forme più aggressive e temibili di tumore della pelle. Originato dai melanociti, le cellule deputate alla produzione di melanina, questo tipo di melanoma è caratterizzato da una rapida crescita verticale e da una spiccata tendenza a sviluppare metastasi. La sua insorgenza, spesso improvvisa e priva delle classiche caratteristiche "ABCDE" tipiche di altri melanomi, rende la diagnosi precoce una sfida ma, al contempo, un elemento cruciale per migliorare la prognosi.
Comprendere il Melanoma Nodulare: Caratteristiche e Aggressività
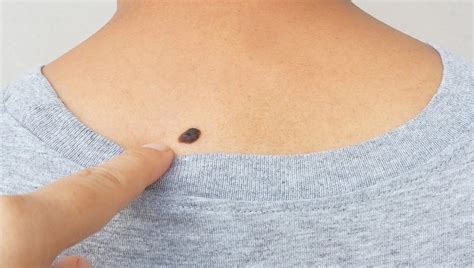
Il melanoma nodulare si distingue per la sua crescita prevalentemente in profondità (crescita verticale) fin dalle prime fasi, senza una significativa fase di crescita radiale superficiale. Questo comportamento lo rende particolarmente insidioso, poiché può invadere rapidamente gli strati più profondi della pelle e raggiungere i vasi sanguigni e linfatici, facilitando la diffusione a distanza. A differenza di altre forme di melanoma, il melanoma nodulare può manifestarsi come un nodulo o una papula rialzata, la cui colorazione può variare dal nero-bluastro al rosso, al rosa, o persino essere privo di pigmento (melanoma amelanotico), rendendolo talvolta confondibile con lesioni cutanee benigne come brufoli o lesioni acneiche.
Melanomi: le differenze contano
La sua aggressività si riflette anche in una prognosi generalmente più severa rispetto ad altre tipologie di melanoma, con una mortalità elevata nei primi cinque anni dalla diagnosi, soprattutto se la diagnosi non avviene in maniera estremamente precoce, idealmente entro i primi due mesi dalla comparsa della lesione. Si stima che il melanoma nodulare rappresenti circa il 10-15% dei melanomi cutanei nella popolazione caucasica, ma la sua pericolosità è proporzionale alla sua capacità di sviluppare metastasi.
Fattori di Rischio e Cause Potenziali
Sebbene la causa esatta del melanoma nodulare non sia ancora del tutto chiarita, la ricerca scientifica ha identificato una serie di fattori che possono aumentare significativamente il rischio di sviluppare questa patologia. L'esposizione prolungata e, soprattutto, intermittente e intensa ai raggi ultravioletti (UV) del sole o di fonti artificiali come i lettini abbronzanti è considerata un fattore scatenante primario. I raggi UVA e UVB danneggiano il DNA dei melanociti, inducendo mutazioni in geni chiave che possono innescare una proliferazione cellulare deregolata. L'Organizzazione Mondiale della Sanità ha classificato l'uso di lampade e lettini solari come cancerogeno di gruppo 1, evidenziando il rischio associato all'esposizione ai raggi UV artificiali.
La predisposizione genetica gioca un ruolo cruciale. Individui con una storia familiare di melanoma o altri tumori della pelle presentano un rischio maggiore. Mutazioni in geni come CDKN2A sono state collegate a una maggiore probabilità di sviluppare il melanoma. Inoltre, la presenza di un numero elevato di nevi melanocitici (oltre 50) o la presenza di nevi atipici (displastici) sono importanti indicatori di rischio. Condizioni di immunosoppressione, congenite o acquisite, possono indebolire le difese immunitarie e aumentare la suscettibilità ai tumori della pelle.
Le scelte di vita quotidiano possono altresì influenzare il rischio. Fattori come il fumo, l'eccessivo consumo di alcol e una dieta povera di antiossidanti possono compromettere il sistema immunitario. È interessante notare come, a differenza di altri tipi di melanoma, la relazione tra il melanoma nodulare e l'esposizione ai raggi UV non sia sempre così netta; questo tumore sembra manifestarsi talvolta in persone con scarso fotoinvecchiamento cutaneo e in sedi generalmente poco esposte ai raggi UV, suggerendo una possibile multifattorialità delle cause.
Riconoscere i Sintomi: I Primi Segnali d'Allarme
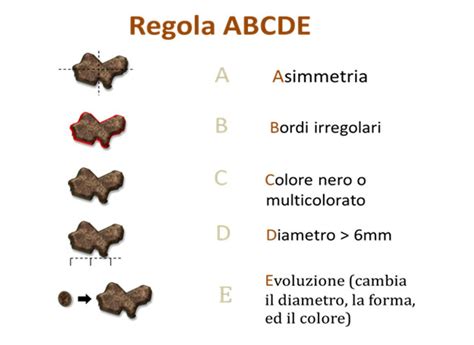
Identificare un melanoma nodulare nelle sue fasi iniziali è fondamentale per garantire un trattamento efficace. A differenza di altri melanomi che seguono la regola dell'ABCDE (Asimmetria, Bordi irregolari, Colore disomogeneo, Diametro maggiore di 6 mm, Evoluzione), il melanoma nodulare può presentarsi in modo più subdolo. I primi segni possono includere:
- Comparsa di un nodulo: Una lesione cutanea rialzata, simile a un piccolo grumo, che cresce rapidamente.
- Variazioni di colore: Sebbene spesso scuro, può essere anche rosa, rosso, marrone, nero-bluastro, o addirittura privo di pigmento (amelanotico).
- Crescita rapida: Un cambiamento notevole in dimensioni e spessore in un periodo relativamente breve (settimane o mesi).
- Sintomi associati: Talvolta, la lesione può presentare prurito, dolore, ulcerazione superficiale o sanguinamento spontaneo.
- Bordi regolari: Contrariamente ad altri melanomi, il melanoma nodulare può avere bordi più definiti e regolari, rendendolo meno sospetto a un'osservazione superficiale.
È importante notare che il melanoma nodulare può insorgere su cute precedentemente sana, senza un nevo preesistente, e può manifestarsi in diverse parti del corpo, incluse testa, collo, tronco, braccia e gambe. La "fuga del pigmento", un bordo scuro pigmentato su una lesione di colore rosa-rossastro, può essere un chiaro segno della sua origine melanocitica.
Diagnosi: Un Percorso Multistadio per la Certezza
La diagnosi di melanoma nodulare inizia con un'accurata valutazione clinica da parte di un medico specialista, solitamente un dermatologo.
- Valutazione Clinica e Auto-esame: L'auto-ispezione periodica della propria pelle è il primo, insostituibile passo. Familiarizzare con i propri nei e notare qualsiasi cambiamento è essenziale. In caso di lesioni sospette, è fondamentale rivolgersi a un medico.
- Dermatoscopia: La visita specialistica si avvale della dermatoscopia, una tecnica non invasiva che utilizza uno strumento chiamato dermatoscopio per esaminare in dettaglio le strutture pigmentate e vascolari della pelle, invisibili a occhio nudo. Questo strumento permette di identificare pattern specifici altamente suggestivi di melanoma.
- Biopsia Escissionale e Esame Istologico: La diagnosi di certezza, considerata il "gold standard", si ottiene esclusivamente tramite l'asportazione chirurgica completa della lesione sospetta (biopsia escissionale) e la sua successiva analisi al microscopio da parte di un anatomopatologo. La biopsia escissionale rimuove l'intera lesione con un piccolo margine di cute sana circostante, fornendo tutti i parametri necessari per una valutazione accurata.
- Valutazione dei Parametri Prognostici: L'esame istologico determina parametri fondamentali come lo spessore di Breslow (profondità di invasione del tumore), la presenza di ulcerazione e il numero di mitosi (indice di proliferazione cellulare). Per melanomi con spessore superiore a 0.8-1 mm o con altri fattori di rischio istologico, viene indicata la ricerca del linfonodo sentinella.
- Stadiazione: Per definire l'estensione della malattia e pianificare il trattamento più adeguato, vengono eseguiti esami strumentali come ecografia, TAC, PET o risonanza magnetica nucleare (RM). Il sistema TNM (Tumore, Linfonodi, Metastasi) è comunemente utilizzato per classificare lo stadio del melanoma.
Opzioni Terapeutiche: Un Approccio Personalizzato
Il trattamento del melanoma nodulare è strettamente correlato allo stadio della malattia al momento della diagnosi.
- Chirurgia: L'asportazione chirurgica del melanoma nodulare, con un adeguato margine di tessuto sano circostante, rappresenta il trattamento iniziale più comune e spesso risolutivo per le forme in fase iniziale. Nei casi in cui la biopsia abbia confermato la diagnosi di melanoma, può essere necessario un intervento di "allargamento dei margini" per garantire la completa eradicazione della malattia a livello locale. La chirurgia plastica gioca un ruolo integrato, sia nella radicalità oncologica sia nel ripristino dell'armonia estetica e della funzionalità, utilizzando tecniche come suture dirette, lembi locali o innesti cutanei per gestire difetti chirurgici anche estesi.
- Biopsia del Linfonodo Sentinella: Per melanomi più spessi o in fase avanzata, la biopsia del linfonodo sentinella è fondamentale per verificare la presenza di metastasi linfonodali. Se positivo, può essere indicata la rimozione di tutti i linfonodi loco-regionali o l'instaurazione di un trattamento medico preventivo.
- Immunoterapia: Questo trattamento mira a potenziare il sistema immunitario del paziente per riconoscere e attaccare le cellule tumorali. Farmaci come gli inibitori dei checkpoint immunologici (nivolumab, ipilimumab, pembrolizumab) hanno rivoluzionato il trattamento del melanoma metastatico.
- Terapie a Bersaglio Molecolare: Queste terapie utilizzano farmaci diretti contro specifiche mutazioni genetiche presenti nelle cellule tumorali, come quelle nei geni BRAF o MEK.
- Chemioterapia e Radioterapia: Sebbene l'uso della chemioterapia sia diminuito con l'avvento di immunoterapie e terapie mirate, può ancora essere impiegata in casi specifici. La radioterapia è riservata a situazioni particolari, come la presenza di metastasi ossee o cerebrali sintomatiche, o a scopo palliativo.
Prevenzione e Prognosi: Strumenti per il Futuro
La prevenzione è l'arma più potente contro il melanoma. L'adozione di comportamenti consapevoli, come la fotoprotezione adeguata e intelligente (evitare l'esposizione nelle ore centrali, utilizzare creme solari ad alto SPF e ad ampio spettro, indossare abbigliamento protettivo), il rifiuto categorico delle lampade abbronzanti e la sorveglianza attiva della propria pelle attraverso auto-esami mensili e visite dermatologiche regolari, sono passi fondamentali. La frequenza dei controlli medici sarà stabilita dal dermatologo in base al profilo di rischio individuale.
La prognosi del melanoma nodulare dipende in larga misura dallo stadio in cui viene diagnosticato. Un melanoma nodulare in fase iniziale, con uno spessore di Breslow inferiore a 1 mm e senza metastasi, ha una prognosi favorevole, con elevate probabilità di successo del trattamento e guarigione completa. Al contrario, un melanoma diagnosticato tardivamente, con spessore elevato o già diffuso ad altri organi, presenta una prognosi significativamente più severa, ma le terapie innovative stanno aprendo nuove prospettive anche in questi scenari.
È essenziale ricordare che questo articolo ha scopo puramente informativo e non sostituisce in alcun modo il parere di un medico. La consultazione con professionisti sanitari qualificati è indispensabile per una diagnosi accurata e un piano terapeutico personalizzato.
tags: #sclerosante #nodulare #melanoma #maligno