L'acne, nella sua forma più comune nota come acne vulgaris, rappresenta una patologia cutanea estremamente diffusa, che colpisce una vasta porzione della popolazione, in particolare durante l'adolescenza e la giovane età adulta. La sua complessità e la varietà delle sue manifestazioni rendono la sua definizione e classificazione un processo articolato, che richiede un'analisi dettagliata dei suoi segni distintivi e dei meccanismi patogenetici sottostanti. La comprensione di questi elementi è fondamentale per una diagnosi accurata e per l'impostazione di trattamenti efficaci, volti a mitigare non solo i sintomi fisici ma anche l'impatto psicologico che questa condizione può avere sull'individuo.
La Fisiopatologia dell'Acne: Un Intreccio di Fattori
Alla base dell'acne vulgaris si trova una complessa interazione di quattro fattori interconnessi: un'eccessiva produzione di sebo, l'ostruzione del follicolo pilifero dovuta all'accumulo di sebo e cellule cheratinizzate, la colonizzazione batterica da parte del Cutibacterium acnes (precedentemente noto come Propionibacterium acnes) e il rilascio di mediatori infiammatori.
Seborrea: L'Eccesso di Sebo
Il sebo è una sostanza oleosa prodotta dalle ghiandole sebacee, situate nel derma alla base del follicolo pilifero. La sua funzione primaria è quella di formare un sottile strato protettivo sulla superficie cutanea. Nell'acne, si assiste a un'eccessiva produzione di sebo, un fenomeno noto come seborrea. Questa iperproduzione è in gran parte influenzata dagli ormoni androgeni, in particolare il diidrotestosterone (DHT), che si lega ai recettori specifici nelle ghiandole sebacee. Durante la pubertà, l'aumento dei livelli di androgeni, più marcato nei maschi, porta a un'ipertrofia funzionale dell'apparato pilo-sebaceo e a un conseguente incremento della secrezione sebacea. Anche le fluttuazioni ormonali legate al ciclo mestruale, alla gravidanza o alla menopausa possono contribuire alla seborrea.
Ipercheratinizzazione e Formazione del Comedone: Il "Tappo" Follicolare
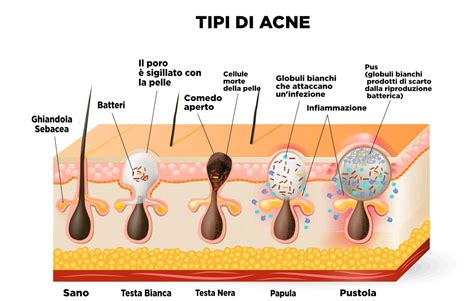
Contemporaneamente all'eccessiva produzione di sebo, si verifica un'esagerata cheratinizzazione dello sbocco del follicolo pilifero, ovvero del poro cutaneo. Questo processo porta a un accumulo anomalo di cellule cheratinizzate attorno al fusto del pelo. Il sebo in eccesso, unito a queste cellule, forma una sorta di "tappo" che impedisce al sebo stesso di defluire liberamente all'esterno. Questo tappo è conosciuto come comedone, e rappresenta il segno patognomonico, ovvero il segno distintivo, dell'acne non infiammatoria.
I comedoni si manifestano in due forme principali:
- Comedoni chiusi (punti bianchi): Si presentano come piccole lesioni palpabili, di colore biancastro o color carne, con un diametro di 1-3 mm. Sono comedoni in cui lo sbocco follicolare è ancora chiuso alla superficie cutanea. Rappresentano la lesione precursore dell'acne infiammatoria.
- Comedoni aperti (punti neri): Simili ai comedoni chiusi, ma con una zona centrale dilatata e di colore scuro. Il colore scuro non è dovuto a sporco, ma all'ossidazione del materiale cheratinico e lipidico esposto all'aria.
L'alterata cheratinizzazione dell'infundibolo follicolare, con cellule che aderiscono eccessivamente e ostruiscono il poro, è il meccanismo chiave nella formazione del comedone.
Colonizzazione Batterica e Infiammazione: L'Acne Infiammatoria
L'ambiente ricco di sebo e occluso all'interno del follicolo pilifero crea un terreno fertile per la proliferazione di batteri cutanei, in particolare il Cutibacterium acnes (C. acnes). Questo batterio, un commensale normalmente presente sulla pelle, in condizioni anaerobiche all'interno del follicolo bloccato, può moltiplicarsi e scindere i trigliceridi del sebo in acidi grassi liberi (AGL). Questi AGL sono fortemente irritanti per le pareti del follicolo pilifero e inducono una risposta infiammatoria.
Quando il follicolo infiammato si rompe, il suo contenuto (sebo, cheratina, batteri) viene rilasciato nel derma circostante, scatenando una reazione infiammatoria più intensa. Questo porta alla formazione di:
- Papule: Rilievi cutanei solidi, rossi e talvolta dolenti, che rappresentano una risposta infiammatoria iniziale all'interno del follicolo.
- Pustole: Lesioni più superficiali delle papule, caratterizzate da una punta giallastra o biancastra, contenenti pus. Sono un chiaro segno di infezione batterica in atto.
- Noduli: Lesioni più profonde, più grandi, dure e dolorose delle papule, che coinvolgono più follicoli adiacenti e i tessuti molli circostanti.
- Cisti: Lesioni ancora più profonde e dolenti, spesso fluttuanti, piene di pus e materiale sebaceo. Possono essere considerate noduli suppurati e, nella loro evoluzione, possono rompersi e formare ascessi.
La gravità delle lesioni acneiche non è necessariamente correlata al numero di C. acnes, ma piuttosto alla risposta infiammatoria individuale e alla capacità del batterio di indurre tale infiammazione.
Classificazione e Manifestazioni Cliniche dell'Acne
L'acne si manifesta con un quadro clinico estremamente polimorfo, che varia in base al tipo di lesioni, alla loro gravità e alla distribuzione corporea. La sua classificazione può avvenire secondo diversi criteri, tra cui l'età di insorgenza, la gravità e la tipologia delle lesioni.
L'Acne Vulgaris: La Forma Più Comune
L'acne vulgaris è la forma più diffusa, tipicamente associata alla pubertà, ma che può persistere anche in età adulta. Si distingue in:
- Acne non infiammatoria: Caratterizzata dalla sola presenza di comedoni (punti bianchi e neri).
- Acne infiammatoria: Caratterizzata dalla presenza di papule, pustole, noduli e cisti.
Le lesioni sono più comuni sul viso, ma possono interessare anche il collo, il torace, la schiena e le spalle.
Acne Giovanile
Questa è la variante più comune, che insorge tipicamente durante l'adolescenza e può variare da lieve (comedonica) a moderata (papulo-pustolosa) o severa (nodulare e cistica).
Acne Ormonale
Particolarmente frequente nelle donne, questa forma è legata alle fluttuazioni degli ormoni androgeni e può manifestarsi in diverse fasi della vita, dalla pubertà alla menopausa.
Acne Papulo-Pustolosa
Caratterizzata dalla presenza di numerosi brufoli pieni di pus, questa forma può comparire su viso, schiena e petto.
Acne Cistica
Una forma grave che porta alla formazione di cisti profonde, dolorose e infiammate, con un elevato rischio di cicatrizzazione.
Altre Forme di Acne
- Acne Conglobata: La forma più grave, più comune nei maschi, caratterizzata da ascessi, fistole, comedoni fistolizzati e cicatrici cheloidee e atrofiche, che possono interessare ampie aree del corpo.
- Acne Fulminans: Una rara e acuta forma ulcerativa, associata a febbre e sintomi sistemici, con improvvisa comparsa di ascessi e necrosi emorragica.
- Cloracne (Reazioni Acneiformi da Idrocarburi Aromatici Alogenati): Una forma severa di dermatosi professionale o ambientale causata dall'esposizione a specifici composti chimici. A differenza dell'acne volgare, non è legata a squilibri ormonali ma è un segno di intossicazione chimica, caratterizzata da numerosi comedoni e cisti di colore paglierino.
Diagnosi e Valutazione della Gravità
La diagnosi di acne volgare si basa principalmente sull'esame clinico, che rileva la presenza e la tipologia delle lesioni (comedoni, papule, pustole, noduli, cisti), la loro localizzazione e l'età d'insorgenza. La coesistenza di lesioni in diversi stadi evolutivi è tipica dell'acne.
La valutazione della gravità è cruciale per definire l'approccio terapeutico. Esistono diverse metodiche, che vanno dal semplice conteggio delle lesioni (infiammatorie e non) a sistemi di valutazione globale che considerano anche l'impatto sulla qualità della vita del paziente.
Trattamento dell'Acne: Un Approccio Multimodale
Il trattamento dell'acne mira a ridurre la produzione di sebo, l'ostruzione follicolare, l'infiammazione e la colonizzazione batterica. La scelta terapeutica dipende dalla gravità della condizione e dal tipo di lesioni presenti.
Terapie Topiche
Per le forme lievi e moderate, i trattamenti topici sono spesso la prima linea di intervento. Questi includono:
- Retinoidi topici (tretinoina, adapalene, tazarotene): Agiscono normalizzando il processo di cheratinizzazione e riducendo la formazione dei comedoni. Possono causare irritazione e fotosensibilità.
- Perossido di benzoile: Ha un'azione antibatterica e comedolitica, riducendo l'infiammazione e favorendo l'apertura dei comedoni. Può causare secchezza e desquamazione.
- Antibiotici topici (clindamicina, eritromicina): Utilizzati per ridurre la carica batterica e l'infiammazione. Il loro uso prolungato può portare a resistenza batterica.
- Acido azelaico: Possiede proprietà antibatteriche, anti-infiammatorie e comedolitiche.
- Acido salicilico: Ha un'azione cheratolitica e comedolitica.
Terapie Sistemiche
Per le forme moderate e gravi, o quando i trattamenti topici non sono sufficienti, si ricorre a terapie sistemiche:
- Antibiotici orali (tetracicline, minociclina, doxiciclina, macrolidi): Agiscono riducendo la proliferazione batterica e l'infiammazione. L'uso prolungato può portare a resistenza batterica e ad altri effetti collaterali.
- Retinoidi orali (isotretinoina): Farmaco molto efficace per le forme gravi di acne, agisce riducendo drasticamente la produzione di sebo, normalizzando la cheratinizzazione e riducendo l'infiammazione. È teratogeno e richiede un attento monitoraggio medico.
- Terapia ormonale (contraccettivi orali combinati, spironolattone): Nelle donne, può essere efficace per l'acne legata a squilibri ormonali, agendo per sopprimere la produzione di sebo indotta dagli androgeni.
Trattamenti Fisici e Chirurgici
- Estrazione dei comedoni: Può essere eseguita da un professionista per rimuovere comedoni chiusi e aperti.
- Iniezioni intralesionali di corticosteroidi: Utilizzate per ridurre rapidamente l'infiammazione di noduli e cisti.
- Dermoabrasione e peeling chimici: Possono essere impiegati per migliorare l'aspetto delle cicatrici post-acneiche.
La mappa dei brufoli: dove e perché vengono!
Cicatrici e Iperpigmentazione: Le Conseguenze a Lungo Termine
Una delle complicanze più significative dell'acne, specialmente nelle forme più severe, è la formazione di cicatrici. Queste possono variare da lievi discromie non permanenti a cicatrici atrofiche (come icepick, boxcar, rolling scars), ipertrofiche o cheloidee. Le macchie post-infiammatorie, o iperpigmentazioni, sono anch'esse molto comuni e possono persistere a lungo dopo la risoluzione delle lesioni attive. La prevenzione delle cicatrici attraverso un trattamento tempestivo ed efficace è di fondamentale importanza.
Prevenzione e Gestione Psicologica
Sebbene l'acne sia una patologia multifattoriale, alcuni aspetti possono essere gestiti per minimizzarne l'impatto. L'igiene cutanea corretta, evitando lavaggi eccessivi o aggressivi e l'uso di cosmetici occlusivi, può contribuire. È altresì importante sfatare miti comuni, come la correlazione tra acne, dieta (esclusi potenziali trigger individuali come latticini o cibi ad alto carico glicemico), sport o attività sessuale.
L'acne può avere un impatto psicologico significativo, causando imbarazzo, ansia e isolamento sociale. Un supporto psicologico, sia per il paziente che per i familiari, può essere di grande aiuto, così come una comunicazione chiara e onesta da parte del medico riguardo alla natura della patologia e alle aspettative terapeutiche.
In conclusione, l'acne è una patologia dermatologica complessa che richiede un approccio diagnostico e terapeutico personalizzato. La comprensione dei suoi segni patognomonici, dei meccanismi fisiopatologici e delle diverse manifestazioni cliniche è essenziale per garantire un trattamento efficace e per migliorare la qualità della vita dei pazienti affetti da questa condizione. Rivolgersi a un dermatologo esperto è il passo fondamentale per impostare un percorso terapeutico mirato e prevenire le complicanze a lungo termine.
tags: #segno #patognomonico #acne